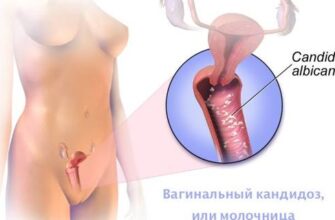
Гепатоз печени — общее название болезней органа, характеризующихся нарушением обмена в гепатоцитах и проявлением дистрофических изменений. При этом в клинической картине симптомы воспаления либо слабо выражены, либо вообще отсутствуют.
Общее понятие о гепатозах печени
Печень играет немаловажную роль в человеческом организме: она выводит токсины, накапливает некоторые микроэлементы и витамины, продуцирует желчь, слаженно работает с другими системами (почками, селезенкой, желудком, суставами и др.).
Нарушения в работе печени могут повлечь серьезные изменения в других органах.
Определить причину, вид и степень болезни для назначения терапии — первоочередная задача.
Гепатоз бывает острый и хронический. Он различен по своим симптомам, течению недуга и способу лечения. К первому относят токсический гепатоз, являющийся следствием отравления клеток печени различными токсинами. Ко второму можно отнести жировой, наследственный и холестатический. Краткая информация о видах и степени развития заболевания приведена в таблице:
| Токсический острый гепатоз | Токсическое воздействие алкоголя, лекарств (нерациональный их прием), несъедобных грибов, промышленных выбросов, пестицидов, продуктов с консервантами и красителями. Могут осложнять гепатиты и сепсис. | Характерно бурное и быстрое течение, повышение трансаминаз и уроминаз в пробах печени, желтуха, явления диспепсии, общая слабость, печень не пальпируется, селезенка не увеличена, температура тела увеличена, боли в правом подреберье. | Соблюдение диеты (исключение жареной, острой, соленой пищи и алкоголя), борьба с токсическим влиянием промышленных предприятий, уменьшение контактов с бытовыми ядами, рациональный прием лекарственных препаратов. | Первая помощь — снижение интоксикации. Далее назначают аминокислоты, среди которых выделяют аргинин и бетаин. Они участвуют в синтезе белков, являются «строительным материалом», улучшают поступление крови в орган, уменьшают жировые отложения. |
| Жировой хронический гепатоз, или стеатогепатоз | Паренхима постепенно заменяется жировой тканью ввиду нарушения метаболизма жиров и углеводов. Злоупотребление спиртными напитками, ожирение, неразборчивость в еде. Часто развивается на фоне токсического и / или вирусного гепатита, поэтому важно отслеживать все симптомы болезни. | Болезнь может долго не проявлять себя, а в анализах не всегда видны изменения. Часто бывает слабость, субфебрильная температура, утомляемость, тошнота. Иногда наблюдается иктеричность склер. | Исключение алкоголя (основной фактор развития жировой болезни) и соблюдение правильного питания. | Нормализация массы тела, изменение образа жизни, полный отказ от алкоголя, назначение диеты № 5 и липотропной диеты, постоянный контроль за течением болезни (может перейти в гепатит и цирроз). |
| Холестатический гепатоз | Токсическое и аллергическое воздействие медикаментов, препаратов, аллергенов. Нарушается метаболизм в гепатоцитах, в результате чего задерживается желчь, что приводит к интоксикации. | Желтуха, кожный зуд, обесцвечивание кала, и, напротив, потемнение мочи, гепатомегалия. Этому виду гепатоза печени может сопутствовать холангит. | Профилактические меры схожи с мерами для токсической формы болезни. | Лечение идентично жировому гепатозу. Кроме этого, специалисты могут назначать кортикостероиды и гепатопротекторы. Не показано санаторно-курортное лечение. |
| Пигментный наследственный гепатоз | Причина — генетически обусловленный фактор нарушенного обмена билирубина и желчных кислот. | Для каждого синдрома характерны отдельные клинические признаки. | Профилактика возникновения не имеет смысла из-за наследственного фактора. | Курсовой прием гепатопротекторов, пожизненная диета по Певзнеру, соотношение отдыха и работы, здоровый сон. |
Этиология гепатозов печени
Среди причин развития гепатозов выделяют экзогенные (внешние) и наследственные факторы. Поэтому в зависимости от природы происхождения гепатозы печени делят на наследственные и приобретенные. В целом, к основным причинам развития болезни можно отнести:
- злоупотребление алкоголем;
- повышенная масса тела (по статистическим данным, у 95% людей с двумя перечисленными причинами отмечается жировой гепатоз печени);
- сахарный диабет;
- дефицит важных витаминов, микроэлементов и белков;
- расстройства эндокринной системы (акромегалия, синдром Кушинга, тиреотоксикоз, микседема);
- интоксикация промышленными ядами (чаще мышьяк, фосфор), гепатотропными веществами, лекарствами (чаще тетрациклины);
- болезни органов пищеварительного тракта, которые сопровождаются дефектами процессов всасывания (язвенный колит, панкреатит и пр.)
Генетически обусловленные гепатозы и их классификация
Особое внимание следует уделить довольно большой группе пигментных гепатозов. Причиной развития этого заболевания является наследственный фактор, при котором отсутствует один фермент, транспортирующий билирубин. Данные гепатозы печени подразделяются на несколько видов:
- синдром Жильбера;
- синдром Дабина – Джонсона;
- синдром Ротора;
- синдром Криглера – Найяра.
Первый синдром характеризуется дефектной активностью глюкуронилтрансферазы, которая обуславливает сближение и захват билирубина. В основном, диагностируется у мужчин от младенческого возраста до 25 лет. Передается по аутосомно-доминантному типу.
Основное проявление — желтушность склер, при этом кожные покровы желтеют редко. Симптом желтушности кожи более заметен в области лица. В анализах крови отмечается гипербилирубинемия.
Наблюдаются диспепсические расстройства, и чаще всего с них начинается период обострения. Также отмечаются тошнота, депрессивные состояния, слабость, утомляемость, плохой нездоровый сон, головокружения. При пальпации печень находится у края реберной дуги. У четверти больных определяют гепатомегалию.
Периоды ремиссии длительные, но под влиянием негативных факторов (стресс, патогенная микрофлора в желчных путях, физическая усталость) болезнь обостряется. Кроме того, может прогрессировать на фоне употребления алкоголя, несоблюдения диеты, простуд, оперативных вмешательств. В целом, этот вид наследственного гепатоза печени не смертельно опасен.
Синдром Дабина – Джонсона — довольно редкое заболевание, выявляемое чаще в молодости. Признаки более выражены, чем при синдроме Жильбера. Постоянны расстройства пищеварения, в частности, понос, температура, кожный зуд, иктеричность, боли справа.
Структура печени нормальная, орган иногда бывает увеличен в размерах. Примечательным является цвет печени: от зеленоватого до черно-коричневого.
Выявляются темные пятна, которые образуются в связи с дефектом выработки триптофана, тирозина, фенилаланина.
Синдром Ротора часто протекает бессимптомно, выявляется в детстве, характеризуется увеличением билирубина. В целом, клинические признаки схожи с синдромом Дабина – Джонсона. Желтушность проявляется не резко.
Течение заболевания многолетнее, без ярко-выраженных нарушений общего состояния.
Синдром Криглера – Найяра — врожденная гипербилирубинемия с проявлением желтухи и поражением нервной системы. Носит злокачественный характер, обусловлено мутацией в гене UGTIAI, диагностируется в одинаковой степени у мальчиков и девочек. Этот вид гепатоза печени был описан в 1952 г.
Он проявляется в двух клинических формах. Прогноз при первой форме неблагоприятный в связи с фульминантностью течения. Желтуха наблюдается у ребенка в первые часы после рождения, отмечается быстрая интоксикация, поражения нервной системы (мышечная гипертония, судороги, нистагм, атетоз).
Во второй форме (синдром Ариаса) меньше выражена желтушность и интоксикация. Прогноз положительный. Однако в дальнейшем у детей с таким недугом наблюдаются задержки в физическом и психическом развитии.
Основные принципы лечения гепатоза
В связи с дифференциацией на наследственные и приобретенные гепатозы терапия также будет отличаться.
Правила лечения первой группы болезней печени включают:
- неуклонное соблюдение диетического питания (стол № 5, № 5а);
- поддержание здорового образа жизни, рациональное соотношение работы и отдыха;
- курсовое употребление витаминов группы В (2 раза в год);
- избегание стрессов, переутомлений, переохлаждений;
- при обострениях применение медикаментозной симптоматической терапии;
- не рекомендовано санаторное лечение.
Примечательно, что синдром Жильбера может бессимптомно исчезнуть к 50 годам. Некоторые специалисты назначают фенобарбитал, что в корне неправильно, так как это лишь приводит к депрессивному состоянию больного.
Синдром Криглера – Найяра во второй клинической форме лечится с помощью фототерапии и индукторов ферментов. Все остальные виды синдромов не требуют специфического лечения.
Принципы терапии приобретенных гепатозов зависят от характера болезни. Пациенты с острой формой требуют немедленной госпитализации, где принимаются все меры по уменьшению интоксикации организма.
Алкогольный гепатоз печени лечится исключением спиртного — через месяц после отказа от алкоголя наблюдается значительное улучшение состояния. Также обязательно соблюдение диетотерапии и лечебной физкультуры.
При неалкогольном гепатозе показаны гепатопротекторы и мембраностабилизаторы, а при токсическом — кортикостероиды. Все назначения проводит гастроэнтеролог.
Таким образом, при любом виде гепатоза печени наибольшее значение имеет диета и поддержание здорового образа жизни. Важно быть внимательным к своему здоровью, поскольку вовремя выявленный недуг позволит как можно раньше начать терапию и купировать неприятную симптоматику.
Гепатоз Печени:Симптомы, Диагностика и Лечение Жирового Гепатоза
Проблемы печени с каждым годом все чаще возникают у многих людей. Некоторые даже долгое время не замечают, что у них развивается какое-либо опасно заболевание этого органа, пока ситуации существенно не ухудшается. Поражение печени в виде гепатозов все чаще возникают у многих людей, которые не понимают, как его устранить, что для этого нужно делать и куда идти.
Что это такое
Гепатозы представляют собой несколько заболеваний, объединенных в группу по ряду симптомов, которые они вызывают, способствующих возникновению дистрофических изменений а также нарушение обмена веществ в печени в следствии злоупотребления алкоголя, наследственных и внешних факторов.. Отличительной особенностью данного процесса является отсутствие или слабое выражение проявления воспаления.
По Международной классификации болезней десятого пересмотра гепатозы относятся к группе Болезней печени, имея коды К70 и К76,0.
Проблема своевременного лечения данного заболевания заключается в том, что долгое время (месяцы или даже годы) оно может никак себя не проявлять. Зачастую симптомы возникают на поздних стадиях, поэтому на любые их проявления всегда необходимо обращать внимание, обращаясь при этом в медицинские учреждения.
Лечение гепатозов подразумевает их полное устранение вследствие воздействия не на само заболевание, а на фактор, который способствует его развитию. Но в определенных случаях может случить так, что острая форма гепатоза перерастет в хронический тип. К тому же, если лечение было проведено несвоевременно или не в полной объеме, существует шанс возникновения цирроза печени.
Причины
Причин возникновения гепатозов существует достаточно много, поэтому необходимо понимать, какие из них приводят к неблагоприятным последствиям и возникновению серьезных проблем.
Хронический гепатоз в свою очередь имеют несколько иные причины развития, среди которых важно выделить длительное злоупотребление спиртными напитками. Можно также выделить следующие факторы, влияющие на болезнь:
- недостаточность некоторых белков и витаминов;
- негативное воздействие токсинов бактериального происхождения;
- действие тетрахлорметана – углерода с четырьмя молекулами хлора;
- отравление фосфорорганичискими соединениями и некоторыми другими токсическими веществами, обладающими гепатогенным эффектом.
Болезни, которые провоцируют изменение обмена веществ в организме человека, точно так же влияют и на печень. При этом в данном органе происходят нарушения метаболической функции липидов. В свою очередь это отражается на образовании липопротеидов в клетках ткани железы. Можно выделить следующие заболевания, приводящие к проблемам с печенью:
- сахарный диабет;
- болезни щитовидной железы;
- ожирение;
- синдром Кушинга;
- авитаминоз и др.
Если принимать некоторые лекарственные препараты без контроля над соблюдением курса и правил, можно оказать необратимое влияние на железу. Это касается таких медицинских средств лечения, как аминазины, препараты тестостерона, гестагены и др.
Это приводит к тому, что нарушается функция обмена холестерина и кислот желчи, которые вырабатываются клетками печени.
Из-за этого происходят и некоторые другие изменения, заключающиеся в образовании желчи оптимального компонентного состава, а также в осуществлении ее оттока.
В случае, если болезнь прогрессирует без соответствующего лечения, важным фактором является не только воздействие на гепатоциты печени, но и токсико-аллергическое влияние на весь организм человека.
Беременность также может являться фактором развития гепатоза. Зачастую это происходит в начале третьего триместра из-за того, что происходит изменение вязкости желчи и тонуса протоков, которые ее выводят, на фоне перемен в гормональном балансе организма.
Виды и классификация
Классификация гепатозов происходит в соответствии с несколькими факторами.
Первый вид, который непосредственно влияет на характер изменений в ткани печени, заключается в виде веществ, из которых состоят новообразования:
- жировой гепатоз;
- пигментный гепатоз.
Жировой делят на 2 независимые друг от друга причинно-следственные формы:
- алкогольную жировую дистрофию (более 90% случаев заболевания);
- неалкогольный стеатогепатит (до 10% случаев заболевания).
Кроме этого, факторы провоцирующие болезнь, становятся еще одной характеристикой, согласно которой проводиться классификация гепатозов. Врачи выделяют такие формы:
- Первичную, обусловленную эндогенными нарушениями метаболизма (сахарным диабетом, ожирением, гиперлипедемией).
- Вторичную, которую вызывает прием определенных препаратов, синдром мальабсорбции, пирентиральное питание, голодание, болезнь Вильсона-Коновалова и т.д.).
Наиболее часто встречается жировой гепатоз печени, которые характеризуется образованием жировых вкраплений в ткани органа, из-за чего происходит его постепенное ожирение. Отложение жировых клеток в печени также определяет некоторые морфологические формы болезни, среди которых можно выделить:
- зональную форму;
- диффузную форму;
- очаговую диссеминированную;
- выраженную диссеминированную.
В зависимости от фактора, который спровоцировал заболевание, а также от времени его течения:
- острую форму;
- хроническую форму.
Хроническая форма не так страшна, как все остальные. Шанс ее устранения имеет место быть при правильном подходе к устранению фактора, который провоцирует болезнь. Если же стечения обстоятельств неблагоприятные, и жировая форма часто перерастает в цирроз, а холестатическая – во вторичный холангит.
Симптоматика
Острая форма гепатоза подразумевает стремительное развитие ее симптомов и ухудшение общее состояние организма человека. Патологический процесс характеризуется желтушностью, признаками сильного отравления, а также выраженной диспепсией (расстройство пищеварения).
Начальная стадия сопровождается небольшим изменением печени в своих размерах в большую сторону, после чего со временем она наоборот становится меньше нормы. При пальпации чувствуется ее мягкость, но с течением заболевания пальпация становится невозможной.
Лабораторные анализы крови больного также определяют некоторые признаки наличия гепатоза, среди которых:
- повышенное количество аминотрансфераз;
- пониженный показатель Калия;
- превышение нормы скорости оседания эритроцитов.
При этом печеночные пробы далеко не всегда изменяются, так как болезнь может развиваться различными способами, в том числе без выраженной симптоматики.
Хронический жировой гепатоз характеризуется собственным перечнем симптомов, среди которых специалисты отмечают такие:
- расстройства диспепсического характера;
- сильная утомляемость и слабость;
- тупая болезненность в зоне печени;
- увеличение размеров железы;
- неизменение поверхностной структуры органа.
Отличительной чертой этого типа гепатоза от циррозного поражения является то, что при циррозе печень имеет острые на ощупь окончания и достаточно плотную структуру. Спленомегалия (увеличение размеров селезенки) также не является признаком жирового заболевания.
Иногда превышает норму показатель холестерина и В-липопротеидов. В диагностике этого типа гепатоза важную роль играет проведения определенных проб – бромсульфалеиновой и вофавердиновой. Эти препараты часто выводятся печенью с определенным опозданием.
Окончательную точку в диагностике заболевания жировой формы играет биопсия тканей печени и ее исследование.
Если гепатоз является холестатическим, то ключевым фактором в его диагностике является уровень холестаза. При этом у больного отмечается:
- желтушность;
- зуд;
- изменение мочи в темный оттенок;
- осветление кала;
- повышение температуры.
Результаты лабораторного исследования при холестатическом гепатозы характеризуются высокими показателями билирубина и холестерина, активностью щелочной фосфатазы и лейцинаминопептидазы, повышением показателя скорости оседания эритроцитов.
Острый жировой гепатоз является одним из наиболее сложных типов болезни, так как пациент при нем может даже умереть от печеночной комы или явлений геморрагического характера в качестве вторичного симптома. В ряде случаев, когда ситуация немного нормализуется, проблема перерастает в хроническую форму течения.
Медикаментозное лечение
В лечении гепатоза, как и некоторых других болезней печени, используют специальные лекарственные средства – гепатопротекторы. Зачастую врачи отдают предпочтение натуральным препаратам, среди которых большой эффективностью обладает Легалон.
В его компонентом составе есть экстракт расторопши и силибунин.
Именно эти два вещества и производят активное воздействие на устранение проблемы, укрепляя мембрану, стимулируя повышение функциональности клеток и препятствуя воздействую на них токсических веществ.
Воспалительный процесс при приеме Легалона в большинстве случаев спадает, происходит восстановление органа. Его также можно принимать в качестве профилактического препарата в случае приеме некоторых лекарственных средств, которые существенно влияют на функцию печени. Он препятствует возникновению фиброзов и некоторых дегенеративных изменений.
Если больной переносит острый гепатоз, то его в срочном порядке необходимо доставить в больничное заведение, где провести комплекс мероприятий для остановки развития заболевания и запуска процесса восстановления организма.
В случае возможности, мероприятия можно начинать проводить в качестве доврачебной помощи. Больному нужно убрать геморрагический синдром, избавить его от интоксикации, а также повысить уровень Калия.
Тяжелые последствия заболевания лечатся с помощью кортикостероидов и терапии печеночной недостаточности.
При хроническом гепатозе важно следовать лечебной диете и не подвергать свой организм фактором, провоцирующим развитие болезни. Кортикостероидная терапия в таком случае также применяется в комплексе с употреблением Витамина В12 и «Серепиром». При этом больные должны наблюдаться в больнице в диспансерном режиме.
Лечение народными средствами
Лечение гепатоза в домашних условиях подразумевает нормализацию процессов обменных механизмов.
Рецепт №1.
Одним из популярных методов является употребление меда, настоянного в тыкве.
- Для этого в спелом плоде срезают верхушку и удаляют мякоть.
- После этого ее заполняют медов и ставят настаиваться на несколько недель в темное место, температурный режим в котором должен не превышать 22 С.
- Через две недели мед можно переместить в стекляную тару и положить в холодильник.
- Его принимают по 1 ст. ложке 3 раза в день.
Рецепт №2
Существует также очень много рецептов различных сборов, которые применяются при лечении гепатозов.
- Возьмите листья березы и плоды шиповника в одинаковом количестве, несколько меньше цветков лабазника и листьев крапивы. Кроме этих компонентов, предлагается добавить в меньшем количестве бессмертник, цветы пижмы, календулы и листья мяты, кукурузные рыльца, корень одуванчика, солодку и валериану.
- Каждый из компонентов нужно тщательно измельчить, после чего перемешать в одной емкости.
- На ночь нужно поставить запариваться данные настой в термосе, используя только 2 ст. ложки смеси на 1,5 литра воды.
- В течении следующих суток нужно употребить все количество полученной жидкости.
- Продолжать такой курс терапии можно от одного месяц до полугода.
Диета
Диетическое питание при гепатозе должно быть направлено на возобновление функции печени и восстановления баланса холестерина и обмена жиров. Зачастую любая медикаментозная терапия без соответствующего поддержания ее диетой не дает нужного результата.
Рекомендации:
- Больным категорически запрещается употреблять алкогольные напитки в любом количестве.
- Нельзя есть жирную и жареную пищу.
- Блюда нужно готовить на пару или же варить.
- Мясные бульоны следует заменить супами на овощных отварах.
- Жирные сорта мяса и рыбы лучше вообще не употреблять, точно так же, как и лук, чеснок, соленные, копченные и консервированные продукты.
- Количество жиров в еде, за сутки, не должно превышать 70 грамм.
- Необходимо исключить из рациона продукты, с высоким содержанием холестерина и пуринов.
- В то время углеводы, клетчатку, витамины и пектин употреблять рекомендуется.
- На жидкость также нет никаких ограничений, кроме газированных и кислых напитков.
Любые проявления проблем с печенью необходимо вовремя диагностировать и проводить терапию, направленную на устранение провоцирующего фактора. Кроме этого, важно также проводить профилактические меры, чтобы понизить шанс появления болезней железы, в том числе и гепатозов.
Гепатоз печени: симптомы, лечение, степени, классификация, признаки, можно ли вылечить в домашних условиях
Чем опасно заболевание и каковы его симптомы?
Гепатоз — распространенная форма поражения печени, часто вызванная злоупотреблением алкогольными напитками. Одной из разновидностей болезни считается жировой гепатоз. Он появляется, когда масса жировых отложений в печени хотя бы на 10% больше влажной массы. Эти клетки жира имеют очень крупный размер и находятся они на 2 и 3 долях печени.
Одним из симптомов гепатоза является снижение количества элементов, участвующих в выведении жировых отложений. В результате этого количество фосфолипидов, лецитинов и беталипоротеинов резко снижается. Это и приводит к появлению жировых отложений в печени.
Обычно, если у больного присутствует гепатоз печени, то сначала у него нет никаких особых симптомов. Однако люди с этой патологией часто имеют избыточный вес.
По мере развития заболевания пациент, страдающий гепатозом, может наблюдать у себя следующие неприятные признаки:
- наличие болевых ощущений в животе и подложечной зоне;
- ощущение тяжести, особенно в правом подреберье;
- непереносимость жирной пищи;
- появление вздутия в животе;
- наличие запоров и метеоризма;
- частая тошнота и чувство распирания в животе.
Гепатоз печени является частой причиной появления цирроза и даже рака печени, поэтому нужно обращать внимание на появление подобных симптомов и своевременно проводить лечение болезни.
Появление одного из вышеперечисленных признаков свидетельствует о переходе гепатоза печени в последнюю стадию. Чтобы предупредить опасные последствия этого состояния, нужно обратиться к специалисту.
Причины
Следующие факторы могут спровоцировать развитие гепатоза печени:
- неправильно питание;
- систематический прием алкогольных напитков;
- частое употребление жирной пищи, сладких и мучных продуктов, полуфабрикатов, фаст-фуда;
- избыточный вес;
- злоупотребление вегетарианством (отсутствие животного белка в рационе является причиной расстройств в углеродном обмене);
- малоподвижный образ жизни;
- длительное соблюдение диеты и ее резкое завершение;
- частое употребление лекарственных препаратов;
- длительное воздействие токсинов и наркотических средств;
- наличие тяжелых болезней — сахарный диабет, атеросклероз, подагра;
- нарушения обмена веществ.
Характерным является отсутствие воспалительного ответа либо слабая его выраженность. Классификация гепатозов включает деление на врожденные и приобретенные. Приобретенные имеют острое и хроническое течение.
Виды
Существует несколько видов гепатоза печени.
Хронический жировой гепатоз
Среди хронических гепатозов жировой является наиболее распространенным. Поэтому у некоторых именно с ним и ассоциируется общее понятие гепатоза. Этот вид его, в большинстве случаев, является результатом злоупотребления алкоголем.
Жировой гепатоз патоморфологически представляет собой наличие избыточного содержания жира в печеночных клетках(гепатоцитах). Отсюда следует второе название –«жировое перерождение печени».
Причины его формирования – поступление избыточного количества либо нарушение выведения углеводов и липидов при нарушениях обмена.
Например, при заболеваниях эндокринной системы (диабетический гепатоз), токсического воздействия алкоголя и других гепатотоксических веществ.
В норме, в печень поступают жиры и в ней же перерабатываются. Одни идут на синтез жировых ферментов и участвуют в энергетических биологических реакциях. Иные транспортируются и остаются в подкожно-жировом депо.
При жировом гепатозе нарушается физиологический нормальный процесс расщепления и утилизации жировых соединений. В результате гепатоциты переполняются жировыми включениями, теряют свою структуру.
Постепенно они перестают функционировать. Человеческий организм «не терпит пустоты» и постепенно не нужные не функциональные клетки склерозируются, замещаются соединительной тканью.
В итоге формируется цирроз печени.
Клинические проявления в начале заболевания не существенны. Многие не обращают на них внимания. Это способствует хронизации заболевания. Со временем нарастают явления печеночной недостаточности. Больные жалуются на общую слабость, быструю утомляемость, желтый оттенок кожных покровов, тяжесть в правом подреберье, появление «сосудистых звездочек», отечности, диспепсических явлений.
Страдает эпителий канальцев почек, что ведет к присоединению и прогрессированию почечной недостаточности. Состояние осложняется полиорганной недостаточностью. Так, к почечной и печеночной недостаточности присоединяются панкреонекроз (некроз ткани поджелудочной железы), сердечная недостаточность, печеночная энцефалопатия. Возможна печеночная кома.
Печень сначала увеличивается в размере, потом за короткое время уменьшается в результате дистрофии и некроза. Это является прогностически отрицательным показателем. Летальный исход происходит как следствие острой печеночной и/или почечной недостаточности.
УЗИ показывает увеличение и уплотнение печени. Структура ее однородная с небольшой «зернистостью». Компьютерная томография определяет увеличение печени, участки дистрофии и жирового перерождения.
В биохимическом анализе крови наблюдается повышение уровня трансфераз, фосфатазы, билирубина.
Непременным условием лечения является диета. Она является первым и основным лекарством. По Певзнеру это стол 5. Исключается вся жирная, жаренная, копченная, пряная пища. Естественно, не допустим любой алкоголь.
Рекомендуется белковая пища. Из медикаментозных препаратов рекомендуются гепатопротекторы (сиренпар, прогепар) и лекарства, оптимизирующие жировой обмен(витамин B12, фолиевая, липоевая кислоты, холин-хлорид).
Острый гепатоз
Острый гепатоз печени (токсическая дистрофия печени) формируется по причине воздействия на организм гепатотоксических ядов. Они могут быть экзогенными(ядовитые грибы, недоброкачественные продукты, токсические дозы лекарственных препаратов, результат тяжелого течения молниеносной формы вирусного гепатита) и эндогенными(тяжелый токсикоз беременных, тиреотоксикоз).
Острому гепатозу характерны прогрессирующие дистрофические и некротические изменения печени с выраженной печеночной недостаточностью.
Заболевание резко начинается и быстро прогрессирует. Уже в первые дни его происходят диффузные изменения печени, наблюдается жировая дистрофия гепатоцитов, когда в результате нарушения обмена, клетки печени переполняются жировыми включениями.
Эта стадия быстро переходит в стадию некроза клеток и их аутораспада. Через неделю или две уже все клетки в центре органа могут подвергнуться распаду. Только на периферии остаются гепатоциты в стадии жировой дистрофии.
Длительность и тяжесть заболевания зависит от степени отравления, вида и количества гепатотоксичного яда.
У больного развивается тяжелая печеночная недостаточность. Имеет место желтушность кожных покровов, выраженные отеки на ногах, в области живота, множественные кровоизлияния в результате недостаточности факторов свертывания крови, вырабатываемых печенью в норме. Они наблюдаются на коже, слизистых, ткани легких.
Лечение осуществляется в условиях стационара либо реанимационного отделения.
Холестатический гепатоз
Холестатический гепатоз имеет острую и хроническую формы. Чаще встречается хроническая. В основе хронического холестатического гепатоза лежит холестаз. Он заключается в том, что в гепатоцитах накапливается в чрезмерном количестве желчный пигмент.
Таким образом, при холестатическом гепатозе изменяется структура и функции клетки. Нарушается питание гепатоцитов, развивается дистрофия в результате недостаточного поступления белка. Нарушается холестериновый обмен. Страдает синтез и выделение желчи.
Из симптоматических проявлений характерны желтушность кожных покровов, зуд, возможна субфебрильная температура. Больные говорят о чувстве тяжести и ноющей боли в подреберьи справа, потемнение мочи и осветление кала. В лабораторных данных обращает внимание высокий билирубин, фосфатаза.
Лечение холестатического гепатоза аналогично таковому при хроническом жировом гепатозе. Разница состоит в дополнительном применении кортикостероидов.
Наследственные гепатозы
Группа наследственных гепатозов составляет довольно значительное число заболеваний, но встречаются они не часто. В основе их лежит нарушение разных видов обмена.
Цистиноз и синдром Дебре — де Тони – Фанкони характеризуются нарушением белкового обмена, врожденные липидозы – жиров, гликогенозы – углеводов, а также пигментного и минерального обменов.
Прогноз зависит от степени поражения печени.
Наиболее благоприятным он может быть при жировом гепатозе с небольшой степени вовлечения ткани печени.
Кто занимается лечением гепатоза печени?
Только специалист ответит на вопрос, как эффективно вылечить гепатоз печени. К какому врачу нужно обратиться при гепатозе? Лечением этого заболевания занимаются гепатолог и эндокринолог.
Первый выявляет наличие различных поражений в печени и назначает соответствующую терапию.
Второй занимается изучением причин появления, диагностикой и лечением гормональных нарушений, которые иногда становятся причиной развития гепатоза печени.
Первым делом гепатолог осуществит прощупывание печени. По ее размерам врач уже может поставить диагноз.
К дополнительным методам диагностики относятся:
- Использование ультразвукового исследования. С его помощью можно выявить изменения в плотности печени и наличие усиленной эхогенности. При этом на снимке будет заметно, что печень увеличена.
- Проведение ангиографии печени.
- Применение МРТ.
Помимо этого врачом будет назначено проведение исследования ферментов печени и серологического обследования.
Медикаментозное лечение
Следует отметить, что какого-то специфического лечения стеатогепатоза печени нет. Как же лечить жировой гепатоз печени лекарствами?
Действия специалиста будут направлены на:
- устранение факторов, вызывающих дистрофию печени;
- использование лекарств, улучшающих регенерацию печени и коррекцию метаболизма;
- осуществление детоксикации печени.
Важным моментом в лечении алкогольного и неалкогольного гепатоза является правильное питание.
Специалист выпишет препараты и объяснит схему, как лечить гепатоз печени в домашних условиях. В настоящее время существуют 3 основные группы лекарств, которые помогают провести лечение гепатоза печени и ожирения поджелудочной железы.
Гепатоз
Гепатоз печени – это группа заболеваний на фоне негативных разрушающих факторов (алкоголь, различные отравления, дефицит витаминов и микроэлементов).
Диагноз распространенный и излечимый, если быстро устранить первопричину развития патологии и придерживаться терапии и специальной диеты.
Что такое гепатоз?
Гепатоз (hepatosis) – собирательный термин, объединяющий ряд заболеваний печени, связанных с дистрофическими изменениями паренхимы. Воспалительные процессы отсутствуют или слабо выражены. Недуг заключается в том, что происходит накопление жира в печени по различным провоцирующим причинам.
Выделяют 3 вида гепатоза:
- Жировой (hepatosis. аdiposa) — при неправильном питании, эндокринных заболеваниях, гипоксии, токсических отравлениях.
- Холестатический (hepatosis cholestatica) — при приеме некоторых медикаментов (гормоны, стероиды, антикоагулянты), нарушении обмена желчных кислот и холестерина.
- Пигментный (hepatosis pigmentosa) — при генетических нарушениях пигментного обмена.
Состояния могут быть острыми и хроническими. В большинстве случаев болезнь излечима, если вовремя устранить провоцирующие ее факторы. Поэтому так важно поставить диагноз на ранней стадии, чтобы предотвратить клеточные изменения.
Исторический экскурс и статистика
Результаты обследования печени дают полноценную информацию о степени дистрофии ее клеток.
В связи с мировым промышленным развитием наблюдается рост числа пациентов с неалкогольным гепатозом. Статистические данные дают примерную клиническую картину: Япония, Европа, Северная Америка – 10% населения, США – 69% всех заболеваний печени.
Жировая дистрофия присутствует во всех возрастных группах, но большинство случае приходится на возраст от 45 лет. Чаще диагноз ставится женщинам – 65%.
Факторы риска
В случаях злоупотребления алкоголем скорость развития недуга определяется многими факторами: генетика, пол, возраст, активность ферментов, раса и т. д.
Например, доказано, что в женском организме гормональный фон усиливает разрушительное воздействие алкоголя на печень.
У некоторых представителей монголоидной расы продукты распада спирта быстрее обезвреживаются организмом, чем у тех же европейцев.
В зоне риска находятся пациенты с метаболическими нарушениями:
- сахарный диабет (II тип);
- ожирение;
- гиперлипидимия;
- вирусный гепатит.
Риск развития жирового гепатоза в этих случаях очень высок, так как чувствительность клеток печени повышается.
Печень можно назвать терпеливым органом, многие процессы в ней проходят скрыто и бессимптомно. Она дает о себе знать, только когда внутренние резервы на восстановление закончились, и ситуация становится критической.
Причины заболевания
Выявлено множество причин развития гепатоза внешнего и внутреннего характера:
- злоупотребление алкоголем;
- ожирение;
- заболевания эндокринной системы (сахарный диабет, акромегалия, тиреотоксикоз, микседема, синдром Кушинга);
- интоксикация фосфорорганическими веществами;
- белковый и витаминный дефицит;
- заболевания пищеварительной системы (колит, язвы, панкреатит);
- воздействие некоторых медикаментов (антибиотики);
- токсическое отравление грибами и растениями.
Алкогольный гепатоз занимает второе место среди заболеваний печени после вирусного гепатита.
Наследственная форма недуга связана с нарушением обменных процессов в печени – желчных кислот и билирубина. Чаще всего встречается синдром Жильбера.
Стресс, алкоголь, прием стероидов и некоторых антибиотиков, тяжелые инфекции, сильная физическая нагрузка, операции, травмы, голодание и диета вызывают кризы.
Симптомы и диагностика
Гепатоз развивается постепенно, симптомы могут отсутствовать годами. Для каждой формы заболевания характерны свои признаки и методы диагностики.
Острый гепатоз
Болезненное состояние быстро прогрессирует:
- признаки общей интоксикации;
- желтуха;
- диспепсические расстройства (вздутие, изжога, тошнота);
- некроз;
- тяжелая почечная недостаточность.
Печень в начальной стадии слегка увеличена, затем ее перкуторные параметры уменьшаются. В дальнейшем она не пальпируется. Меняется состав крови в сторону повышения концентрации АлАТ, урокиназы, фруктозо-1-фосфатальдолазы, СОЭ. Возможно состояние гипогликемии.
Хронический жировой гепатоз
Протекает в малосимпатичной форме. Основные симптомы скрываются под проявлениями основных заболеваний:
- общая слабость;
- диспепсические расстройства;
- легкая желтуха (в редких случаях);
- тупая боль в подреберье правом;
- умеренно увеличенная печень.
Пациент испытывает боль при пальпации. В крови повышен уровень бета-липопротеидов и холестерина.
Для диагностики берутся бромсульфалеиновые и вофавердиновые пробы, которые тестируют работу печени на предмет выведения этих препаратов из организма. Но основную клиническую картину дает пункционная биопсия печени, которая выявляет жировую дистрофию гепатоцитов.
Холестатический гепатоз
Накопление желчного пигмента вызывает следующие симптомы:
- желтуха;
- зуд;
- бесцветный кал;
- темная моча;
- лихорадка;
- увеличенная печень.
Диагностировать состояние позволяют анализы крови – повышенная активность щелочной фосфатазы и увеличение СОЭ. Решающее диагностическое значение имеют результаты пункционной биопсии. В запущенных случаях она показывает холангит.
Методы диагностики
При болезненных состояниях печени следует быстро найти первопричину. Для этого медики используют комплексную методику:
- подробный анамнез (помогает выявить алкогольный гепатоз и состояния интоксикации различными веществами);
- серологические исследования крови;
- коагулограмма;
- анализ кала и мочи на желчные пигменты;
- УЗИ печени;
- доплерография сосудов печени;
- МРТ;
- биопсия;
- морфологический анализ биоптатов.
Определение недуга начинается с похода к гастроэнтерологу. Сначала он назначит соответствующее обследование крови, мочи и кала, чтобы исключить прочие заболевания печени.
Они помогут направить диагностику в нужном направлении. Если все прочие методы не позволяют подтвердить предполагаемый гепатоз, назначается биопсия.
Лечение
При остром токсическом гепатозе больной нуждается в срочной медицинской помощи и госпитализации. В условиях стационара медики проведут терапию, направленную на выведение токсинов из организма.
В случае хронического диагноза лечение заключается в устранении провоцирующих факторов. Также пациенту рекомендуется периодическое лечение в диспансере под строгим врачебным контролем с полным исключением алкоголя.
Медикаментозное лечение
Врач назначает препараты липотропного действия:
- липоевая кислота;
- фолиевая кислота;
- сирепар, эссенциале и другие средства, содержащие гидролизаты печени;
- легалон;
- липофарм.
Терапия проводится длительными курсами при регулярном контроле основных показателей работы печени.
Фитотерапия
Комплексный подход к лечению заболевания дает лучший результат, поэтому можно усиливать действие медикаментов растительными компонентами. Подойдут гепатопротекторные, иммуномодулирующие и антиоксидантные сборы, в состав которых входят травы:
- расторопша;
- лопух;
- шиповник;
- бессмертник;
- кукурузные рыльца;
- зверобой;
- подорожник;
- ромашка.
Травы завариваются кипятком и пьются до еды. Растительное питье запрещается подслащивать.
Эффект будет, если употреблять их минимум 2 недели регулярно. Фитотерапия при гепатозе рекомендуется в стадии поддерживающего лечения. В разгар заболевания от нее толку мало.
Хирургическое вмешательство
На последнем месте среди лечебных мер стоит хирургическое вмешательство. Выбор невелик:
- пересадка печени;
- уменьшение объема желудка;
- операции на кишечнике.
В этом случае вопрос с жировым гепатозом остается открытым, так как его первопричина остается не устраненной. Вероятность заболевание донорского органа – 40%.
Диета
При лечении гепатоза пациенту прописывается строгая диета №5 – повышенное содержание животных белков. В каждодневный рацион входят:
- овощи вареные;
- сыры нежирные;
- творог обезжиренный;
- каши (гречка, овсянка);
- яйца;
- треска отварная.
Под запретом жирные мясные и рыбные яства, консервы, некоторые овощи (редис, помидоры, чеснок, лук, фасоль). Блюда на столе должны быть теплыми, но не горячими. Чай должен быть некрепким и несладким. В сутки рекомендуется выпивать более двух литров воды.
Профилактика
Болезнь проще предотвратить. Профилактикой приобретенного гепатоза станет здоровый образ жизни, сбалансированное питание, прием гепатропных лекарств по врачебным рекомендациям, контроль за веществами в зоне контакта, отказ от алкоголя.
Пациент с хроническим гепатозом, чтобы исключить кризы, должен придерживать строгой диеты, вовремя лечить болезни ЖКТ, соблюдать все рекомендации при сахарном диабете, контролировать вес. Такие больные состоят на учете и регулярно проходят осмотры.
Прогноз
Гепатоз относится к излечимым заболеваниям, при правильной терапии он не прогрессирует. Состояние большинства пациентов стабильное. Чаще болезнь протекает без ярко выраженных симптомов. По статистике, в 50% случаев развивается фиброз, в 15% — цирроз.
Диагноз гепатоз – не приговор. Если вовремя выявить функциональные проблемы печени и их первопричину, болезнь удастся победить, если речь о приобретенной форме, а не наследственной. При подозрениях на образование жиров в печени следует обратиться к врачу, в случае острой интоксикации – незамедлительно вызвать скорую медпомощь. Алгоритм действий будет таким:
- осмотр;
- диагностика (анализы, УЗИ, различные тесты, биопсия в случае необходимости);
- устранение провоцирующего фактора;
- терапия (в зависимости от формы недуга);
- рекомендации (диета, фитотерапия, здоровые привычки, осмотры).
Если взяться за лечение вовремя, то прогноз благоприятный.