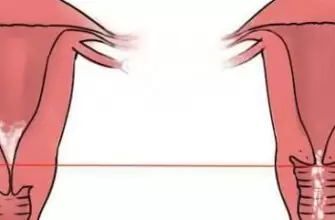
Среди всех случаев внематочного (эктопического) зачатия в 95% это трубная беременность. Это состояние, когда плодное яйцо крепится и развивается вместо полости матки в фаллопиевой трубе. Патология чревата опасными последствиями для репродуктивного здоровья и жизни женщины. Важно знать симптомы трубной беременности.
Причины возникновения
Схема трубной беременности
К развитию внематочной трубной беременности могут приводить разные факторы. Основа заболевания – нарушение продвижения оплодотворенной клетки. Почему такое происходит? Установить сложно, но есть факторы риска:
- воспаление придатков (сальпингоофорит);
- перенесенные оперативные вмешательства;
- извитые трубы;
- внутриматочная контрацепция.
Часто беременность в трубе встречается на фоне острого или хронического сальпингита. Это воспаление органа, после которого у женщины, согласно статистике, риск получить эктопическое зачатие возрастает в 6 раз.
При сальпингите нарушается проходимость маточных труб, их сократительная способность. Одновременно уменьшается продукция веществ, обеспечивающих продвижение плодного яйца. Меняется гормональная функция яичников, в которых начинается воспалительный процесс.
Внутриматочные контрацептивы способны в 20 раз увеличить вероятность трубной беременности. Связано это с тем, что они приводят к бездействию ресничек, выстилающих эпителий трубы. Без их работы невозможно продвижение эмбриона к матке.
Операции на придатках осуществляются при многих патологических состояниях. Любое вмешательство может приводить к осложнениям, образованию спаек. Если женщина ранее перенесла хирургическое лечение по поводу внематочной беременности, риск повторной патологии возрастает на 16%.
К провоцирующим факторам также относятся:
- два и более искусственных аборта в анамнезе;
- инфантилизм;
- эндометриоз;
- аномалии развития придатков (двурогая матка и пр.);
- опухоли.
Влияет на правильное крепление яйцеклетки гормональный фон. Так, риск трубной внематочной беременности увеличивается при:
- применении гормональных препаратов для стимуляции овуляции;
- задержке овуляции;
- процедуре ЭКО (экстракорпоральное оплодотворение);
- трансмиграции яйцеклетки.
При ЭКО и лечении бесплодия применяют стимуляторы овуляции. Лекарства меняют синтез гормонов и прочих веществ, отвечающих за сокращение маточных труб. Внематочная трубная беременность вероятна у каждой десятой женщины, проходившей такую терапию.
Риск патологии существует и при применении гормональных контрацептивов, содержащих только прогестагены, которые ухудшают сократимость маточных труб.
Тошнота — один из симптомов
Поздняя овуляция может нарушать процесс крепления клетки. Ее перемещение происходит из яичника через брюшную полость к другой маточной трубе. Там она оплодотворяется и мигрирует к матке. При нарушении овуляции яйцеклетка не успевает там прикрепиться. Начавшиеся месячные просто относят ее обратно в трубу.
Признаки трубной беременности
Пока эмбрион маленький, он не оказывает давления на стенки органа. Клинические проявления трубной беременности не отличаются от нормальной. Но с увеличением размеров зародыша появляются неприятные ощущения, которые являются признаками нарушенной трубной беременности.
- Боль. На ранних сроках она тянущая и ноющая, расположена внизу живота, справа (правостороннее зачатие) либо слева (левостороннее). При прогрессировании трубной беременности боль иррадирует в область прямой кишки, промежности, поясницы. При разрыве органа она приобретает резкий, колющий, острый характер.
- Тошнота и рвота. Могут возникнуть на самых ранних сроках, свидетельствуют о токсикозе. При усиливающемся болевом синдроме говорит о запущенности процессе и угрозе жизни женщины.
- Учащение пульса, падение артериального давления. Возникают после разрыва маточной трубы, сигнализируют о начавшемся внутрибрюшном кровотечении и патологической беременности.
- Влагалищные выделения. Бывают мажущие, кровянистые, контактные (в результате полового акта), коричневатые. Возникают после прекращения месячных. С разрывом маточной трубы при эктопической беременности могут становиться обильными.
- Головокружение, обморок. Говорят о большой кровопотере и развитии шока.
На каком сроке прерывается трубная или трубно-угловая беременность? Это зависит от того, где прикрепился эмбрион. Если около устья, открывающегося в матку, разрыв органа происходит примерно через 4 – 6 недель.
При локализации в средней (интерстициальной) части маточной трубы эмбрион может развиваться до 16 недели. Здесь хорошее кровоснабжение и толстый мышечный слой. Но разрыв чреват сильным кровоизлиянием, грозящим смертью.
Когда беременность развивается в ампулярном сегменте маточной трубы, ее разрешение происходит обычно на 6 – 8 неделе по типу трубного аборта. Заподозрить патологию и своевременно диагностировать ее тяжело. Во многих случаях симптомы эктопической беременности стертые.
Диагностика
Главный метод при выявлении трубной беременности – трансвагинальное УЗИ. Оно позволяет выявить маточное зачатие и исключить крепление яйцеклетки в других органах. При использовании вагинальных датчиков эмбрион в матке можно визуализировать уже через 1,5-2 недели после зачатия.
Чтобы установить трубную локализацию, обращают внимание на наличие жидкости в брюшной полости и уплотнение в районе маточных труб. Самое информативное – обнаружение развивающегося плодного яйца вне тела матки.
Дополнительные меры диагностики патологии.
- Осмотр гинеколога. Первые 5 недель гестации врач может обнаружить цианоз (синюшность) шейки матки, что соответствует нормальному течению беременности. На более поздних сроках характерны болезненность живота при пальпации, его вздутие, напряженность, несоответствие сроку размеров матки, опухолевидное образование на правой или левой маточной трубе.
- Анализ на ХГЧ. Хорионический гонадотропин выделяется оболочкой плода, поэтому его обнаружение в крови свидетельствует о зачатии. При внематочной беременности его показатель всегда ниже нормы, соответствующей данному сроку (при нормальном течении ХГЧ увеличивается вдвое каждые 1 – 2 дня).
- Общий анализ крови. Выявляет ускорение СОЭ, лейкоцитоз, снижение гематокрита, гемоглобина, эритроцитов.
- Пункция заднего свода влагалища. Проводится при подозрении на разрыв маточной трубы. Обнаруживает обильное кровотечение и сгустки.
- Лапароскопия. Позволяет точно выявить внематочное зачатие и место крепления зародыша, сразу устранить патологию.
Медикаменты помогают на ранних стадиях
Возможно ли медикаментозное лечение?
Прогрессирующее (развивающееся) трубное зачатие означает внематочную беременность и ведет к повышенным рискам. Поэтому лечение обязательно во всех случаях диагностики патологии.
Медикаментозное лечение возможно только на ранних сроках. Применяются препараты, провоцирующие выкидыш. Чаще для избавления от трубной беременности применяют хирургические методы: лапаротомия и лапароскопия. Задача операции – удаление зародыша с места его крепления.
Лапаротомическая операция
На ранних сроках назначается редко, так как является травматичной и сложной для врача. Основные показания: неэффективность малоинвазивного лечения, большой размер эмбриона, спаечные процессы в маточной трубе, массивная кровопотеря, угрожающая жизни.
Хирург делает разрез брюшной полости. Далее удаляет пораженную маточную трубу, ушивает раны, отсасывает лишнюю жидкость из брюшинного пространства.
Лапаротомия характеризуется продолжительным восстановительным периодом – от 2 недель до нескольких месяцев. В течение первых 3-4 дней пациентка соблюдает строгую диету. Физические нагрузки запрещены на 1,5-2 месяца, столько же не рекомендуется половая жизнь.
Процесс лапаротомии
В редких случаях при лапаротомии не удаляют трубу либо иссекают частично с последующей пластикой органа. Планировать беременность можно через 9-12 месяцев.
Операция лапароскопически
Лечение трубного зачатия чаще всего проводится с помощью лапароскопической операции. Это нетравматичная процедура, позволяющая быстро устранить патологию.
Вмешательство проводится под общим наркозом, поэтому неприятные ощущения исключены. Хирург вводит через проколы в брюшной полости инструменты и извлекает плодное яйцо из трубы под контролем УЗИ-аппарата.
Во время операции решается вопрос о сохранении либо удалении органа. Это зависит от места локализации зародыша, его размеров, возраста женщины. На маленьком сроке проводится органосохраняющая процедура. Врач рассекает трубу и извлекает эмбрион. Это сохраняет репродуктивное здоровье пациентки.
Смотрите фото техники операции.
Лапароскопическая операция
Что происходит внутри
Если стенки трубы повреждены, трубу удаляют вместе с имплантированной клеткой. Преимущества лапароскопии:
- быстрая реабилитация;
- минимальная кровопотеря;
- отсутствие внешних дефектов после операции;
- невысокий риск осложнений.
Возможные последствия
В случае несвоевременного обращения к врачу трубная беременность может приводить к развитию следующих осложнений.
- Прервавшаяся эктопическая беременность по типу разрыва маточной трубы. Самое тяжелое осложнение, приводящее к внутреннему кровотечению. При неоказании медицинской помощи при внематочной беременности состояние приводит к летальному исходу.
- Самопроизвольный аборт (выкидыш). Зародыш отторгается от стенки маточной трубы и выходит в полость матки, а впоследствии через влагалище наружу. Сопровождается такая беременность кровотечениями со сгустками.
- Попадание замершего эмбриона в брюшную полость. Это может привести к нагноению или перитониту.
- Спайки органов малого таза. Проявляются запорами, нарушением мочеиспускания, бесплодием.
- Повторное трубное зачатие и внематочная беременность. Возможно при сохранении фаллопиевой трубы. Обычно крепление зародыша происходит в месте операционного шва.
Разрыв трубы
Что такое трубный аборт
После имплантации в трубе эмбрион начинает расти и развиваться. Но орган не способен растягиваться, как матка. Прерывание беременности неизбежно. Возможны 2 варианта:
- трубный аборт;
- разрыв трубы.
Трубный аборт при внематочной беременности возникает обычно на сроке 4 – 8 недель. Из-за повышенной перистальтики трубы плодное яйцо постепенно отслаивается и изгоняется в полость матки. Это состояние сопровождается кровотечением, поэтому диагностируется легко.
В некоторых случаях зародыш перемещается обратно – к брюшной полости. При этом возможно два варианта развития ситуации.
- Гибель плодного яйца.
- Его выживание и крепление в органах брюшной системы. Тогда развивается повторная внематочная беременность.
Симптомы трубного аборта:
- периодические, схваткообразные боли внизу живота;
- кровянистые выделения из влагалища, связанные с отторжением эндометрия и повреждением кровеносных сосудов;
- признаки скрытого кровотечения: головокружение, слабость, боли в животе, иррадиирущие в подреберье, обморок, падение артериального давления.
Боли внизу живота — сигнал
Как лечат в других странах
В последние годы современные зарубежные клиники практикуют прерывание внематочной беременности с помощью Метотрексата. Он препятствует делению клеток и провоцирует гибель эмбриона. Это повышает шансы сохранить маточную трубу и репродуктивное здоровье женщины.
Применять безоперационное лечение можно, пока срок беременности еще мал, размеры плодного яйца не превышают 3,5-5 см. Но не каждый организм положительно реагирует на препарат. Противопоказания – сахарный диабет, заболевания почек, печени, крови.
Метотрексат вводят однократно внутримышечно. На протяжении 2 суток зародыш отторгается.
- Почему кровоточат десна при беременности
- Уход за кожей во время беременности
- Полоскание горла при беременности
- Что такое бесплодие 1 2 3 степени у мужчин и женщин
- Можно ли стричь волосы во время беременности
- Признаки внематочной беременности на раннем сроке
Информация, опубликованная на сайте Sberemennost.ru только для чтения и предназначена лишь для ознакомления. Посетители сайта не должны использовать их в качестве медицинских рекомендаций!
Виды внематочной беременности
Классификация подобных беременностей
Известно, что обычная беременность протекает в матке, куда эмбрион добирается через трубы. Внематочная беременность в трубе начинает развиваться по похожему сценарию.
Яйцеклетка встречается со сперматозоидом, который ее оплодотворяет. Исключением становится место крепления эмбриона. Плод по разным причинам не может добраться до матки и крепится там, куда максимально смог попасть.
Существуют разные виды внематочной беременности.
1. Яичник.
2. Трубы матки.
3. Брюшная полость.
4. Шейка матки.
Беременность, которая развивается в яичнике
Во время овуляции сперматозоид попадает в фолликул, который только что лопнут и яйцеклетка не успела его покинуть. Сразу же образуется яичниковая внематочная беременность, ведь происходит не только оплодотворение, но и крепление эмбриона в яичнике.
Может случиться и другой сценарий, в котором яйцеклетка, которая только что вышла из фолликула оплодотворяется тут же, и сразу же происходит фиксация. Сколько длится внематочная беременность данного типа, может сказать только врач, но чем быстрее она будет выявлена, тем больше вероятность спасения внутренних органов женщины.
Такая беременность довольно редкая и имеет свои особенности. Рост плода в яичнике может протекать как обычная беременность и иногда даже вынашивается до больших сроков. В акушерстве встречаются случае, когда подобная беременность вынашивалась вплоть до последних месяцев.
Это происходит потому, что ткань этих органов достаточно эластична и может не только растягиваться, но и разрастаться. Плод развевается по принципу яичниковой кисты.
Потому и вопрос, как выявить внематочную беременность, очень затруднителен, ведь иногда внематочная беременность такого типа распознается не сразу, а во время операции при удалении растущей «кисты» или даже после гистологического анализа.
Шеечная беременность
При такой беременности эмбрион не находит себе удобного места в полости матки, возможно из-за эндометриоза, и, продолжая поиски того самого места фиксации, крепится в шейке матки. Этот вид внематочной беременности крайне опасен для женщины и в половине случаев могут привести к летальному исходу.
Выживание плода в такой ситуации невозможно. Если диагностирована шеечная внематочная беременность, до какого срока она, возможно, будет доношена, было ранее определено медиками. Было установлено, что самый больший срок вынашивания плода в таком случае 5 месяцев, после его прохождения ткань шейки перестает деформироваться и рвется.
Такая внематочная беременность определяется на сроке ранее, чем предыдущая. Кстати, именно шеечное кровотечение считается самым опасным, и остановить его можно, только удалив матку.
Беременность в брюшной полости
Внематочная беременность в брюшной полости может быть достаточно рискованной для ребенка, ведь плод находится вне матки, и у него нет подходящей защиты. В таком случае могут развиться патологии эмбриона. Естественное родоразрешение в таком случае невозможно, поэтому женщине назначают оперативное вмешательство во время извлечения малыша.
Трубная беременность
Это самая широко распространенная внематочная беременность. Одним из последствий может стать удаление трубы при внематочной беременности, что может вызвать затруднение при дальнейшем оплодотворении. Такая беременность происходит, когда оплодотворенная яйцеклетка не может по тем или иным причинам попасть в полость матки.
Причиной такой ситуации могут стать спайки и рубцы в трубах, ранее деланные аборты и инфекционные заболевания. Разрыв трубы при внематочной беременности — вполне нормальное явление при запоздалой диагностике. Именно поэтому необходимо быть более внимательной к себе и знать некоторые признаки такой беременности.
Это обильное кровотечение несоответствие размеров матки сроку беременности, острая боль внизу живота и так далее.
Удаление такой беременности возможно двумя путями. Это оперативное вмешательство и медикаментозный выкидыш. Но это не приговор, и женщины в таком положении все еще способны выносить и родить ребенка.
Если установлена подобная внематочная беременность, сроки разрыва трубы могут быть индивидуальны, ведь плод развивается по-разному и может иметь разные размеры. Предельным сроком длительности этой беременности принято считать 10 недель.
Медики установили, что обычно это происходит в период с 5 по 8 неделю беременности. Именно в этот период эмбрион вырастает настолько, что труба уже не может растянуться до его размеров. Хотя встречаются и иные случаи.
К примеру, при внематочной беременности разрыв трубы возможен в срок 16 недель.
При выявлении внематочной беременности любого типа женщина не должна отчаиваться. Главное в такой ситуации — немедленно обратиться к врачу для незамедлительного лечения.
Внематочная беременность
Что же такое внематочная беременность? Это ситуация, когда оплодотворенная яйцеклетка развивается вне маточной полости. Как правило, это происходит в маточных трубах, но иногда и в брюшной полости или в яичниках. К причинам такой беременности можно отнести: аномалии развития маточных труб, обусловленный эндометриозом, приемом минипилей, хроническое воспаления придатков матки, хирургическое вмешательство на маточные трубы, инфекционный процесс после родов.
Трубная беременность
Такая беременность характеризуется имплантацией плодного яйца в слизистую маточную трубу. Поэтому в матке происходят изменения, характерны для нормальной беременности. Начинает увеличиваться тело матки, шейка, перешеек. Проявляется кровотечение из хориона, который входит в стенку маточной трубы.
Кровь попадает в полость маточной трубы. Плохо выражены изменения в эндометрии. Прерывается беременность из-за отсутствия в маточной трубе благоприятных условий для развития зародыша. Такой случай может произойти на 12-й неделе.
Есть два вида прерывания беременности: первый, разрыв маточной трубы, второй, изгнания зародыша в брюшную полость. Различают беременность в маточной трубе – ампулярную, фибриальную, интерстициальную, истмическую трубную беременность. Много бывает случаев ампулярной трубной беременности.
Ведь ампулярный отдел самой широкой, и зародыш при этом может достигать больших размеров.
Как правило, беременность прерывается на 12-й неделе. Прерывание беременности может быть в виде трубного аборта, из-за которого может возникнуть другой вид внематочной беременности – яичниковой, брюшной или фимбриальной.
Истмическая трубная беременность возникает на часто, она составляет 12% случаев трубной беременности. Она заканчивается разрывам маточной трубы. Ведь истмическая часть маточной трубы очень узкая, поэтому разрыв происходит очень рано. Как правило, яйцеклетка, выходит в брюшную полость.
Плодное яйцо может развиваться, если разрыв возникает по линии прикрепления брыжейки. Фимбриальная трубная беременность составляет около 5% случаев трубной беременности. И только 2% случаев трубной беременности составляет интерстициальная трубная беременность.
Из-за большой растяжимости миометрия может развиваться, как минимум, до 4 месяцев. Прерывание беременности сопровождается обильным кровотечением, из-за которого женщина может погибнуть.
Диагностика внематочной беременности
Данная диагностика очень сложная. Если есть подозрение на внематочную беременность, то обязательно женщину необходимо госпитализировать в стационар для постоянного наблюдения. С помощью повторных осмотров можно узнать, или существуют подозрения на наличие внематочной беременности.
Как правило, внематочная беременность прерывается на шестой недели, поэтому диагноз устанавливается после появления симптомов. Пальпировать такую беременность можно только после трех месячного срока.
Тогда сбоку от матки определяются пульсация со стороны бокового свода влагалища и продолговатая опухоль.
Диагностика прервавшейся трубной беременности
При данной беременности наблюдается геморрагической шок. Пальпатарно наблюдается напряжение мышц брюшной стенки и боль. Но, боли не всегда происходят в животе. Симптомы раздражения брюшины всегда положительные. Получают кровь при пункции заднего свода.
Исследования при внематочной беременности
УЗИ
С помощью УЗИ можно обнаружить зародыша в матке. При абдоминальном УЗИ зародыш определяется на 7-недельной беременности. При влагалищном УЗИ на 4 недели беременности.
Диагностическая пункция заднего свода влагалища
Наличие в маточном углублении темной жидкой крови с мелкими сгустками, повышение уровня Р-субъединицы ХГ в моче указывает на внематочную беременность. Преимущества диагностики пункции заднего свода влагалища в том, что быстро и безопасно проводиться манипуляция. Но, также, она имеет и недостатки: болезненная и дает не точные результаты.
Если врач обнаружил внематочную беременность, женщину срочно госпитализируют. Каждая женщина, у которой внематочная беременность, должна быть оперирована. Как правило, женщина находится в тяжелом состоянии. Такое состояние объясняется кровопотерей и перитонеальным шоком. Поэтому, необходимо, чем скорее остановить кровотечение и побороть шок.
Лучшим средством борьбы с перитонеальным шоком является удаление остатков плодного яйца и крови из брюшной полости. Сразу, после остановки кровотечения нужно провести массивную инфузионно-трансфузионную терапию. Производят удаление маточной трубы после стабилизации гемодинамики. Яичник сохраняется.
При интерстициальной трубной беременности одновременно удаляют трубу и иссекают угол матки.
Диагностическая лапароскопия
Осматриваются все органы малого таза. Если существуют спайки, то их обязательно разделяют. Внимательно осматривают маточные трубы. Осмотр дает возможность уточнить целостность стенки маточной трубы. При трубном аборте можно определить зародыш в брюшном отверстии трубы. При локализации зародыша, в ампулярном или истмическом отделах трубы диаметр маточной трубы составляет 5 см. Делают лапароскопическую операцию. Приблизительно в 20% случаев происходит после сальпинготомии повторная внематочная беременность. После внематочной беременности большая вероятность забеременеть, но не все роды заканчивается хорошо.
Внематочная беременность. Классификация, диагностика и лечение трубной беременности (обзор литературы)
Аванесянц А. С., Гетажеев К. В., Тебиев И. А. Внематочная беременность. Классификация, диагностика и лечение трубной беременности (обзор литературы) // Молодой ученый. — 2019. — №4. — С. 101-102. — URL https://moluch.ru/archive/242/56051/ (дата обращения: 18.10.2019).
Внематочная беременность встречается в 1,5–2,0 % случаев всех беременностей. В России в 2015 году смертность от ВБ составила 3,6 %. Данная патология — одна из частых акушерско-гинекологических заболеваний, которое часто приводит к нарушению репродуктивной функции, иногда к инвалидизации беременной женщины.
Во всем мире отмечается тенденция к росту внематочной беременности, что скорее всего связано с увеличением частоты половых инфекций, увеличением числа абортов. В связи с развитием современных методов, диагностика ВБ не вызывает затруднений.
В случае несвоевременной диагностики и без адекватного лечения внематочная беременность может представлять угрозу для жизни женщины. Кроме того, последствием ВБ может быть бесплодие.
По статистике у каждой четвертой пациентки развивается повторная ВБ, у каждой пятой-шестой возникает спаечный процесс в малом тазу, а у 75 % женщин после оперативного лечения отмечается вторичное бесплодие.
Внематочная (эктопическая) беременность (ВБ) — имплантация плодного яйца вне полости матки.
Анатомическая классификация внематочной беременности: 1. трубная (интерстициальная, истмическая, ампулярная, фимбриальная) — 98–99 %; 2. яичниковая — 0,1–0,7 %; 3. шееченая — 0,1–0,3 %; 4. гетеротопическая беременность; 5. беременность в рубце после кесарева сечения.
Клиническая классификация выделяет формы ВБ по течению — прогрессирующая и нарушенная, и по наличию осложнений — осложненная и неосложненная.
К факторам риска развития внематочной беременности относятся: 1. операции на маточных трубах; 2. эктопическая беременность в анамнезе; 3. использование внутриматочной контрацепции; 4. воспалительные заболевания малого таза; 5. эндометриоз; 6. аномалии развития маточных труб; 7. спайки в полости малого таза; 8. бесплодие более 2 лет; 9. возраст матери старше 40 лет; 10. курение
Патогенез трубной беременности. Плодное яйцо имплантируется в слизистую оболочку маточной трубы, вместе с тем в матке происходят изменения, которые характерны для нормальной беременности ранних сроков — размягчение шейки матки и перешейка, небольшое увеличение размеров тела матки.
Дальнейшее развитие хориона и врастание в стенку маточной трубы приводит к кровотечению. Кровь, попадая полость матки, расслаивает ее стенку.
В связи с отсутствием в маточной трубе необходимых условий для дальнейшего развития плодного яйца, беременность прерывается, происходит разрыв маточной трубы, либо изгнание его в свободную брюшную полость.
Диагностика трубной беременности проводится на основании анамнеза, клинической картины, лабораторных и инструментальных методов исследования.
К основным проявления трубной беременности относятся клиника “острого живота”, боли внизу живота и нарушение менструального цикла. Среди инструментальных методов наиболее информативными являются УЗИ органов малого таза и трасвагинальное УЗИ.
На УЗИ — отсутствие плодного яйца в полости матки, увеличение придатков матки или скопление жидкости позади матки. Лабораторно определяют уровень β-ХГЧ.
Лечение внематочной беременности заключается в остановке внутрибрюшного кровотечения оперативным путем, восстановлении нарушенных гемодинамических показателей и при необходимости репродуктивной функции. Эффективность лечения зависит от постановки диагноза ВБ на малых сроках, предпочтение использования лапароскопического доступа по сравнению с лапаротомией.
Показания к консервативному лечению: 1. гемодинамическая стабильность; 2. низкий уровень β-ХГЧ менее 1500–5000 МЕ/л; 3. отсутствие сердечной деятельности у эмбриона на УЗИ; 4. готовность пациентки к последующему наблюдению; 5. отсутствие противопоказаний к метотрексату.
Тактика лечения: назначение метотрексата в дозе 50 мг/м2 внутримышечно. Затем если в течении 4–7 дней уровень β-ХГЧ уменьшается на 15 % и менее, то повторно назначают метотрексат в той же дозировке. А если в течении 4–7 дней уровень β-ХГЧ уменьшается на 15 % и более, то повторяют исследование β-ХГЧ 1 раз в неделю до достижения уровня менее 15 МЕ/л.
Хирургическое лечение — основной метод лечения при нарушенной форме ВБ.
Предпочтение отдается лапароскопическому доступу, так как этот доступ обладает неоспоримыми преимуществами перед лапаротомией: меньшая травматизация, меньшая продолжительность операции, меньшая частота осложнений, возможность сохранения органосохраняющих принципов, ранняя физическая активизация и социальная реабилитация.
Наиболее часто при трубной беременности производят тубэктомию (удаление маточной трубы). При наличии соответствующих условий, в некоторых случаях для сохранения репродуктивной функции выполняют органосохраняющие операции: 1. туботомию — разрез маточной трубы в месте расположения плодного яйца с последующим его удалением; 2.
выдавливание плодного яйца «milking» (при локализации плодного яйца в фимбриальном отделе). Следует отметить, что органосохраняющие операции — риск повторной эктопической беременности.
При локализации плодного яйца в интерстициальном отделе маточной трубы, при невозможности выполнения органосохраняющей операции, выполняется тубэктомия с иссечением угла матки.
При тяжелом состоянии пациентки, обусловленном большой внутрибрюшной кровопотерей, необходимо ранее восполнение ОЦК. До остановки кровотечения назначение препаратов, которые повышают артериальное давление, противопоказано, т. к. большая вероятность усиления внутрибрюшного кровотечения.
Большинство авторов сходятся во мнении, что консервативное лечение эктопической беременности является перспективным в настоящее время, но в современной практической гинекологии приоритет отдается хирургическому методу лечения внематочной беременности.
Литература:
- Савельева Г. М., Фёдорова И. В. Лапароскопия в гинекологии. — М.: ГЭОТАР Медицина. — 2000. — 328 с.
- Давыдов А. И. Возможности трансвагинальной эхографии в диагностике заболеваний внутренних половых органов: Дис. канд. мед. наук. — М. — 1989
- Стрижаков А. Н., Давыдов А. И., Шахламова М. Н., Белоцерковцева Л. Д. Внематочная беременность. — М.: Медицина. — 1998. — С. 9–102.
Основные термины (генерируются автоматически): плодное яйцо, внематочная беременность, маточная труба, трубная беременность, малый таз, репродуктивная функция, полость матки, внутрибрюшное кровотечение, консервативное лечение, эктопическая беременность.
Внематочная беременность
При нормальной беременности яйцеклетка оплодотворяется в маточных трубах и спускается в матку, где прикрепляется к её стенке (имплантируется в стенку). Однако иногда происходит нарушение этого процесса.
Оплодотворённая яйцеклетка (зигота) прикрепляется и начинает расти вне полости матки. А, например, в маточной трубе, яичнике, шейке матки, органах брюшной полости (селезёнке, брюшине, кишечнике, печени). В зависимости от того, где произошло прикрепление зиготы, внематочную беременность классифицируют на:
- трубную;
- яичниковую;
- брюшную;
- шеечную;
- другие формы.
Чаще всего (95 — 99%) встречается трубная внематочная беременность.
Таким образом, внематочная беременность — это патология, при которой беременность протекает вне полости матки.
Причины возникновения внематочной беременности
В перечень причин входят:
- анатомические врожденные дефекты маточных труб;
- инфантилизм — недоразвитие репродуктивной системы, при котором маточные трубы слишком длинные и извитые;
- перенесенные воспалительные заболевания органов малого таза, которые приводят к образованию спаек в просвете трубы, или же трубы теряют способность сокращаться, их слизистые оболочки могут утолщаться, что препятствует транспорту оплодотворённой яйцеклетки в полость матки;
- перенесённые женщиной аборты;
- патология зародыша;
- стимуляция овуляции;
- приём средств для улучшения фертильности;
- гормональные нарушения;
- опухоли матки и придатков;
- перенесённая женщиной хирургическая операция на маточных трубах;
- беременность после перевязки маточных труб;
- эндометриоз — воспаление слизистой оболочки стенок матки;
- контрацепция с применением спирали.
И это далеко не все причины данной патологии.
В общем, выделяют 2 группы причин внематочной беременности. Первая группа включает в себя причины, связанные с нарушением транспортной функции маточных труб; вторая — с функциональными нарушениями самой яйцеклетки.
Опасность внематочной беременности
При такой патологии плодному яйцу нет места для роста и развития в том органе, где он имплантировался. Поэтому может произойти разрыв органа. Разрыв вызывает обильное кровотечение в брюшную полость, что в свою очередь опасно для жизни женщины.
Вместе с тем, бывают случаи, когда внематочная беременность заканчивается не разрывом органа, а разрывом плодного яйца. Части его могут попасть в брюшную полость, что может в дальнейшем вызвать воспалительный процесс брюшины.
Признаки внематочной беременности
На ранних сроках сложно определить признаки данной патологии, так как они совпадают с признаками нормальной беременности: задержка месячных, набухание молочных желез, токсикоз. Порой менструация приходит в срок или с небольшой задержкой, но выделения более скудные, чем обычно.
Признаки зависят от вида внематочной беременности и стадии её развития.
Характерные признаки
На внематочную беременность могут указывать боли внизу живота, пониженное давление, головокружения, обмороки, чувство тяжести в области прямой кишки и промежности, а в особенности — мажущие выделения или любые другие кровотечения из влагалища.
Разрыв органа характеризуется болью в животе, затем появляются рвота, снижение артериального давления, шок, головокружение, слабость.
Признаки трубной беременности:
- задержка менструации;
- тошнота;
- нагрубание молочных желез;
- изменения вкусовых пристрастий;
- кровянистые выделения из влагалища.
Если произошёл разрыв трубы, то наблюдаются обильные кровяные выделения из влагалища, шок, болезненность живота или резкая боль, вздутие живота. Если боль очень сильная, то женщина может потерять сознание.
Кроме этого характерны тошнота, холодный пот, головокружение, понижение артериального давления, частый и слабый пульс.
При трубном аборте (разрывается плодное яйцо, а не маточная труба) женщина ощущает боли внизу живота, мажущие тёмно-коричневые или почти чёрные выделения из влагалища. Могут проявиться рвота, слабость, головокружение.
Признаки яичниковой беременности
Характерны такие же признаки, как и при трубной беременности.
Признаки брюшной беременности
В данном случае женщина ощущает боли в животе. Особенно сильная и резкая боль возникает при движении плода. О прерывании такой беременности свидетельствует обильное кровотечение.
Признаки шеечной беременности
На ранних сроках нет симптомов, далее появляются кровянистые выделения из влагалища.
При проявлении вышеуказанных признаков женщина должна срочно обратиться в женскую консультацию!
Диагностика
С целью ранней диагностики патологии женщина должна обратиться к гинекологу. В женской консультации проведут ряд исследований позволяющих распознать внематочную беременность.
Диагностика включает:
- осмотр гинеколога;
- анализ на определение уровня гормона хорионического гонадотропина (ХГ). Этот гормон появляется в крови на 6 — 7 день после зачатия, в моче — на 8 день. При внематочной беременности уровень ХГ будет понижен;
- трансвагинальное УЗИ с введением датчика во влагалище. Позволяет определить наличие или отсутствие плодного яйца в матке. Наиболее ранний срок обнаружения плодного мешка в матке — 1 — 5 день задержки менструации, то есть 4 — 5 неделя беременности (нужно считать от первого дня последней менструации).
Что делать при обнаружении внематочная беременность?
Если патология была определена на раннем сроке, то для удаления плаценты и стимулирования выкидыша применяют некоторые лекарственные препараты.
При более позднем определении — применяется хирургическое вмешательство.
Раньше при трубной беременности маточную трубу удаляли путём лапаротомии (операция со вскрытием брюшной полости), сейчас же проводят лапароскопию. При лапароскопии возможны такие варианты, как удаление маточной трубы или же удаление только плодного яйца с восстановлением целостности трубы.
При лапароскопии окружающие плодное яйцо органы и ткани практически не травмируются, и не бывает сильного кровотечения.
Профилактика внематочной беременности
Профилактика включает в себя своевременное выявление и лечение воспалительных заболеваний органов половой системы, нарушений функции яичников, всех видов патогенной флоры.
Если у женщины уже была трубная беременность, то ей необходимо пройти курс восстановительного лечения, включающий физиотерапевтические процедуры, а также приём лекарственных препаратов.
Можно ли зачать и родить ребёнка после внематочной беременности?
Примерно в половине случаев повторная беременность и роды проходят без осложнений. В тоже время, около трети случаев внематочной беременности заканчиваются бесплодием и около 20% — повторным развитием патологии. Как правило, при медикаментозном лечении вероятность бесплодия и повторной внематочной беременности меньше.
После хирургического вмешательства при трубной беременности высок уровень бесплодия. По статистике это наблюдается в 70-80% случаев. Кроме того, велик риск повторной трубной беременности.
После внематочной беременности зачатие не рекомендуется, как минимум, полгода — год. Это время понадобится для подготовки организма женщины к предстоящей беременности без осложнений и патологий.
Ая Солнцева
Внематочная беременность
Внематочная беременность – страшное слово для любой девушки. В 95% процентов случаев такую беременность необходимо прекращать досрочно ввиду опасности для жизни потенциальной матери.
При этом важно не только прекращение беременности, но и срок её диагностики.
Однако надежда есть, при некоторых видах внематочной беременности своевременное прохождение УЗИ, и положение матери под наблюдение в стационарных условиях способно сохранить жизнь девушки и её ребенка.
Признаки внематочной беременности
Самостоятельная диагностика наличия внематочной беременности начинается с тех же признаков что и у обыкновенной беременности – задержки менструации. После прохождения теста, первые три недели эмбрион может никак не проявлять себя. В дальнейшем у женщины могут наблюдаться:
- Скачки давления. Вызванные попытками организма урегулировать возникшую аномалию собственными силами.
- Боли внизу живота. От острых до тянущих. Такие боли являются первыми серьезными признаками наличия серьезной аномалии, грозящей смертью. Боль внизу живота – это последствия кровоизлияний во брюшную полость.
- Частые обмороки. Являются следствием скачков давление.
Однако самый главный признак внематочной беременности – это кровянистые выделения, которые с завидной регулярностью выделяются из половых путей.
В редких случаях, до третьей недели происходит самостоятельное урегулирование аномалии, эмбрион отделяется от труб, после чего выходит через половые пути с кровью. Опасность такого действа заключается в повреждении матки, и дальнейшей дисфункции репродуктивной системы.
Виды внематочной беременности
Существует несколько мест, к которым может прикрепиться эмбрион, не достигнув матки. Каждый из случаев имеет свои особенности. Некоторые, не оставляют выбора, принуждая к досрочному прекращению беременности. Другие оставляют смутные надежды, что с большим риском при постоянном наблюдении врачей можно родить ребенка. Хотя даже здесь не все так гладко.
Для того чтобы и ребенок и мать остались живы, кесарево сечение необходимо производить задолго до назначенного срока родов. После чего ребенка помещают во специальный инкубатор, а мать проходит курс серьезного лечения, направленный на урегулирования последствий.
Места, к которым может прикрепиться оплодотворенная яйцеклетка:
- Маточная труба. 95% всех внематочных беременностей – это трубные аномалии.
- Яичниковая. Эмбрион прикрепляется к яичнику. Если шансы на выживание ребенка минимальны, ввиду отсутствия нормальных условий для дальнейшего развития. Яичниковая переходит в замершую, которая оканчивается смертью малыша.
- Брюшная. В этом случае, существуют минимальные шансы выживания плода и матери. Хотя шанс мал, врачи об этом сообщают, но рекомендуют досрочное прекращение беременности.
- В роге матки. Аналогично яичниковой внематочной беременности. Шансы на выживание эмбриона нулевые. Единственное отличие от других подвидов – целостность трубки матки, что позволяет повторно забеременеть и выносить здорового ребенка. Как показывает практика, обнаружить эмбрион в роге матки очень сложно, поэтому рекомендуется прохождение экспертного узи.
Причины возникновения аномалии
Несмотря на развитие современных технологи, большинство случаев определить главную причину внематочной беременности не представляется возможным. Однако существуют факторы риска, которые могут привести к развитию подобной аномалии. В их список входят:
- Хирургические операции во районе брюшной полости, или половых органов. При проведении подобных вмешательств, врачи заранее сообщают о возросшем риске появления аномалии. Более того, тогда медики рекомендуют искусственное оплодотворение, которое позволит закрепить эмбрион в нужном положении. Такой подход позволяет избежать ненужных осложнений, вызванных ранее пережитыми операциями.
- Контрацептивы. За исключением презервативов, практически все существующие способы предохранения нежелательной беременности могут привести к травмам трубки матки, что в дальнейшем приведет к нежелательной внематочной аномалии. Лекарственные средства больше других влияют на возможность нежелательных побочных эффектов. Противозачаточные таблетки – главная причина закрепления эмбриона за пределами матки.
- Гормональный сбой. Не до конца ясно как влияет уровень прогестерона и эстрогена на возникновение подобной аномалии. Однако при повышенном уровне патологического дигидотестостерона, как показывает практика, внематочное крепление гарантировано.
- Инфекции женских половых путей. Обычно для того чтобы их найти, необходимо предварительно проходить необходимые анализы и курсы лечения. Даже вирус в анамнезе может стать причиной выкидыша и аномальной беременности в брюшной полости.
- Опухоли матки. При возникновении такой клетки, доступ к матке практически полностью перекрывается. Т.е. происходит нарушение транспортной функции в маточных трубах. Это все ведет не только к вероятности внематочной беременности, но и к серьезному риску полного бесплодия без возможности восстановить репродуктивные функции организма женщины.
Сроки прохождения узи
В случае подозрения на внематочную беременность, женщина в обязательном порядке должна пройти узи. Диагностика должна показывать наличие/отсутствие плодного яйца в матке.
На раннем этапе (до 4-ой недели), обыкновенное узи может не показать наличие аномалии. Поэтому применяют трансвагинальное узи, чтобы подтвердить опасения.
Даже Если оба вида диагностики на третьей неделе не дали положительных результатов, могут назначить сдачу анализа крови на хгч.
Уровень ХГЧ является главным симптомом аномалий беременности. Вне зависимости от типа аномалии, её необходимо урегулировать, так как ХГЧ сигнализирует о проблемах эмбриона.
Далее, проходят повторную диагностику ультразвуковыми волнами для окончательного диагноза внематочной беременности. Она должна точно показать место крепления эмбриона, и определить наличие травм маточной трубки. Потом после окончательного диагноза и определения типа внематочной аномалии (трубная, брюшная и т.п.) производят дальнейшее урегулирование возникшей проблемы, которое зачастую заканчивается прерыванием беременности.
В тех случаях, когда женщина решает не прекращать внематочную беременность, последующие диагностики плода производятся раз в несколько дней, чтобы определить вектор развития эмбриона. В список анализов входят всевозможные анализы крови, лимфы, мочи.
Это позволяет увидеть развитие плода, и в случае формирования дополнительных аномалий, беременность прекращают принудительно.
Ультразвуковая диагностика также проходится каждые несколько дней, для формирования представления о дальнейшем пути развития эмбриона.
Трансвагинальное узи как способ ранней диагностики
Большинство случаев на раннем сроке беременности, ничего кроме уровня ХГЧ не может свидетельствовать об аномалиях. Поэтому могут назначить дополнительное ультразвуковое обследование. Трансвагинальное обследование с большой долей вероятности сможет определить отсутствие плодового яйца в матке, что будет являться свидетельством внематочной беременности.
Однако на 3-ей неделе невозможно определить тип аномалии, поэтому в случае решительного отказа о прерывании, раз в несколько дней проводят дополнительные обследования, которые позволяют определить место крепления эмбриона в организме.
Экспертное узи на ранних сроках
Экспертное узи на столь раннем сроке, очень трудоемкая процедура, требующая специальной подготовки. За несколько дней до прохождения диагностики необходимо скорректировать диету, избавится от белков. В день прохождения выпить несколько стаканов воды, что позволит облегчить просмотр матки. Взамен, можно определить положение оплодотворенной яйцеклетки.
В дальнейшем на ранних сроках (2-3 неделя), при очень тонкой настройке аппарата и продолжительном исследовании, можно с большей долей вероятности сказать о присутствии в матке яйца. Существует небольшой риск погрешности. Трехмерное изображение, полученное на этом этапе беременности, сможет не только показать аномалию, но и найти место крепления эмбриона.
Решение (вывод)
Решение о прекращении беременности – является наиболее верным в случае обнаружения трубочной маточной беременности. Так как шансы на выживание ребенка и матери стремятся к нулю.
Как показывает практика, существует большое количество клиник, которые помогают оправиться от последствий внематочной аномалии. При помощи их услуг можно восстановить репродуктивную систему организма женщины, и снизить риски повторного возникновения беременности вне матки.
Важно помнить о том, что своевременный диагноз позволяет избежать операций на трубке матки, а также её разрыва.
Подробнее о симптомах внематочной беременности, её непреднамеренной диагностике, и бессимптомном прохождении можно просмотрев видео. Также на нем можно найти наглядные кадры показывающие, как выглядит внематочная беременность на экране ультразвукового аппарата для диагностики.