Инфекционные болезни у детей — особый повод для беспокойства родителей. Неокрепший детский организм особо остро переживает любые воспалительные процессы. Ослабевший иммунитет и неправильное или несвоевременное лечение могут долго продержать ребенка в состоянии болезни. В этой статье мы узнаем, что такое вульвит, рассмотрим признаки и узнаем, как лечить такую болезнь, поражающую детские наружные половые органы.
Воспалительный процесс: описание
Вульвитом называют процесс воспаления вульвы у девочек. Болезнь имеет обширное поле распространения, и поражает лобок, малые и большие половые губы, влагалище, девственную плеву, мочеиспускательный канал.
В возрасте до 6 лет воспаления на вульве провоцируют появление сращения половых губ, что само по себе не является опасным заболеванием, но может вызвать осложнения при рецидиве болезни.
Явный признак заболевания — воспаление клитора и обширный зуд по всей паховой области. Классификация такого недуга у детей зависит от длительности болезни. Таким образом, вульвит бывает трех видов.
Острый
Острую форму заболевания в основном провоцирует неспецифическая микрофлора влагалища (наличие бактерий трихомонад, грибков, стрептококков, остриц и пр.). Острый вульвит у девочек длится не более месяца.
Подострый
Длительность болезни — до 3 месяцев (череда периодов обострения и спада недуга).
Хронический
Это особо опасная форма болезни, лечение которой затягивается не менее чем на 3 месяца.
Узнайте больше о лечении бронхита, краснухи, сухого кашля, ангины, ларингита, мононуклеоза, лейкоза, коклюша, скарлатины, стоматита, аденоидов, энтеровирусной инфекции, конъюнктивита у детей.
Причины проявления
Факторы, способствующие появлению и развитию недуга:
- теплая и постоянно влажная среда, в которой находятся половые органы;
- большое количество нервных окончаний и особо нежные покровы детского организма;
- недержание мочи;
- аллергические реакции на определенные компоненты, входящие в состав бытовой химии, порошка, средств гигиены с ароматизирующими добавками;
- недостаточное соблюдение личной гигиены;
- постоянное ношение подгузников (пеленочный дерматит);
- гельминтозы (глисты);
- некоторые общие болезни: сахарный диабет, опухоли, лейкоз, лишний вес;
- наличие мочеполовых свищей;
- у новорожденных — инфицирование при прохождении через зараженные материнские пути при родах;
- расчесывание заднего прохода при энтеробиозе, что может привести к заражению половых губ острицами;
- механический фактор — ношение тесной одежды.
Важно! Часто детский вульвит развивается вместе с вагинитом — воспалением слизистой оболочки влагалища.
- В зависимости от причины возникновения и факторов, влияющих на образование недуга, вульвовагинит у девочек делится на первичный и вторичный.
- Первичный возникает из-за недостаточного соблюдения гигиены, во время лечения общих заболеваний антибиотиками и по причине травмирования наружной оболочки вульвы (например, при ожоге).
- Дети чаще страдают первичным вульвитом, тогда как вторичный — это, в основном, «взрослая» болезнь.
Она носит характер специфического недуга, возникающего вследствие нарушения микрофлоры влагалища инфекционными бактериями, например, герпесом. Болезнь такого типа у детей развивается после достижения ими школьного возраста.
Первые симптомы
Чем лучше вы сможете распознать и определить симптомы на ранней стадии, тем качественней будет лечение болезни. Острый вульвит у девочек сопровождается такими признаками:
- зуд и жжение половых губ, приумножающиеся при движении, мочеиспускании;
- наличие налетов и выделений (белей) любого вида — кровянистых, гнойных или водянистых;
- повышение температуры, иногда увеличение лимфоузлов;
- гиперемия паховой области и бедер;
- мацерация вульвы (разбухание и разрыхление тканей вульвы);
- при специфической болезни — поражения покровов промежности (ранки и язвочки);
- болевые ощущения в животе, снижение аппетита, плаксивость и раздражительность;
- воспаление на половой губе, поражение слизистой влагалища.
Важно! При наличии даже одного признака, указывающего на вульвит — немедленно обратитесь к врачу!
Как проходит диагностика
В первую очередь — осмотр специалистом и сбор анамнеза. В младенчестве ребёнок не может самостоятельно объяснить врачу, что и как у него болит, поэтому детский гинеколог для определения характера болезни опирается только на результаты анализов и личный осмотр.
Сбор анамнеза — это выяснение характера выделений, их количества и факторов, приведших к вульвиту. Осмотр малышки проводят в коленно-грудном положении, или в позе «лягушки» — в случае, когда получают материал для бакпосева.
При взятии материала для анализа пользуются стерильным тампоном, смоченным в специальном растворе. Каждый мазок обязательно берут новым тампоном. Анализы собирают таким способом, чтобы не касаться действенной плевы.
Забор происходит как из анальной, так и влагалищной среды. Затем данные отправляется в специальную лабораторию для обработки. Если фактор возникновения вульвита — энтеробиоз, соскоб берут из заднего прохода, или делают тест с липкой лентой.
В редких случаях причиной вульвита может быть инородное тело внутри промежности. Если при гинекологическом осмотре его не удается обнаружить — возможно дополнительное исследование под общим наркозом.
Непосредственно диагноз ставят исходя из полученных результатов анамнеза, на основе жалоб (если ребенок уже в состоянии определить характер боли), итогов бакпосева и личного осмотра.
Лечение вульвита
Лечение болезни, прежде всего, будет зависеть от ее характера и вида. Главный критерий лечения — устранение инфекционного возбудителя болезни.
Рекомендация врачей
При неспецифической болезни специалист даст следующие советы:
- особо тщательное соблюдение личной гигиены, отказ от жесткого мыла;
- прием теплых ванночек 3 раза в сутки с добавлением масел растительного происхождения. После процедуры — в течение 10 минут необходимо полежать с разведенными ногами, дав половым органам высохнуть естественным образом;
- если через 2 недели улучшения не последует, дополнительно назначается цефалексин внутрь в течение 12 суток, и крема с противомикробными свойствами.
При остром вульвите:
- увеличение количества сидячих ванн до 4-х в сутки (по-прежнему без вытирания наружных половых губ);
- использование стерильных тампонов вместо туалетной бумаги;
- через 3 суток — замена сидячих ванн на наружные примочки с каламином;
- возможно назначение приема витамина А в качестве антиоксиданта.
При вульвите, который вызван нарушением микрофлоры различными бактериями, назначается лечение, соответствующее виду возбудителей болезни.
Народная медицина
Народная медицина предлагает следующие способы, чтобы вылечить вульвит у ребенка:
- подмывание промежности серебряной водой или раствором пергаманата калия 3 раза в день;
- при остром вульвите — теплые ванночки с настойкой ромашки 2 раза в день;
- вечерние полоскания половых губ холодной настойкой зверобоя;
- примочки с настойкой эвкалипта;
- также настойки из зверобоя принимают перорально — по четверти стакана 3 раза в сутки.
Важно! Лечение вульвита народными средствами для маленьких детей не рекомендуется! Ввиду изменения экологии, и даже химического состава некоторых растений, отвары из трав могут нанести серьезный вред детскому организму, и даже спровоцировать рецидив болезни.
Профилактика
Любую болезнь проще предотвратить, чем ее лечить. Комплекс мероприятий по предотвращению возникновения вульвовагинита так же важен, как и лечение непосредственно самой болезни.
Профилактические действия снизят риск возникновения недуга и облегчат его протекание.
Помните, что вульвит чаще развивается у девочек до одного года, поэтому нужно внимательно следить за физическим состоянием ребенка, чтобы оказать своевременное лечение.
Соблюдение следующих правил поможет вам и вашему ребенку оставаться здоровыми:
- в младенческий период следует уделять особое внимание гигиене детских гениталий. Подмывания после смены подгузника и перед ночным сном — обязательная процедура. Однако чаще подмывать ребенка не рекомендуется;
- мыло, даже предназначенное для детей, не стоит использовать чаще 3 раз в неделю! Следите, чтобы средства гигиены были без фруктовых ароматизаторов или других добавок, которые могут спровоцировать болезнь;
- девочек постарше следует научить правильной личной гигиене, выделить личное полотенце и туалетные принадлежности;
- нужно приучать подростка своевременно менять нижнее белье или гигиенические прокладки;
- необходимо своевременно приводить ребенка на осмотр к детскому гинекологу;
- следует исключить из детского гардероба синтетическую одежду или слишком тесное нижнее белье;
- самое важное: научить ребенка, не стесняясь, говорить о своих проблемах в такой деликатной зоне. Ведь умалчивание о неприятных выделениях или боли — первый шаг к прогрессированию болезни.
Вульвит у девочек
Вульвит у девочек – острое или рецидивирующее воспаление слизистой оболочки, выстилающей наружные половые органы. Вульвит у девочек проявляется зудом и жжением в области вульвы, отечностью и гиперемией половых губ и окружающей кожи, выделениями различного характера из половых путей. Диагноз вульвита у девочек ставится на основании данных осмотра, вульво- и вагиноскопии, микроскопии мазка, бактериологического посева выделений из половых органов, ПЦР соскоба и др. Местная терапия вульвита у девочек включает сидячие ванночки, УФО вульвы, применение мазей; системная терапия определяется этиологией воспалительного процесса.
Вульвит у девочек – воспалительный процесс в области наружных гениталий, в который вовлекаются половые губы, клитор, наружное отверстие уретры, преддверие влагалища. В детском возрасте нередко наблюдается сочетанное воспалительное поражение вульвы и влагалища – вульвовагинит. У девочек от 1 года до 8 лет вульвиты и вульвовагиниты занимают первое место в структуре гинекологической патологии.
Воспалительные процессы составляют 65-70% случаев всех заболеваний половых органов в детской гинекологии. Рецидивирующие вульвиты и вульвовагиниты у девочек могут послужить причиной нарушений менструальной, половой, репродуктивной функций в зрелом возрасте. Кроме этого, длительное и вялотекущее воспаление может нарушать согласованное взаимодействие гипоталамо-гипофизарно-яичниковой системы.
К развитию вульвита у девочек предрасполагают анатомо-физиологические особенности половых органов в детском возрасте. Прежде всего, следует отметить, что половые пути новорожденных девочек стерильны; на 5-7 день жизни слизистая заселяется условно-патогенной микрофлорой.
В первые годы жизни содержимое влагалища скудное, имеет слабощелочную или нейтральную реакцию (рН 7,0); в мазке обнаруживаются лейкоциты смешанная флора (палочковая и кокковая), отсутствуют лактобациллы.
К началу полового созревания (8-9 лет) появляются лактобактерии, эпителий влагалища начинает вырабатывать гликоген, реакция влагалищной среды становится кислой (рН 4,0-4,5).
И лишь с появлением менструаций микрофлора влагалища девушек-подростков приближается по количественному и качественному составу к микробиоценозу женщин репродуктивного возраста.
Проникновение инфекции облегчают снижение местной антиинфекционной защиты, находящейся в процессе становления (уровня секреторных иммуноглобулинов А, лизоцима, фагоцитоза, системы комплемента), недостаточные бактерицидные функции кожи, гормональный покой.
Непосредственной причиной вульвита у ребенка чаще всего выступает инфекция: неспецифическая (условно-патогенная аэробная и анаэробная флора, вирусы, дрожжевые грибки, простейшие) или специфическая (гонококки, хламидии, микобактерии туберкулеза, дифтерийная палочка и др.).
Специфическая инфекция в детском возрасте может передаваться различными путями: в раннем возрасте преобладающим является бытовой путь (при несоблюдении гигиены, через предметы ухода и места общего пользования); у девушек, имеющих опыт сексуальных отношений – половой путь.
Вульвит у новорожденных девочек может быть обусловлен трансплацентарным заражением или инфицированием в родах, при прохождении ребенка через обсемененные родовые пути.
Нередко вульвит у девочек развивается вследствие глистной инвазии (энтеробиоза), попадания инородного тела (травинок, песчинок, насекомых, посторонних предметов), мастурбации, нарушения реактивности организма при вторичной инфекции (например, дифтерии зева, хроническом тонзиллите, кариесе и др.).
Возникновению микотического вульвита у девочек способствует лечение антибиотиками, гиповитаминозы, иммунодефицит, эндокринные нарушения (в первую очередь, сахарный диабет).
Вульва и влагалище у девочек может поражаться вирусами гриппа, герпеса, парагриппа, аденовирусом, цитомегаловирусом, папилломавирусом и др. Реже у девочек наблюдается аллергический (атопический) вульвит, как реакция на некоторые алиментарные факторы (цитрусовые, шоколад и пр.
), ароматные сорта мыла или моющие средства с добавками, гигиенические прокладки. У грудничков причиной воспаления может послужить пеленочный дерматит.
Поддержание вульвита может определяться аномалиями строения гениталий девочки (низким расположением отверстия уретры, отсутствием задней спайки, зиянием половой щели, аномалиями развития наружных половых органов), а также функциональными особенностями (нейрогенным мочевым пузырем, влагалищно-уретральным рефлюксом). Свою роль в течении вульвита у девочек играет постоянное ношение подгузников, микротравмы наружных гениталий тугим бельем, несоблюдение интимной гигиены, неправильная техника подмывания ребенка.
Слизистая половых органов у девочек очень тонкая и ранимая, поэтому частое и усердное подмывание, особенно с мылом, может легко приводить к нарушению целостности эпителиальных покровов, снижению местного иммунного барьера и развитию вульвита.
Вульвит у девочек может иметь острое (до 1 месяца), подострое (до 3 месяцев) и хроническое течение (более 3 месяцев). В зависимости от причинного фактора, вульвиты у девочек делятся на инфекционные и неинфекционные.
Инфекционные вульвиты у девочек, в свою очередь, представлены неспецифическими воспалениями (вызванными условно-патогенной флорой, в норме присутствующей на вульве ребенка) и специфическими воспалительными процессами (гонорейным, хламидийным, трихоманадным, герпетическим, уреаплазменным, дифтерийным, туберкулезным и др.).
К числу первично-неинфекционных вульвитов у девочек относят случаи заболевания, связанные с инородными телами, глистной инвазией, онанизмом, изменением реактивности организма при сахарном диабете, дисметаболической нефропатии, дисбактериозе кишечника, аллергических заболеваниях, острых вирусных и детских инфекциях.
Чаще всего у девочек дошкольного возраста встречаются неспецифические вульвиты, имеющие хроническое течение.
Признаки острого вульвита у ребенка характеризуются покраснением и отеком половых губ и клитора. Гиперемия и мацерация могут распространяться на кожу лобка, паховой области и бедер. При вульвите девочек беспокоят зуд и жжение в промежности, усиливающиеся при мочеиспускании, прикосновениях, движениях.
Маленькие дети выражают свои физические ощущения беспокойством и плачем; девочки постарше постоянно трогают и расчесывают половые органы, жалуются на дискомфорт, зуд, болезненность. Иногда, особенно при специфических формах вульвита у девочек, на слизистой половых органов появляются эрозии и язвочки.
Характерным симптомом вульвита и вульвовагинита у девочек служит наличие выделений из половых путей (белей). Выделения могут носить различный характер: чаще они водянистые и прозрачные, но могут быть кровянистыми или гнойными.
Так, при вульвите, вызванном кишечной палочкой, у девочек появляются выделения желто-зеленого цвета с неприятным фекальным запахом.
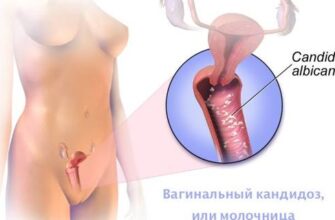
При стафилококковом вульвите у девочек бели желтые и вязкие, при кандидозном вульвите – белые, густые, творожистой консистенции.
В некоторых случаях вульвит у девочек может сопровождаться общей симптоматикой — температурной реакцией, увеличением лимфоузлов. Поведение ребенка становится нервозным, отмечается плохой сон, раздражительность, плаксивость, повышенная возбудимость. При вульвите, вызванном острицами, у девочек отмечается гиперемия и утолщение анальных складок, боли в животе, снижение аппетита.
При хроническом вульвите у девочек гиперемия и отек уменьшаются; сохраняются зуд и выделения из половых путей. Рецидивирующее течение вульвита у девочек часто сопровождается осложнениями: синехиями малых половых губ, атрезией влагалища, уретритом, циститом, эрозией шейки матки, имбибицией (изменением цвета вульвы).
- Вульвит у девочек может быть диагностирован педиатром, однако дальнейшее обследование и наблюдение ребенка должно осуществляться детским гинекологом. Для выяснения этиологии вульвита у девочек важно изучение анамнеза (сопутствующих заболеваний, провоцирующих моментов) и жалоб.
- При осмотре половых органов выявляется гиперемия и отечность вульвы, мацерация слизистой, выделения из половых путей. Диагностике вульвита и вульвовагинита у девочек помогают инструментальные методы исследования – вульвоскопия и вагиноскопия. Особенно незаменима вагиноскопия для удаления инородных тел влагалища.
- Для определения этиологии вульвита у девочек проводится микроскопическое исследование мазка и бактериологический посев выделений на микрофлору и чувствительность к антибиотикам.
При подозрении на специфическую природу вульвита у девочек выполняются исследования соскобов методом ПЦР.
В обязательном порядке исследуются общий анализ мочи и крови, сахар крови, общий и аллергенспецифические IgE, бакпосев мочи, соскоб на энтеробиоз, анализ кала на яйца гельминтов, кал на дисбактериоз.
При необходимости ребенка консультируют другие детские специалисты: детский эндокринолог, детский аллерголог, детский гастроэнтеролог и др.
Терапия вульвита у девочек направлена на купирование воспалительного процесса и устранение причины заболевания. Особенное внимание уделяется гигиене половых органов: проводятся сидячие ванночки с настоями трав (ромашки, календулы, зверобоя и др.
), обмывание наружных половых органов антисептиками (р-ром марганцовки, фурациллина), санация влагалища с помощью тонкого влагалищного ирригатора. Для устранения зуда и дискомфорта рекомендуются противовоспалительные мази и свечи, седативные препараты.
При бактериальных вульвитах у девочек показано назначение антибактериальных препаратов; при грибковых — противогрибковых средств внутрь и местно в виде мазей и кремов. При вульвовагините, обусловленном наличием инородного тела, производится его удаление.
- В случае глистной инвазии ребенку показана дегельмитизация. В комплексе лечения вульвита у девочек необходимо проведение санации хронических очагов инфекции. В качестве общеукрепляющей терапии применяют поливитамины, иммуномодуляторы, эубиотики.
- При выраженном зуде или аллергической реакции назначают антигистаминные средства.
- Из методов физиотерапии при вульвите у девочек хорошо зарекомендовали себя УФО вульвы, ультрафонофорез с гелями, мазями и растворами антисептиков, дарсонвализация.
- Вопросы профилактики вульвита требуют воспитания правильных гигиенических навыков у молодых родителей и самих девочек. Гигиену половых органов у девочек следует осуществлять ежедневно – обязательно после дефекации и перед сном.
Уход за наружными гениталиями включает омывание вульвы, области промежности и ануса водой в направлении спереди назад. Использовать нейтральное детское мыло (рН 7,0) рекомендуется не чаще 2-3 раз в неделю.
Девочки должны иметь отдельные банные принадлежности (мочалки, полотенца).
Для предупреждения вульвита у девочек и девушек следует отказаться от ношения синтетического нижнего белья, облегающей тесной одежды; своевременно заменять гигиенические прокладки, следить за полноценным питанием детей, лечить сопутствующую патологию и т. д.
Вульвит у девочек: причины, симптомы, лечение, осложнения
Как ни печально об этом говорить, но женские проблемы подстерегают девочку с момента ее рождения. Вульвиты у девочек занимают верхнюю строку в списке гинекологических заболеваний и достигают 70%.
Наиболее уязвимая категория девочек по данной патологии это девочки в возрасте 1 – 9 лет.
Данная патология требует немедленного лечения, так как не только доставляет массу неудобств и беспокойства ребенку, но и грозит развитием серьезных осложнений, которые могут отразиться в будущем на сексуальной и репродуктивной функциях.
Что какое вульвит
Под вульвой имеются в виду наружные половые органы, к которым относятся малые и большие половые губы, наружное отверстие мочеиспускательного канала, клитор и преддверие влагалища.
В случае воспаления вульвы говорят о вульвите.
Вульвит редко протекает как самостоятельное заболевание и часто сочетается с воспалительным процессом влагалища, поэтому данная патология носит название вульвовагинита.
Классификация
В зависимости от продолжительности заболевания вульвиты делятся на:
- острые (протекают до 1 месяца)
- подострые (до 3 месяцев, чередуясь периодами обострения и ремиссии)
- хронические
В зависимости от возрастной категории выделяют следующие виды заболевания:
- воспаление вульвы в период младенчества (от 0 до 12 месяцев);
- воспаление вульвы и влагалища в детский период (от 1 до 8 лет)
- воспаление вульвы и влагалища в препубертатном возрасте (от 8 лет до наступления менархе);
- воспаление вульвы и влагалища пубертатного возраста (после наступления менархе).
- Также данная патология может быть инфекционного (вызванного патогенными и условно-патогенными микробами) и неинфекционного генеза (травма, в том числе и введение инородного тела в вагину, ожог, аллергия или нарушение обменных процессов).
- Инфекционные воспаления вульвы подразделяются на неспецифические, которые вызывает условно-патогенная микрофлора и специфические.
- Кроме того, вульвиты делятся на первичные, когда инфицирование вульвы обусловлено извне поступивших микробов и вторичные, при наличии в организме девочки других очагов инфекции (кариозные зубы, тонзиллит, отит и прочее).
Причины
Высокая вероятность развития заболевания у девочек обусловлена анатомо-физиологическими особенностями вульвы.
В момент рождения и несколько часов после него влагалище ребенка остается стерильным и только к 5 – 7 дню жизни заселяется условно-патогенной микрофлорой.
Реакция влагалищного содержимого девочки до начала полового созревания остается щелочной или нейтральной, так как в микрофлоре влагалища отсутствуют лактобактерии, вырабатывающие молочную кислоту.
Отсутствие молочной кислоты во влагалищном содержимом снижает местную защиту от инфекционных агентов, а сниженное количество потовых и сальных желез на коже вульве, неполное смыкание половой щели, нежная и ранимая кожа наружных половых органов увеличивают риск развития воспаления вульвы.
Первичный неспецифический вульвит
- Повторение эпизодов неспецифического воспаления вульвы характерно для девочек, которые страдают хроническими соматическими заболеваниями (патология мочевыделительной системы, гормональные заболевания: сахарный диабет, гипотиреоз, болезни крови и т. д.).
- Отмечено, что частота воспалительных процессов наружных половых органов возрастает у детей, часто болеющих заболеваниями носоглотки (ангина и хронический тонзиллит, риниты, ОРВИ).
- Кроме того, неспецифический инфекционный вульвит могут спровоцировать гельминты (в частности острицы),
- проникновение в вагину инородных тел во время игры (песок, насекомые, травинки).
- Факторы, которые ослабляют иммунную защиту организма, также играют роль в развитии заболевания (антибиотикотерапия, недостаток витаминов, иммунодефицитные состояния).
Аллергический атопический вульвит
Отдельно следует выделить причины аллергического вульвита (или атопического).
- его развитию способствуют некоторые высокоаллергенные пищевые продукты (шоколад, цитрусовые, клубника)
- средства гигиены с ароматическими добавками (мыло, прокладки)
- синтетическое белье
- у девочек младенческого возраста возникновение заболевания провоцирует пеленочный дерматит
- чрезмерно увлечение мамы гигиеной ребенка (частые и ненужные подмывания, применение мазей, присыпок и кремов), что ведет к раздражению и нарушению целостности кожных покровов и слизистой вульвы
- несоблюдение правил гигиены и использование общих гигиенических принадлежностей (полотенца, мочалки) способствует развитию заболевания и у девочек старшего возраста
- если девочка-подросток ведет половую жизнь, не исключается и половой путь заражения
Специфическими возбудителями заболевания выступают гонококки и трихомонады, хламидии и уреаплазмы, туберкулезная и дифтерийная палочка, вирус генитального герпеса и папилломовирусная инфекция, грибы и возбудители детских инфекций (корь, скарлатина и ветряная оспа).
У новорожденных девочек воспаление вульвы может быть обусловлено заражением ребенка при прохождении в родах через инфицированные родовые пути матери либо трансплацентарное заражение.
Клиническая картина
Острый вульвит развивается, когда на поврежденную слизистую (опрелость или механическое воздействие, термические или химические ожоги) или вследствие смачивания наружных половых органов инфицированной мочой, а также при имеющемся инородном теле в вагине, попадают инфекционные агенты. Следует отметить, что воспаление вульвы и/или влагалища неинфекционной этиологии существуют короткое время, так как в скором будущем происходит заселение микроорганизмами очагов первичного неинфекционного процесса.
К основным симптомам вульвита относят зуд и жжение больших и малых половых губ, истечение из влагалища слизисто-гнойного, в тяжелых случаях гнойного отделяемого.
Описанные признаки значительно ухудшают общее состояние ребенка, девочка становится плаксивой и раздражительной, у нее нарушается сон и аппетит.
В случае тяжелого течения повышается температура тела, присоединяются боли в животе, а пальпация регионарных лимфоузлов (паховые).
Поставить верный диагноз позволяет осмотр наружных половых органов. В случае острого воспаления вульвы явно видны покраснение и отек больших и малых половых губ, которые могут распространяться на промежность и даже внутреннюю поверхность бедер.
Постоянное истечение гнойного отделяемого из вагины приводит к мацерации (ткани вульвы размягчаются, разрыхляются и набухают) слизистой, что усугубляет состояние девочки. Патогномичным признаком являются бели, которые имеют характерные проявления для каждого типа возбудителя, и помогают провести дифференциальную диагностику.
Так, в случае трихомонадного воспаления вульвы возникают зуд, отечность вульвы и влагалища, а также жидкие и пенистые желтого цвета выделения. О кандидозной природе заболевания свидетельствует значительный зуд вульвы, ее покраснение и творожистые или крошковатые выделения белого цвета, плотно спаянные со слизистой.
В случае воспалительного процесса вульвы, обусловленного кишечной палочкой появляются вязкие выделения желто-зеленого цвета, с неприятным запахом (запах фекалий). Выраженное воспаление, значительный зуд и жжение приводит к появлению на вульве мелкоточечных кровоизлияний и изъязвлений.
Ребенок стремится расчесывать пораженное место, что провоцирует образование язв значительных размеров и появление кровянисто-гнойных выделений.
При отсутствии лечения и длительно существующем остром процессе он переходит в хроническую стадию, что характеризуется лишь патологическими белями в небольшом количестве и ослаблением субъективных симптомов.
Диагностика
- Диагностика заболевания начинается со сбора анамнеза и жалоб.
- Тщательно изучается соматическое состояние ребенка и факторы, которые создают фон для активизации условно-патогенной микрофлоры и развития вульвита/вульвовагинита (ожирение и экссудативный диатез, обменные нарушения, аллергия к пищевым и непищевым агентам, неправильная или несоблюдение гигиены и т. д.).
- Проводится гинекологический осмотр, во время которого выявляются отек и гиперемия наружных половых органов, их мацерация и изъязвления, бели гнойного, творожистого, пенистого или кровянистого типа с неприятным запахом.
- Ректоабдоминальное исследование позволяет пропальпировать инородные тела во влагалище.
- В обязательном порядке проводится вагиноскопия (осмотр стенок влагалища через неповрежденную плеву), при необходимости во время процедуры из влагалища удаляются инородные тела.
- Так как заболевание часто сочетается с воспалением мочевыводящих путей, показано исследование мочи (общий анализ, моча по Нечипоренко и моча на бактериологический посев).
- Также назначаются общий анализ крови, кал на яйца гельминтов и УЗИ органов малого таза.
- Для установления типа возбудителя производится забор мазков на микрофлору из влагалища и уретры и бактериологический посев влагалищного отделяемого на чувствительность к антибиотикам.
- При подозрении на воспаление вульвы специфической этиологии назначается ПЦР и серологическое исследование на половые инфекции.
- Также показано определение сахара крови.
При наличии показаний назначаются консультации узких специалистов: детского аллерголога, эндокринолога, гастроэнтеролога и других.
Лечение
Лечение вульвита у девочек включает ряд определенных мероприятий и зависит от этиологического фактора, приведшего к возникновению заболевания:
Режим и диета
Всем девочкам с острым процессом показан постельный режим, а в тяжелых случаях госпитализация.
Временно меняют рацион питания, повысив количество ощелачивающих продуктов (свежие, вареные и тушеные овощи, молоко, минеральные воды).
Долю кислотообразующих продуктов и пряностей следует уменьшить (жареное мясо, крепкие бульоны из мяса и рыбы, приправы и копчености, маринованные и квашеные продукты, лимоны, томаты).
При атопическом вульвите назначается гипоаллергенная диета, которая исключает употребление высокоаллергенных продуктов (морепродукты, яйца и цитрусовые, изделия с шоколадом и медом, грецкие орехи, клубника).
Местное лечение
Местная терапия направлена на ликвидацию отека и покраснения наружных половых органов, устранения зуда и жжения и заключается в использовании дезинфицирующих средств, которые назначаются в виде примочек, орошений и сидячих ванночек.
Из лекарственных трав широко применяются настои (1 столовая ложка на литр кипящей воды) из ромашки и шалфея, череды и календулы, чистотела и эвкалипта, зверобоя, коры дуба и крапивы. Жидкость в ванночке должна быть теплой, продолжительность процедуры составляет 10 – 15 минут (3 раза в день).
Из медицинских антисептиков для местной терапии применяют водный раствор фурациллина, перманганата калия (бледно-розового цвета), хлоргексидина, хинозола, мирамистина.
Эффективно смазывание участков пораженной кожи масляным раствором хлорофиллипта, сангивиритином (1% мазь), мазями с антибиотиками (детям антибиотики назначаются только в тяжелых случаях).
Применяются следующие мази при вульвите: мазь тетрациклиновая (старше 8 лет), эритромициновая, олететриновая.
Системная этиотропная терапия
При выявлении возбудителя заболевания и его чувствительности к антибактериальным средствам назначаются соответствующие препараты для приема внутрь.
При кандидозном воспалении показан прием антимикотических средств (флуконазол, леворин, итраконазол), местно применяют обработку пораженных участков тетраборатом натрия (бура) в глицерине, клотримазоловой, декаминовой и другими противогрибковыми мазями. Предварительно вульву обрабатывают 4% раствором соды.
В случае выявления трихомонад назначается метронидазол, орнидазол или тинидазол (доза подбирается с учетом возраста девочки) на 7 – 10 дней. Длительно текущий рецидивирующий трихомонадный вульвит применяют вакцину солкотриховак (3 инъекции по 0Б5 мл через 2 недели, а затем через 12 месяцев повторное введение 0,5 мл один раз).
При выявлении в мазке гонококков лечение проводит венеролог, препаратами выбора являются антибиотики группы цефалоспоринов (цефтриаксон). Микоплазменные и хламидийные вульвиты лечат антибиотиками широкого спектра действия (джозамицин, сумамед, доксициклин).
Соблюдение гигиены
Особое внимание следует уделять интимной гигиене. В легких случаях воспаления гигиенические процедуры помогут справиться с заболеванием без применения лекарственных препаратов.
- Следует обмывать промежность после каждого посещения туалета (помнить о направления движений: спереди назад).
- Смена трусов дважды в день, а пеленок и памперсов у детей грудного возраста сразу после их загрязнения.
- Белье тщательно стирать (желательно гипоаллергенным порошком) и дополнительно прополаскивать.
- Использование мыла у девочек старшего возраста допускается не чаще одного раза в день (мыло должно быть рН-нейтральным).
- Отказаться от ароматических присыпок, масел и прочих средств у грудных детей.
- Выбирать белье для девочек из натурального хлопка и белого цвета (не содержит красителей).
- У ребенка должны быть личные предметы гигиены (полотенца, мочалки).
Нормализация общего состояния
- При лечении данного заболевания в обязательном порядке назначаются десенсибилизирующие средства, которые уменьшают отек тканей, снимают зуд и воспаление (супрастин, диазолин, препараты кальция).
- В случае аллергического вульвита антигистаминные препараты включают в состав мазей для местной терапии.
- Показан прием:
- седативных средств (валериана, пустырник)
- ферментов (хилак-Форте, вобэнзим, бактисубтил) для нормализации работы кишечника
- витаминов (А, Е, С и группы В)
- иммуномодуляторов (иммунал, нуклеинат натрия)
- индукторов интерферона (циклоферон, неовир)
- Если заболевание носит рецидивирующий характер, показано местное применение эстрогенов (эстриол, фолликулин), которые ускоряют репаративные процессы и увеличивают концентрацию гликогена в эпителии слизистых.
- После снятия острых явлений изменяют рацион питания, в котором должны присутствовать кисломолочные продукты, что необходимо для восстановления биоценоза влагалища и кишечника.
- При назначении антибиотикотерапии дополнительно рекомендуется прием антигрибковых препаратов.
Санация очагов хронической инфекции
Терапия воспалительного процесса наружных половых органов должна проводиться с одновременным устранением очага инфекции (терапия ОРВИ, заболевания почек, санация кариозных зубов).
Отдельно следует сказать о вульвите, обусловленного гельминтами и инородным телом во влагалище. Лечение вульвовагинита на фоне энтеробиоза (острицы) должно начинаться с назначения антигельминтозных средств (пирантел, пиперазин).
В случае вульвовагинита, обусловленного инородным телом во влагалище его необходимо удалить с последующим промыванием влагалища через специальный катетер растворами антисептиков. Удаление инородного тела производят при вагиноскопии или через прямую кишку, подталкивая его ко входу во влагалище, а затем захватив зажимом.
Осложнения
Отказ от лечения приводит к развитию следующих осложнений:
- синехии малых срамных губ (отложения фибрина на слизистой малых половых губ приводит к их слипанию и сращению, что требует хирургического лечения);
- атрезия влагалища (склеивание слизистой малых половых губ и влагалища, а затем их сращение);
- цистит – переход воспаления на мочевик, что сопровождается болью, расстройством мочеиспускания и жжением;
- образование рубцов на месте бывших язв в будущем ведут к проблемам в сексуальной жизни;
- имбибиция – наружные половые органы приобретают синюшный цвет (при хроническом процессе), причем пигментация может сохраняться длительное время или пожизненно, что приводит к развитию комплексов и проблемам в половой жизни.
Источник: http://zdravotvet.ru/vulvit-u-devochek-prichiny-simptomy-lechenie-oslozhneniya/
Краснота половых органов у девочек. Вульвит у девочек: причины, симптомы, диагностика, лечение, профилактика. Вульвит у детей
Те, кому довелось столкнуться с таким заболеванием, как вульвит, знают, что у маленьких девочек он встречается гораздо чаще, нежели у взрослых. Объяснение тому простое: у ребенка половые органы куда дольше контактируют с грязью и/или остатками фекалий, тогда как его иммунная система лишь формируется.
Поэтому, если в вашей семье подрастает юная красавица, состоянию её половых органов нужно уделить предельное внимание.
Если в будущем необходимы заправки, вы можете. Заказывайте будущие пополнения с моей домашней страницы или по телефону, используя номер пополнения аптеки на этикетке рецепта. Если по вашему заказу не пополняется, аптека свяжется со мной по поводу вашего рецепта.
- Закажите их онлайн или по телефону.
- Им доставлены вам по почте без каких-либо дополнительных затрат.
- Или вы можете забрать лекарства своего ребенка в аптеке.
Для процедур обработки изображений, таких как рентгеновское излучение, мы назначим встречу с радиологическим отделением.
Полезно знать! Нередко вульвит развивается одновременно с другим, серьезным заболеванием — вагинитом.
Видовая классификация и причины его развития
Чтобы лечение было эффективным, прежде всего, необходимо понять, с какой формой заболевания довелось столкнуться вашей дочке, и какие факторы спровоцировали это «знакомство».
Мои коллеги по специальности готовы помочь мне, если мне потребуются дополнительные советы о состоянии вашего ребенка.
Если мы решим, что после этого обсуждения вашему ребенку понадобится специальное назначение, мы можем часто планировать его в тот же день или вскоре после этого.
Моя цель — обеспечить высококачественный уход и предложить вам выбор, который сделает ваше здоровье ребенка удобным.
Безопасно управлять заботой вашего ребенка
Вы можете начать ухаживать за ребенком онлайн, запросив доступ через наш закон для функции члена семьи. Если вашему ребенку меньше 12 лет, вы также можете просмотрите большинство результатов лабораторных испытаний и просмотрите информацию о прошлых посещениях.
Узнайте больше о состоянии вашего ребенка
Найдите интерактивные инструменты, видео и подкасты, чтобы помочь вам управлять состоянием вашего ребенка. Просмотрите программы, которые помогут вам принять решение или подготовиться к операции или процедуре. Подпишитесь на наши онлайн-бюллетени для родителей, настроенных на возраст вашего ребенка.
Изучите интерактивные программы, видео и подкасты, которые сосредоточены на том, чтобы помочь вам сохранить вашего ребенка здоровым.
- Просмотр и составление безопасных сообщений электронной почты.
- Управляйте рецептами и заправками вашего ребенка.
- Планируйте посещение и невозвратные встречи.
- Посмотрите, как ваш ребенок должен пройти вакцинацию или осмотр.
- Читайте о причинах, симптомах, процедурах и процедурах.
- Проверьте, когда вашему ребенку следуют за иммунизацией и посещением больницы.
Если у вас есть неотложная медицинская помощь, звоните 112 или отправляйтесь в ближайшую больницу.
Так, в зависимости от продолжительности протекания болезни детский вульвит классифицируют на:
- Острый – длительностью не более месяца.
- Подострый – протекающий от 1 до 3 месяцев.
- Хронический – излечить который не удается более 3 месяцев.
Исходя из характера происхождения заболевания, подразделяют на два типа:
Чрезвычайное медицинское состояние — любое из следующего: состояние здоровья, которое проявляется острыми симптомами достаточной тяжести, так что вы можете разумно ожидать, что немедленная медицинская помощь приведет к серьезной опасности для вашего здоровья или функций или органов тела; когда нет достаточного времени для безопасной передачи в больницу плана до родов или если передача представляет угрозу для вашего здоровья и безопасности или психическое расстройство, которое проявляется острыми симптомами достаточной степени тяжести, так что либо вы являетесь непосредственной опасности для себя или других лиц, или вы не можете немедленно обеспечить или использовать питание, жилье или одежду из-за психического расстройства.
- Первичный тип (неспецифический вульвит), вызываемый недостаточной гигиеной, эндокринными нарушениями, термическими/химическими ожогами, травмами наружной оболочки вульвы, а также рядом заболеваний и нарушениями при приеме антибиотиков.
- Вторичный тип (специфический вульвит), являющийся следствием воспаления половых органов, связанного с инфекционными нарушениями микрофлоры влагалища. Вызваны, эти самые нарушения, могут быть грибком, папилломавирусом, кольпитом и многими другими заболеваниями.
Помимо прочего, заболевание неинфекционного характера дополнительно подразделяют на нижеследующие виды.
Эта информация не предназначена для диагностики проблем со здоровьем или для замены конкретных медицинских консультаций или ухода, которые вы получаете от своего врача или другого специалиста в области здравоохранения.
Если у вас есть постоянные проблемы со здоровьем или у вас есть дополнительные вопросы, проконсультируйтесь с вашим врачом. Если у вас есть вопросы или вам нужна дополнительная информация о ваших лекарствах, обратитесь к своему фармацевту.
Все перечисленные торговые наименования предназначены для простой идентификации.
Спровоцированный контактом крохи с источниками аллергенов (например, при неправильном прикорме или покупке новой одежды из непривычного материала).
Вызванный наличием лишнего веса и . Как правило, характерен для женщин в преклонном возрасте, однако изредка встречается и у девочек-подростков, которые в период полового созревания страдают от гормональных сбоев.
- Иногда семья может проконсультироваться по проблеме здоровья, которая требует медицинского диагноза, а также курсы с некоторым симптомом, для которого есть специальная фармацевтическая реклама, которая может помочь благополучию пациента. Очень важно знать, какие заболевания могут страдать дети, и особое внимание должно быть уделено важности медицинского диагноза, поскольку очевидное симптоматическое улучшение может замаскировать более серьезную проблему.
В этой главе будет рассмотрено определение тех заболеваний, которые наиболее часто встречается у медицинского работника в области педиатрии, с тем чтобы он мог с уверенностью действовать в своем совете по здоровью пациента и его родителей и, в случае необходимости, направить его к врачу в в случае, если предполагается, что за симптоматикой скрывается более серьезная болезнь.
Связанный с появлением в организме патогенных бактерий. У заболевшей наблюдается стремительное воспаление вульвы общего характера.
Выступающий следствием активного размножение дрожжеподобных грибов рода Кандида.
Раньше эта форма заболевания проявлялась преимущественно у женщин, однако сегодня ее все чаще можно наблюдать у девочек, страдающих от неправильного режима дня и несбалансированного питания, от физических перегрузок и сильных эмоциональных стрессов, от ослабления естественного иммунитета и после медикаментозной терапии.
Заболевания дыхательной системы. Это инфекционное заболевание, приобретенное через заражение через воздух или через прямой контакт.
Вирусный фаринготонизилл обычно имеет постепенное начало, с умеренной лихорадкой, боль в горле, осязаемые безболезненные микроаденопатии в области шеи и небольшое влияние на общее состояние. Как правило, носовая слизь, кашель и окулярная покраснение.
При изучении горла происходит диффузное покраснение, при котором могут появляться фибриноидные и пузыристые выделения.
Бактериальный фаринготонизилл, с другой стороны, обычно имеет резкое начало, с высокой лихорадкой, большой и болезненной цервикальной лимфаденопатией и большей аффектацией общего состояния.
Они могут сопровождаться головной болью, тошнотой, рвотой и болью в животе. При изучении глотки наблюдается, что она очень красная, иногда с петехиями в мягком небе и гипертрофическими миндалин с гнойными экссудатами.
Диагноз болезни производится путем оценки клинических симптомов и обследования горла.
Как правило, у девочек до 7-8 лет встречается не острый вульвит (как можно было бы подумать), а неспецифический, протекающий в хронической форме.
Симптомы
Что же до симптоматики заболевания, то при любой форме заболевания можно наблюдать признаки общей интоксикации организма:
Окончательный диагноз выдается культурой глоточного экссудата и испытанием быстрого обнаружения стрептококка, что позволит определить причину инфекции.
Однако эти тесты не всегда будут необходимы, так как возраст ребенка и связанные с ним симптомы могут в достаточной степени привести диагноз к вирусной или бактериальной причине.
Лечение вирусных инфекций будет симптоматичным, тогда как антибиотики будут необходимы при бактериальных инфекциях.
Отит классифицируется в зависимости от воздействия различных зон уха: внешнего уха; среднего уха и внутреннего уха. Поэтому мы будем иметь следующие типы. Чаще всего у детей до 5 лет. Они, как правило, бактериальные, распространяются через ванну и бассейны. У них сильная боль и воспаление наружного слухового канала, с геморрагическим или гнойным экссудатом.
- повышение температуры;
- раздражительность и проблемы со сном;
- чрезмерная плаксивость и возбудимость.
Исключительные признаки, характерные для определенного вида заболевания, куда удобнее будет представить в форме таблицы:
Чаще встречаются у детей в возрасте до 6 лет с инфекциями верхних дыхательных путей.
Эти пациенты проявляют высокую температуру, раздражительность, отказ от кормления, интенсивную оталгию, гипоакустику, оторрею, рвоту и диарею.
- В исследовании обнаруживается боль от давления в передней части уха и воспаление ретроурикулярных ганглиев, сопровождающееся гнойной секрецией, если есть барабанная перфорация.
- Чаще у дошкольников. Симптоматология обычно является личинкой с потерей слуха, и при обследовании с отоскопом барабанная перепонка будет непрозрачной, с наличием везикул, неподвижным, вогнутым и убранным. Серьезный отит обычно имеет спонтанное разрешение.
- Обратите внимание, у новорожденных девочек нет возможности внятно объяснить родителям, что именно у них болит. Подросшие и уже более самостоятельные дети могут, но не хотят делиться подобными проблемами, т.к. стесняются и, как правило, не осознают всей серьезности ситуации.
В итоге, при отсутствии достаточного внимания со стороны взрослых, ребенок будет регулярно испытывать жжение, зуд в области половых органов, боль при ходьбе и мочеиспускании. В дальнейшем это может спровоцировать хаотичные скачки температуры и обильные выделения.
Вульвит у девочек
Вульвит – распространенное воспалительное заболевание у девочек, на долю которого приходится 70% всех случаев детской гинекологии. Чаще всего он возникает в возрасте 1–8 лет.
Склонность к воспалению наружных половых органов обусловлена анатомическими и физиологическими особенностями. Вульвит приносит физический дискомфорт и требует незамедлительного лечения.
В противном случае заболевание может привести к осложнениям, влияющим на репродуктивное здоровье.
Причины
Вульвитом называют воспалительный процесс в области наружных гениталий, которые включают преддверие влагалища, наружное отверстие уретры, клитор, большие и малые половые губы. Чаще всего вульвит наблюдается у девочек в возрасте 1–8 лет в силу анатомо-физиологических особенностей.
В норме половые пути девочек стерильны от рождения, лишь на 5–7-й день слизистую обсеменяет условно-патогенная микрофлора. Выделения в первые годы жизни обычно скудные и имеют слабощелочную либо нейтральную реакцию: pH равно 7,0.
Лактобациллы в раннем возрасте отсутствуют, они появляются лишь к 9-му году жизни, когда эпителий влагалища начинает вырабатывать гликоген и реакция влагалищной среды становится равной 4,0–4,5. А до этого момента половые органы девочки крайне уязвимы перед инфекционными агентами.
Риск воспаления вульвы увеличивает неполное смыкание половой щели, сниженное количество потовых и сальных желез, а также ранимая кожа наружных половых органов. Полноценная иммунная защита слизистой формируется с началом менструаций.
Заболевание может быть вызвано неспецифической инфекцией (условно-патогенная аэробная и анаэробная флора, вирусы, грибы рода кандида, простейшие). Причиной выступает и специфическая инфекция (гонококки, хламидии, микобактерии туберкулеза, дифтерийная палочка и т.д.).
У новорожденных девочек инфекция может быть занесена трансплацентарным методом во внутриутробный период. Чаще заражение происходит в родах при прохождении через родовые пути матери.
В раннем возрасте инфекция может проникнуть следующим образом:
- посредством предметов ухода и мест общего пользования;
- при помощи инородных тел, попадающих на половые органы;
- из-за нарушения техники подмывания ребенка;
- как аллергическая реакция на бытовые раздражители (стиральный порошок и кондиционер для белья, кремы и присыпки, ароматные сорта мыла, подгузники);
- при пеленочном дерматите.
Особенно уязвимы половые органы девочек, чьи матери слишком часто их подмывают. Постоянное применение мыла приводит к нарушению целостности эпителиальных покровов, снижению местного иммунитета и развитию вульвита.
В подростковом возрасте нельзя исключать половой путь заражения у девушек, имеющих опыт сексуальных отношений. Но причиной также могут быть несоблюдение гигиены, аллергические реакции, ношение тугого белья.
Заражению вульвитом могут способствовать и другие заболевания. Так, воспаление половых органов может развиться при дифтерии зева, хроническом тонзиллите, кариесе.
Микотический вульвит может наблюдаться при лечении антибиотиками, гиповитаминозе, иммунодефицитных состояниях, эндокринных нарушениях.
Кроме того, воспаление может наступить при поражении вульвы вирусом гриппа, герпеса, парагриппа, аденовируса, цитомегаловируса, папилломавируса и т. д.
Развитию вульвита могут способствовать аномалия строения органов мочеполовой системы, например, низкое расположение отверстия уретры, отсутствие задней спайки, зияние половой щели, аномалии развития наружных половых органов, нейрогенный мочевой пузырь, влагалищно-уретальный рефлюкс.
Симптомы
Вульвит может иметь острое, подострое и хроническое течение. Клиническая картина острого вульвита характеризуется покраснением и отеком половых губ и клитора, покраснение и мацерация могут затрагивать кожу лобка, паха, бедер.
Субъективные ощущения включают зуд и жжение в промежности, они усиливаются при мочеиспускании, прикосновениях и движениях. Дети грудного возраста при этом испытывают беспокойство, плачут, девочки постарше расчесывают и трогают половые органы, жалуясь на дискомфорт.
При некоторых специфических формах вульвита на слизистой могут появиться участки эрозий и изъязвлений.
К характерным симптомам вульвита у девочек относятся бели – выделения из половых путей водянистого и прозрачного характера. При вульвите, вызванном кишечной палочкой, возможны выделения желто-зеленого цвета с фекальным запахом. Если причина – стафилококк, появляются желтые и вязкие бели, при кандидозе – белые, густые творожистой консистенции.
Общие симптомы вульвита включают повышение температуры, увеличение лимфоузлов, нервозное поведение, нарушение сна, плаксивость, повышенную возбудимость и раздражительность. При поражении острицами возможны гиперемия и утолщение анальных складок, боль в животе, снижение аппетита.
При отсутствии своевременного лечения острый процесс переходит в хроническую стадию. При этом симптомы ослабевают, но зуд и умеренное количество патологических белей сохраняются. Если вульвит принимает рецидивирующий характер, возможны такие осложнения, как синехии малых половых губ, атрезия влагалища, уретрит, цистит, эрозия шейки матки, имбибиция.
Диагностика
Диагностировать заболевание у девочек может педиатр, дальнейшее лечение и наблюдение осуществляет профильный врач – детский гинеколог.
Вначале проводится сбор анамнеза и жалоб, изучаются общее состояние ребенка и факторы, способствующие развитию патологии (ожирение, диатез, обменные нарушения, аллергия, несоблюдение гигиены).
Гинекологический осмотр при вульвите выявляет отек, покраснение, мацерацию наружных половых органов, наличие изъязвлений, бели пенистого, творожистого, гнойного или кровянистого типа. По показаниям через неповрежденную плеву проводится вагиноскопия, при необходимости из влагалища удаляются инородные тела.
При вульвите показан общий анализ мочи и крови, анализ на сахар, анализ мочи по Нечипоренко и на бакпосев, анализ кала на гельминты, УЗИ органов малого таза.
Для определения типа возбудителя вульвита исследуется мазок из влагалища и уретры на бакпосев, выявленная культура проверяется на резистентность к антибиотикам.
При подозрении на специфическую инфекцию проводятся ПЦР и серологическое исследование.
После обследования может потребоваться консультация других профильных специалистов – детского эндокринолога, аллерголога, гастроэнтеролога и т. д.
Лечение
Тактика лечения вульвита зависит от причины заболевания. В первую очередь проводится терапия, направленная на ликвидацию отека, устранение зуда и жжения. С этой целью назначаются примочки, орошения и сидячие ванночки с дезинфицирующими средствами.
Это может быть водный раствор Фурациллина, бледно-розовый раствор перманганата калия, раствор Хлоргексидина, Хинохола или Мирамистина.
Пораженные участки смазывают масляным раствором Хлорофиллипта, Сангивиритина (1%), в тяжелых случаях назначается местный антибиотик (Тетрациклиновая, Эритромициновая или Олететриновая мазь).
По показаниям и по результатам посева назначаются антибиотики для приема внутрь. При кандидозе это антимикотические препараты (Леворин, Флуконазол, Интраконазол) в сочетании с местной обработкой противогрибковыми мазями.
При выявлении трихомонадной инфекции показан Метронидазол, Орнидазол или Тинидазол в дозировке, соответствующей возрасту. При гонококковой инфекции назначаются антибиотики группы цефалоспоринов.
При микоплазмозном и хламидийном вульвите назначаются антибиотики широкого спектра действия (Джозамицин, Сумамед, Доксициклин).
Лечение аллергического вульвита включает десенсибилизирующую терапию. Назначаются средства для снятия зуда и отека – Супрастин, Диазолин.
В качестве успокаивающих назначают валериану, пустырник, для нормализации работы кишечника показаны ферментативные препараты – Хилак Форте, Вобэнзим, Бактисубтил.
Также рекомендован прием иммуномодуляторов, витаминов А, С, Е и группы В, индукторов интерферона.
Одновременно с лечением назначается диета с повышенным количеством ощелачивающих продуктов, которую составляют минеральная вода, овощи в свежем, вареном, тушеном виде, молоко. Кислотообразующие продукты (жареное мясо, бульоны, приправы и копчености, маринованные и квашеные блюда, лимоны, томаты) ограничиваются.
При аллергическом вульвите исключаются потенциальные аллергены (цитрусы, шоколад и изделия из него, морепродукты, яйца, грецкие орехи, клубника). Если речь идет о грудном младенце, диета назначается кормящей матери. Когда вульвит протекает на фоне другого заболевания, оно тоже подлежит обязательному лечению.
Отказ от лечения вульвита может привести к слипанию и сращению малых половых губ между собой или с влагалищем. Эта патология требует хирургического вмешательства. При вовлечении в воспалительный процесс мочевика возможен цистит, к симптомам которого относятся расстройство мочеиспускания и жжение.
Рубцевание на месте изъязвлений может привести к проблемам в сексуальной жизни в будущем. Если заболевание принимает хроническое течение, то наружные половые органы могут приобрести синюшный цвет. Это явление называют имбибицией.
Пигментация может сохраниться пожизненно и привести к развитию комплексов и проблем в половой жизни.
Профилактика
Профилактика вульвита во многом зависит от навыков родителей. Необходимо тщательно следить за гигиеной. Подмывание проводят после каждого акта дефекации и перед сном.
Обмывание наружных половых органов обязательно проводится в направлении спереди назад. Для ухода можно использовать мыло нейтральной реакции (pH 7,0), но не чаще 2–3 раз в неделю.
Все банные принадлежности ребенка должны быть индивидуальными, в том числе мочалка и полотенце.
Девочкам подросткового возраста стоит отказаться от синтетического нижнего белья, облегающей одежды. Девушкам нужно чаще менять гигиенические прокладки, следить за полноценным питанием и лечить все сопутствующие патологии и воспалительные заболевания, включая кариес. При первых признаках вульвита необходимо сразу обратиться к врачу и не заниматься самолечением.