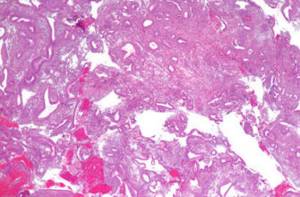
Гепаторенальный синдром относится к тяжелым последствиям патологий печени.
Одновременное поражение двух очень важных органов не может проходить бесследно, и рассматриваемая болезнь серьезно ухудшает состояние человека, имея неблагоприятный прогноз выживаемости.
Только интенсивная терапия, а порой и оперативное вмешательство, дает шанс на улучшение самочувствия и обеспечение работоспособности.
Сущность патологии
По своей сути гепаторенальный синдром (ГРС) представляет собой разновидность почечной дисфункции, вплоть до недостаточности, которая провоцируется печеночными патологиями.
При этом характерные признаки органического поражения почечных тканей не обнаруживаются.
В ряде случаев, в виде исключения, могут фиксироваться определенные повреждения эпителия почечных канальцев, накопление фибрина в клубочках и мелких сосудах, капиллярные тромбозы.
ГРС развивается неожиданно, в острой форме и быстро прогрессирует в результате ухудшения ренального кровотока и уменьшения скорости гломерулярной фильтрации из-за спазмирования сосудов почечного кортикального слоя.
С учетом клинических проявлений данная патология имеет несколько синонимов — гепатонефрит, гепатонефроз, почечно-печеночный синдром. В целом, гепаторенальный синдром не имеет специфических симптомов, характерных только для него, а проявляется, как определенная почечная дисфункция.
Это обстоятельство существенно затрудняет постановку правильного диагноза, что заставило разработать специальные диагностические критерии.
Болезнь провоцируется патологиями печени декомпенсированной категории.
На ранней стадии таких заболеваний рассматриваемый синдром обнаруживается у каждого десятого человека, а уже через 6–7 лет после начала проблем с печенью почечные дисфункции фиксируется более, чем у трети пациентов.
Такая реальная картина указывает на достаточно низкие возможности терапевтического воздействия. Прогноз излечения синдрома неутешителен, о чем свидетельствует частота летальных исходов. Наиболее эффективным, современным способом борьбы с болезнью признается трансплантация печени.
Этиология явления
Этиология болезни основывается на осложнениях печеночных патологий, способных спровоцировать нарушение почечного кровотока, почечную гипоксию, поражение почек токсинами, которые не остановлены печенью.
Важную роль играют изменения метаболических процессов, в т. ч. ведущих к дисбалансу тромбоксана и простагландинов.
Наиболее характерен гепаторенальный синдром при циррозе печени, когда поражающие факторы проявляются достаточно четко.
В качестве основных провокаторов этиологического механизма можно выделить такие причины появления синдрома у взрослых людей:
- асцит, увеличение в кровяной сыворотке азота сверх 31 мг/дл и креатинина более 1,6 мг/дл;
- гиперкалиемия и гипернатриемия;
- появление высокоактивного ренина в кровяной плазме;
- осмолярность маятникового характера;
- повышение уровня норэпинефрина;
- неправильное питание;
- снижение скорости клубочкой фильтрации ниже 49 мл/мин;
- устойчивая артериальная гипертония;
- варикозное поражение пищеводных вен;
- неконтролируемый прием лекарственных препаратов.
Особо выделяется роль таких провоцирующих причин, как перитонит бактериального типа спонтанного развития (почти четверть всех случаев) и чрезмерное удаление жидкости при параценгезе, причем без введения альбумина.
В детском возрасте на лидирующих позициях располагаются такие этиологические факторы:
- атрезия желчевыводящих каналов;
- гепатит вирусного типа в острой форме;
- печеночная недостаточность;
- болезнь Вильсона;
- гепатит аутоиммунного характера;
- онкологические новообразования;
- прием ряда медикаментозных средств (например, Парацетамола).
Почти половина случаев появления гепаторенального синдрома у детей приходится на осложнения вирусного гепатита.
Классификационные признаки
В медицинской практики ГРС принято подразделять на 2 категории:
- Синдром 1 типа. Он имеет достаточно критический прогноз течения и трудно поддается лечению. Наиболее часто он устанавливается у больных с циррозом алкогольной природы и при печеночной недостаточности острого типа. Почти половина всех проявлений синдрома приходится на перитонит, парацентоз и внутренние кровотечения. Патогенез характеризуется стремительным течением, и уже через 10–15 суток развивается острая почечная недостаточность.
- Синдром 2 типа. Наиболее распространенная причина — асцит рефрактерного характера. Симптомы проявляются умеренно, а течение недуга значительно медленнее, чем у патологии 1 типа. Однако при задержке с лечением прогноз также неблагоприятен: продолжительность жизни не превышает 7–8 месяцев.
Механизм развития
Многочисленные исследования показали, что рассматриваемый синдром развивается при нормально функционирующем канальцевом почечном аппарате в результате появления аномального ренального кровотока на фоне печеночных патологий.
Патогенез заболевания на начальной стадии связывается с вазодилятацией, т. е. расширением общей сосудистой системы вне почек при констрикции (сужении) почечных артерий.
Этот процесс ведет к увеличению сосудистого сопротивления и уменьшению системного давления кровотока, что вызывает падение интенсивности клубочковой фильтрации.
Несмотря на то что сердце продолжает вбрасывать достаточное количество крови, нормальный ренальный кровоток не достигается, т. к. происходит его перераспределение с направлением в селезенку, ЦНС и другие органы. Снижение фильтрационной функции приводит к повышению содержания ренина в кровяной плазме.
На фоне указанных процессов развивается гиповолемия, которая способна на короткое время стабилизировать кровоток, но в дальнейшем становится причиной внутренних кровотечений.
В патогенезе болезни особо выделяется роль перфузии портального типа, активизации продуцирования вазоконстрикторов (эндотелинов и лейкотриенов) и снижения выделения оксида азота, простогландинов, калликреина.
В целом, патогенез гепаторенального синдрома развивается в 3 основных направлениях;
- Нарушение гемодинамики. На почки приходится почти четверть всего системного кровотока, а потому заболевание ведет к нарушению всей гемодинамики: растут сердечные выбросы, снижается артериальное давление, уменьшается сопротивляемость сосудов на периферии при увеличении резистивности сосудов почек.
- Системная вазодилатация. Клиническая картина включает такие проявления: увеличение количества вазодилататоров, что вызывает снижение общего сосудистого тонуса и проницаемости калиевых каналов; активизация вазоконстрикторных процессов эндогенного характера; уменьшение кровяного объема; увеличение глкагона, блокирующего чувствительность мезентериальных артериол.
- Вазоконстрикция почечных сосудов. Она развивается в таком порядке: возникают спазмы клубочковых артериол за счет активизации системы ренин-ангиотензин-альдостерон. Уменьшается фильтрация, повышается натриевая реабсорция в результате активизации симптоматической нервной системы. Нарушается выработка различных веществ, в частности растет уровень вазопрессина, аденозина, простагландинов, эндотелина. Интенсивное продуцирование лейкоцитов и лейкотриенов приводит к снижению количества мезангиальных клеток. В запущенной стадии развивается почечная ишемия, сопровождающаяся активным выделением тромбоксана.
Симптоматические проявления
Стремительно прогрессирующая болезнь приводит к указанным нарушениям и патологиям, что достаточно четко проявляется выраженными симптомами.
Развитие синдрома протекает на фоне серьезных печеночных заболеваний, что отражается в таких специфических печеночных симптомах, как желтушечное проявление на глазных склерах и кожном покрове, асцит, периферические отеки, желудочно-кишечные кровотечения, признаки энцефалопатии.
При прогрессировании заболевания появляются жалобы на такие состояния, как:
- общая слабость, ухудшение аппетита и быстрая утомляемость;
- изменение вкусовой чувствительности, или дисгевзия;
- появление деформации на пальцах конечностей по типу «барабанных палочек»;
- огрубление и деформации ногтевых пластин;
- краснота на кожном покрове и слизистых оболочках или эритема;
- ксантелазма, т. е. формирование маленьких бляшек желтоватого оттенка на веках;
- «звездочки» на участках близкого расположения сосудов;
- увеличение размеров печени и селезенки;
- снижение мочевыделения (не более 0,5 л в сутки);
- пупочная грыжа;
- возникновение так называемой «головы медузы», т. е. проявление вен на передней стенке брюшной полости;
- признаки мужской гинекомастии.
Диагностические мероприятия
Для диагностирования гепаторентального синдрома необходимо провести комплексные исследования и дифференцировать заболевание от других почечных недугов. Основанием для подозрения на патологию служат результаты первичного осмотра и изучения анамнеза, а также отношение пациента к группе повышенного риска.
Диагноз ставится после проведения лабораторных и инструментальных диагностических исследований. В части лабораторных исследований изучению подвергаются такие тесты:
- Общий анализ крови. Интерес представляет количественная оценка содержания лейкоцитов, тромбоцитов и гематокрита.
- Биохимический анализ. Цель — оценка уровня креатинина (свыше 134 мкМоль/л) и натрия (не выше 128 мМоль/л).
- Моча. Синдром характеризует такие параметры, как наличие эритроцитов (не более 48 штук в поле зрения), суточный клиренс креатина (менее 39 мл/мин), содержание натрия (менее 18 мМоль/л), протеинурия.
В качестве инструментальных методов широко используется:
- УЗИ — для дифференцирования от иных почечных болезней и нарушений в мочевыводящем канале;
- допплерография — направлена на выявление изменений в сосудистой резистивности;
- почечная биопсия — проводится в крайних случаях и только по усмотрению врача.
Для того чтобы все-таки поставить диагноз гепаторенального синдрома, разработаны критерии оценки результатов диагностических исследований. К категории больших критериев отнесены такие показатели:
- наличие гипертонии портального типа и печеночной недостаточности;
- отсутствие признаков бактериальной инфекции, шока и обезвоживания;
- отсутствие терапии нефротоксического характера;
- протеинурия;
- уровень креатинина в кровяной сыворотке выше 1 мг/дл;
- суточный креатининовый клиренс ниже 39 мл/мин;
- при УЗИ не выявлены иные патологии почек и мочевыводящего канала;
- работа печени не улучшается при введении изотонического раствора в объеме не менее 1,4 л.
Малыми критериями болезни признаются такие показания:
- концентрация натрия в кровяной сыворотке не выше 129 мМоль/л и в моче ниже 9 мМоль/л;
- мочевая осмолярность превышает эти же показатели для кровяной плазмы;
- уменьшение суточного мочевыделения ниже объема 40 мл;
- снижение содержания эритроцитов в моче ниже 129 мМоль/л.
При проведении диагностики важно отделить рассматриваемый синдром от других патологий. Дифференцировать необходимо такие заболевания, как:
- гломерулонефрит;
- острый некроз туберкулезного характера;
- почечные проблемы при использовании препаратов с нефротоксическими способностями, в частности диуретики, ингибиторы АПФ, Дипиридамол, некоторые противовоспалительные средства нестероидного типа.
Лечение
Когда диагностирован гепаторенальный синдром, лечение включает обязательную диету и медикаментозную терапию. В тяжелых случаях возникает необходимость оперативного вмешательства. Диета обеспечивается в рамках диетического стола 5а. Он основывается на таких базовых суточных параметрах:
- белки — порядка 95–105 г;
- углеводы — 380–460 г;
- жиры — 68–76 г;
- соль — не более 7 г;
- жидкость — не более 2,2–2,6 л;
- калорийность — 2800–3200 ккал.
При этом запрещаются такие продукты, как сдобные изделия, свежий хлеб, жирное мясо и рыба, консервы, наваристые бульоны, бобовые культуры, макаронные изделия, пряности, острые приправы, копчения, колбаса, субпродукты в любом виде, грибы, маринады, соленья, кофе, шоколад, кремы, жирные торты, кондитерские изделия, кислые плоды, а также фрукты и овощи с большим содержанием клетчатки.
Схема медикаментозной терапии устанавливается с учетом течения синдрома, клинической картины, этиологических особенностей. Прежде всего, организуется витаминотерапия для поддержания работоспособности обоих пораженных органов. Больному вводятся витамины С, В1, В2, В6, В12, РР. Как правило, используются витаминные комплексы.
Наиболее часто назначаются такие категории средств:
- для блокирования вазопрессинга — Терлипрессин или Реместил с приемом через 3,5–5 ч;
- симпатомиметики — Допамин;
- заменители соматостатина для обеспечения вазоконстрикторное воздействия системной направленности — Октреотид, Сандостатин;
- антиоксиданты — Ацетилцистеин;
- контроль процесса гиповолемии обеспечивается путем введения Альбумина.
В качестве дополнительных лечебных мероприятий могут назначаться гемодиализ и антибактериальная терапия. Первая процедура особо важна на стадии декомпенсации цирроза печени. Антибактериальные препараты используются при осложнениях типа перитонита бактериального характера.
При запущенной стадии болезни медикаментозная терапия уже не способна оказать помощь. В таких случаях может продлить жизнь операция по шунтированию портосистемного, трансюгулярного или перитонеовенозного типа. Наибольший эффект достигается при пересадке печени. Если в первом случае жизнь продлевается на несколько месяцев, то трансплантация органа дает гораздо более длительный шанс.
ГРС относится к осложненным течениям печеночных патологий. К сожалению, прогноз выживаемости при его развитии неблагоприятен, но при своевременном начале эффективного лечения можно рассчитывать на определенный успех.
Гепаторенальный синдром
Содержание статьи: Гепаторенальный синдром — представляющее угрозу для жизни осложнение у пациентов с терминальной стадией цирроза печени или печеночно-клеточной недостаточностью.
В основе патологического процесса лежит выраженное снижение скорости клубочковой фильтрации и нарушение ренального кровотока. Других причин для развития острой почечной недостаточности нет.
Жалобы включают выраженную слабость, увеличение живота за счет скопления жидкости (асцит), кожный зуд, отсутствие аппетита и пр. Медикаментозное лечение часто безуспешно, прогноз улучшает потенциальная трансплантация печени.
Типы гепаторенального синдрома
Различают два типа гепаторенального синдрома: • 1 тип. Гепаторенальный синдром первого типа быстро прогрессирует (в течение суток), уровень креатинина крови за это промежуток повышается в два раза, что связано с мультиорганным повреждением. Диурез резко снижается, нарастают отеки, появляется асцит, желтуха, печеночная энцефалопатия.
Патология может развиваться спонтанно, но чаще этому предшествует провоцирующее событие: бактериальный перитонит (20-30%), пневмония, острый пиелонефрит и пр. Другие факторы риска включают гепатит вирусной, токсической (например, употребление этилового спирта в большом количестве пациентом, страдающим циррозом печени) или ишемической природы, желудочно-кишечное кровотечение.
Прогноз крайне неблагоприятный, только 10% пациентов переживут рубеж в 3 месяца. • 2 тип. Гепаторенальный синдром второго типа прогрессирует медленнее, в течение нескольких недель или месяцев. Симптоматика выражена менее ярко. Повышение уровня креатинина происходит постепенно. Под воздействием альтерирующего фактора гепаторенальный синдром II типа может перейти в I тип.
Средняя выживаемость составляет 6-8 месяцев после установки диагноза. И в том, и в другом случае гепаторенальному синдрому сопутствует констрикция ренальных сосудов, развивающаяся на фоне периферической вазодилатации.
Проводились исследования, которые показали, что у пациентов с циррозом печени первый тип синдрома диагностируется чаще и является одной из значимых причин острой почечной недостаточности.
Существуют предвестники, позволяющие спрогнозировать вероятность развития гепаторенального синдрома: риск его появления в течение 60 месяцев у пациентов с циррозом печени составляет 40%, еще менее оптимистичный прогноз, если присутствуют гипонатриемия и повышенная активность ренина плазмы. Как неблагоприятный маркер оценивают выраженное нарушение почечного кровотока с генерализованной констрикцией почечного сосудистого русла.
Патогенез
Различные теории были предложены для того, чтобы объяснить развитие гепаторенального синдрома при циррозе.
Две основные: теория артериальной вазодилатации и теория гепаторенального рефлекса. В патогенезе гепаторенального синдрома несколько звеньев, следствием чего является ухудшение ренальной перфузии и расстройство фильтрационной способности почек с констрикцией сосудов. Кровообращение страдает у 80% пациентов с циррозом печени, что является предпосылкой к гепаторенальному синдрому, но разовьется он в 15-20% случаев. Центральное звено — депонирование крови на периферии, включая внутренние органы, что связано с так называемой периферической вазодилатацией, параличом стенок этих сосудов.
Патологический процесс поддерживают воспалительные медиаторы (альфа-фактор опухолевого некроза). Его концентрация увеличивается на фоне эндотоксемии при перитоните и асците.
При циррозе печени всегда усилено производство оксида азота, что является ключевым медиатором спланхнической вазодилятации. NO способствует стойкому расширению периферических сосудов, снижению артериального давления, ренальной гипоперфузии. В результате этого активируется система вазоконстрикции (ренин-ангиотензин-альдостерон и эндотелин-1), что приводит к спазму сосудов почек и крайне негативно влияет на скорость клубочковой фильтрации.
На ранних стадиях портальной гипертензии и компенсированного цирроза недостаточное заполнение артериального русла приводит к уменьшению эффективного объема артериальной крови и гомеостатической/рефлекторной активации эндогенных вазоконстрикторных систем.
Почечная перфузия поддерживается в пределах нормы или почти в пределах нормы, поскольку некоторые механизмы противодействуют эффектам вазоконстрикторных систем. Однако по мере прогрессирования заболевания печени достигается критический уровень недостаточного наполнения сосудов.
Почечные сосудорасширяющие механизмы не способны противодействовать максимальной активации эндогенных и/или внутрипочечных вазоконстрикторов, что приводит к неконтролируемому сужению ренальных сосудов. Сторонники альтернативной теории считают, что почечная вазоконстрикция не связана с системной гемодинамикой и обусловлена либо недостаточностью синтеза сосудорасширяющего фактора, либо гепаторенальным рефлексом, который и провоцирует почечную вазоконстрикцию.
Причины
Причины могут включать:
- вирусные гепатиты (преимущественно, в детском возрасте);
- болезнь Вильсона;
- атрезию желчных путей;
- аутоиммунную патологию;
- злокачественные новообразования;
- декомпенсированный цирроз с асцитом;
- цирроз, осложненный перитонитом;
- дефицит белковых фракций при лапароцентезе;
- кровотечение из варикозно-расширенных вен пищевода, кишечника.
Клинические проявления гепаторенального синдрома
Синдром в начальной стадии проявляется малым выделением мочи при достаточном употреблении жидкости. В крови снижается уровень натрия. По мере прогрессирования диагностируют азотемию, печеночную недостаточность, низкое артериальное давление. Живот увеличивается за счет скопления жидкости (асцит), появляется одышка, выраженная слабость. На продвинутой стадии клинические проявления обусловлены тяжелыми нарушениями функции печени, типичны:
- большой живот;
- расширение поверхностных вен;
- иктеричность склер и кожных покровов;
- тошнота, рвота, бредовые расстройства;
- гепатомегалия;
- спленмегалия;
- формирование периферических отеков;
- пупочная грыжа. Вышеописанные симптомы развиваются до ренальной дисфункции, но считаются предвестниками скорой деструкции клубочкового аппарата.
Осложнения
Прогрессирующая печеночная недостаточность, проявляющаяся усилением энцефалопатии, желтухой и коагулопатией, является предтерминальным состоянием, если не рассматривается вопрос о трансплантации печени.
Потенциальные осложнения:
- кровотечение
- развитие полиорганной недостаточности;
- терминальная стадия заболевания почек;
- перегрузка жидкостью и сердечная недостаточность;
- кома, вызванная печеночной недостаточностью;
- вторичная инфекция.
Диагностические мероприятия
Дифференциальная диагностика включает следующее:
- различные формы гломерулонефрита;
- острый трубчатый некроз;
- медикаментозную нефротоксичность: прием нестероидных противовоспалительных средств, гликозидов, диуретиков, ингибиторов АПФ, йодсодержащих контрастных веществ и пр.;
- преренальную форму азотемии на фоне истощения объема;
- постренальную анурию;
- почечно-сосудистые заболевания. У пациентов с подозрением на гепаторенальный синдром проводят ультразвуковое исследование брюшной полости, диагностический парацентез и анализ асцитической жидкости.
Гепаторенальный синдром является диагнозом исключения и зависит от уровня креатинина в сыворотке крови, поскольку специфичных анализов нет. Диагноз также опирается на определение скорости клубочковой фильтрации в отсутствии других причин отказа почечной функции у пациентов с хроническим заболеванием печени. Критерии гепаторенального синдрома:
- отсутствие шока, продолжающаяся бактериальная инфекция и потеря жидкости, использование нефротоксических препаратов;
- отсутствие устойчивого улучшения функции почек (снижение креатинина в сыворотке крови до уровня < 1,5 мг/дл или увеличение клиренса креатинина до >40 мл/мин) после отмены диуретиков и увеличения объема плазмы с помощью введения растворов 1,5 л;
Протеинурия менее 500 мг / сут и отсутствие ультрасонографических признаков обструктивной уропатии или внутреннего заболевания паренхимы почек. Дополнительные критерии (не являются необходимыми для диагностики, но предоставляют подтверждающие доказательства) включают следующее:
- объем мочи менее 500 мл / сут;
- уровень натрия в урине менее 10 мэкв / л;
- осмоляльность мочи больше, чем осмоляльность плазмы;
- микрогематурия: присутствие эритроцитов более 50 в высокомощное поле;
- концентрация натрия в сыворотке крови менее 130 мэкв / л.
Лечение
Идеальным методом лечения гепаторенального синдрома является трансплантация печени, однако из-за длинных очередей в большинстве трансплантационных центров пациенты умирают до пересадки органа. Существует настоятельная необходимость в эффективных альтернативных методах лечения для увеличения шансов на выживание с гепаторенальным синдромом до проведения трансплантации. Это подтверждается исследованием, в котором сообщалось, что пациенты, успешно лечившиеся в течение нескольких часов до операции, имели лучшие результаты после пересадки и выживаемость, сопоставимую с таковой у пациентов, перенесших трансплантацию без терапии. Мероприятия, которые показали некоторые перспективы:
Прием препаратов с сосудосуживающим эффектом в спланхническом кровообращении и наложение трансъюгулярного внутрипеченочного портосистемного шунта. Лечение в целом примерно такое же, как и при почечной недостаточности по любой причине. Оно включает в себя: 1. Отмену всех препаратов с нефротоксическим действием, особенно ибупрофена и других НПВП, некоторых антибиотиков и мочегонных средств. 2. Диализ для улучшения симптомов. 3. Прием лекарств для повышения кровяного давления, способствующего улучшению функции почек. Введение альбуминов также может быть полезным.
Препараты при гепаторенальном синдроме:
- аналоги вазопрессина;
- дофамин;
- аналоги соматостатина;
- антибиотики;
- антиоксиданты;
- сульфаниламиды;
- альбумины. Схема лечения зависит от клинических проявлений, степени выраженности патологии.
Профилактика
Профилактика гепаторенального синдрома важна, так как он развивается с постоянной частотой при спонтанном бактериальном перитоните и алкогольном гепатите. Предотвратить гепаторенальный синдром можно, если срочно диагностировать и лечить спонтанный бактериальный перитонит.
Введение альбумина может помочь предотвратить гепаторенальный синдром при развитии спонтанного бактериального перитонита. Белковые растворы применяют в комбинации с антибиотиками в начальной дозе 1,5 г / кг на момент диагностики инфекции, и инфузию альбумина повторяют через 48 часов с дозой 1 г / кг.
Частота почечной дисфункции ниже по сравнению с пациентами, не получавшими альбумин (8% против 31%). Также отмечают улучшение показателей выживаемости (35% против 16%). Норфлоксацин рассматривают, как препарат выбора у больных с циррозом печени и асцитом. Профилактическое назначение норфлоксацина по 400 мг/сут перорально в летний период продемонстрировало уменьшение развития спонтанного бактериального перитонита (7% против 61%),гепаторенального синдрома (28% против 41%) и улучшение выживаемости на три месяца (94% против 62%) и один год (60% против 48%).
Гепаторенальный синдром
Гепаторенальный синдром — представляющее угрозу для жизни осложнение у пациентов с терминальной стадией цирроза печени или печеночно-клеточной недостаточностью. В основе патологического
Подробно Синдром Рейтера
Реактивный артрит (ранее синдром Рейтера) — аутоиммунное заболевание, которое развивается в ответ на инфекцию. Воспаление и отек суставов, дискомфорт при мочеиспускании, изменение зрения
Подробно Мягкий шанкр
Мягкий шанкр — венерическая инфекция, провоцируемая стрептобактерией Дюкрея. Этот грамотрицательный факультативный анаэробный патоген разрушается под действием некоторых дезинфицирующих
Подробно Венерические заболевания в вопросах и ответах
Существует много мифов и заблуждений о заболеваниях, передаваемых половым путем (ЗППП). В каких-то из них есть немного истины, но некоторые удивляют своей безграмотностью.
Гепаторенальный синдром: причины, симптомы и профилактика
Гепаторенальный синдром – это сложный патологический процесс в организме, который возникает из-за сбоя в работе печени и почек. Он характеризуется тяжелым течением и достаточно непросто поддается излечению. Встречается это заболевание редко. Чаще всего болеют люди с ослабленным иммунитетом вне зависимости от возраста. Это могут быть подростки в период гормональной перестройки, лица пожилого возраста из-за обилия хронических заболеваний, люди после перенесенных операций, изначально крепкие и здоровые.
Что касается гендерных различий, то у этой патологии их нет. Болеют таким синдромом в равной степени и мужчины, и женщины.
Причины гепаторенального синдрома
Что же приводит к такому заболеванию? Существует достаточно много патологий, которые прямо или косвенно провоцируют возникновение такого процесса. Главное, насколько воспалены почки при разных поражениях печени. Ведь печень – это естественный фильтр человека, и она принимает на себя удар при интоксикациях различной этиологии.
Гепаторенальный синдром – это сложный патологический процесс в организме, который возникает из-за сбоя в работе печени и почек
Рассмотрим наиболее частые из них:
- вирусные заболевания печени. Гепатиты А, В, С разрушают клетки этого жизненно важного органа. Тем более, что хорошо поддается лечению только первый тип гепатита;
- воспаления желчевыводящих путей. Холециститы, холангиты, гипер- и гипомоторная дискинезия желчевыводящих путей приводят к застойным явлениям в желчном пузыре. Как следствие страдает и воспаляется печень;
- воспаления поджелудочной железы, сахарный диабет. Этот орган является частью желудочно-кишечного тракта, поэтому при патологических процессах в нем вполне вероятно воспаление соседних органов;
- отравления бытового и производственного характера;
- систематическое употребление алкоголя, курение табака и других веществ, наркомания;
- переливания крови. При такой процедуре возможно инфицирование естественного фильтра человеческого организма;
- травмы соответствующей области.
Под влиянием этих факторов печень воспаляется, ее нормальное функционирование нарушается. Если при этом существуют проблемы с почками, то диагностируется именно такое заболевание.
Гепатиты А, В, С разрушают клетки этого жизненно важного органа
Патогенез гепаторенального синдрома
Механизм или патогенез такого заболевания еще не изучен учеными-клиницистами до конца. Исследования постоянно проводятся. Из-за заболеваний печени нарушается нормальная функция почек.
То же самое происходит в обратном направлении: если воспалены почки, то заболевает печень. Это происходит в силу многих причин до конца так и не выясненных.
Особым образом через кровеносную систему воспалительный процесс проникает из одного органа в другой.
Cиндром раздраженной толстой кишки
Признаки патологии
Симптомы гепаторенального синдрома многочисленны, так как это заболевание охватывает одновременно два жизненно важных органа – печень и почки. На данный момент существует два варианта развития патологии:
- Легкая. При таком течении заболевания внешне и со стороны внутренних органов особенных нарушений не наблюдается. Обнаружить наличие синдрома можно только лишь по клиническим исследованиям. Анализы крови и мочи не соответствуют норме. В общем анализе крови и в печеночных пробах есть нарушения. Хотя пациент при этом испытывает только легкие недомогания.
- Тяжелая. Исследования показывают патологические значения билирубина, холестерина, протромбина в крови. Исследования почек указывают на наличие белка, крови, лейкоцитов, палочек и других величин. Меняется цвет, прозрачность, присутствуют хлопья. При таком течении синдрома, кроме изменений в анализах, наблюдаются внешние изменения. Больной стремительно теряет в весе, возможно пожелтение ладоней и слизистых как при циррозе печени. Гепаторенальный синдром проявляется в виде общей слабости, болей в левом подреберье и области почек, отсутствием аппетита. В пораженных органах наблюдаются застойные явления, что проявляется в виде отеков. Больного беспокоят аллергические реакции.
Снижение фильтрационных функций печени провоцирует гепаторенальный синдром
Заболевание диагностируют в результате анамнеза, результатов анализов, ультразвукового исследования. При неоднозначных симптомах и анализах врач может порекомендовать пройти компьютерную томографию.
Лечение гепаторенального синдрома
В обоих случаях течения патологического процесса возможно излечение или, по крайней мере, значительное улучшение состояния организма.
Как и при лечении любого заболевания, наилучшие результаты приносит сочетание разных методов:
- медикаментозная терапия. Хорошие результаты дает лечение гормонами. Длительность приема не менее 3 недель. Кроме специальных препаратов-гепатопротекторов и средств для лечения почек рекомендуется обязательное укрепление защитных сил организма, благодаря приему витаминов А, группы В, С в отдельности и в комплексном виде;
- переливание крови. Такая процедура необходима при возможных кровопотерях и для улучшения общего состояния пациента;
- постельный режим. В зависимости от тяжести процесса врачи рекомендуют от 3 до 6 недель лежать и в условиях стационара, и в домашних условиях;
- лечебное питание. Общие рекомендации при заболевании печени и почек – это ограничение жирного, жареного, копченого, соленого, острого. Ограничение кофе, какао, шоколада, крепкого чая. Чаще всего заболевание провоцирует изменение формулы крови. У пациента развивается анемия. Следовательно, кроме препаратов железа рекомендовано употребление продуктов, восполняющих его дефицит в организме: гранаты, гречка, говяжья печень, говядина, черная и красная икра;
Медикаментозное лечение заболевания
- массаж. Общеукрепляющий массаж не рекомендуется в период острого процесса при явных внешних проявлениях заболевания. При легкой степени течения такая процедура улучшает кровообращение и функционирование лимфатической системы;
- народная медицина. Лекарственные травы в виде отваров и настоев значительно улучшают состояние. Это зверобой, бессмертник, лист брусники. Хорошо использовать печеночные и почечные сборы;
- лечебная физкультура. Упражнения возможны только на завершающем этапе лечения либо при легкой форме заболевания.
Постхолецистэктомический синдром
Профилактика заболевания
Рекомендации, чтобы избежать такого сложного заболевания, как гепаторенальный синдром, таковы:
- внимательное отношение к своему здоровью. Систематическое, хотя бы раз в год, даже при полном внешнем здоровье, обследование и сдача анализов крови, мочи, проверка давления;
- лечение хронических заболеваний почек и печени, так как они могут спровоцировать данную патологию;
- борьба с вредными привычками: алкоголь, курение, переедание. Лечение наркомании;
- профилактика и лечение отравлений.
Вот такие клинические рекомендации помогут предотвратить гепаторенальный синдром.
Эффективность лечения при гепаторенальном синдроме
Тяжелую острую недостаточность почек на фоне выраженного нарушения в работе печени называют гепаторенальным синдромом (ГРС). Это патологическое состояние может стать причиной смерти больного уже через 2 недели. Поэтому при первых признаках заболевания проводят качественную диагностику и принимают меры по экстренному лечению.
Причины возникновения гепаторенального синдрома
Данный синдром был открыт А. Я. Пытелем в 1962 году, а через 20 лет И. Е. Тареева выявила главную причину расстройства – цирроз печени.
Нарушения при ГРС заключаются в ослаблении почечного кровотока и сильном расширении сосудов органов брюшной полости.
При гепаторенальном синдроме в патогенезе большую роль отводят эндотоксину, который представляет собой липополисахарид кишечных бактерий.
Чтобы лучше понять, чем вызвано данное заболевание, стоит обратиться к его определению. Из материалов Википедии известно, что рассматриваемый синдром возникает у людей со следующими проблемами:
- острая печеночная недостаточность;
- гибель клеток печени из-за повышенного содержания этанола;
- бактериальное воспаление листков брюшины;
- желудочно-кишечные кровотечения на фоне варикоза вен;
- рефрактерный асцит.
Почечная недостаточность в этом случае не связана с такими причинами, как хронические заболевания почек, прием антибиотиков, обструкция мочевыводящих путей.
Частота гепаторенального синдрома у детей не выявлена. Известно, что развитие ГРС у ребенка провоцируют следующие патологии:
- атрезия желчных путей;
- онкологические заболевания;
- вирусный гепатит;
- болезнь Вильсона;
- аутоиммунный гепатит.
Поражение почек происходит при вполне нормальной их работе из-за нарушения ренального артериального кровотока. В них наблюдается уменьшение скорости клубочковой фильтрации на фоне расширения внепочечных артерий, снижение кровяного давления и повышение сопротивления сосудов. Все эти явления вызывают увеличение плазменного уровня ренина, что чревато серьезными и необратимыми изменениями.
Патология развивается преимущественно у взрослых в возрасте от 40 до 80 лет независимо от пола. Гепаторенальный синдром при развитии цирроза печени и асците становится причиной смерти в 10% случаев. Часто летальный исход при ГСР вызван печеночной комой.
Типичные признаки патологии
Клиническая картина заболевания развивается по определенной схеме:
- появляются сосудистые звездочки;
- у мужского пола увеличиваются грудные железы;
- больной быстро утомляется;
- сильно краснеет кожный покров;
- на поверхности век образуются бляшки желто-коричневого цвета;
- происходит деформация суставов на пальцах;
- селезенка и печень увеличиваются в размерах;
- развивается околопупочная грыжа;
- нарушаются вкусовые ощущения;
- слизистые оболочки желтеют;
- растет живот;
- отекают руки и ноги.
Больного по ночам беспокоит бессонница, а в дневное время суток сонливость. У человека портится настроение, нарушается психика, понижается артериальное давление. Наблюдаются жидкий стул и рвота с кровью, уменьшение количества выделяемой мочи.
Симптомы заболевания зависят от вида гепаторенального синдрома. При острой форме патологии происходит стремительное ухудшение состояния человека, проявления заболевания при этом ярко выражены. Хронический синдром протекает в латентной форме. Признаки ГРС проявляются постепенно, скорость их прогрессирования связана с тяжестью первопричины.
При наличии хотя бы 2-3 симптомов из вышеописанной клинической картины необходимо как можно быстрее обратиться к медикам за помощью.
Запрещено самостоятельно принимать какие-либо лекарства или использовать средства народной медицины.
Диагностика
Диагноз печеночно-почечного синдрома ставят после исключения других патологий органов, которые требуют иного лечения и отличаются более благоприятным прогнозом. Важно дифференцировать болезнь от острого канальцевого некроза, нефрита, лептоспироза, анурии. В качестве диагностических методов применяют следующие виды исследований:
- УЗИ мочеполовых органов. Позволяет исключить повреждения почек.
- Биопсия почек. Это крайний метод, который плохо переносится больными.
- Допплерография сосудов почек. С ее помощью оценивают сопротивление русла артерий.
Лабораторная диагностика включает:
- Анализ мочи. Выявляет количество эритроцитов, степень протеинурии, концентрацию натрия, объем мочи за стуки.
- Анализ крови. В случае наличия патологии показывает повышение уровня аммиака и других азотистых шлаков, снижение натриевой концентрации. Эти данные имеют диагностическую ценность при оценке работы печени.
Конечный список инструментальных и клинических анализов определяется лечащим доктором индивидуально, в зависимости от состояния больного и данных анамнеза.
Лечение
При первых симптомах ГРС положена экстренная госпитализация. Терапию назначают нефролог, реаниматолог, гастроэнтеролог. Главной задачей является устранение нарушений гемодинамики, нормализация давления в почечных сосудах, лечение патологии печени.
Использование аппарата искусственная почка для очищения крови во многих случаях нецелесообразно. На фоне запущенной печеночной недостаточности есть риск кровотечения из расширенных вен ЖКТ.
Наиболее действенным методом является трансплантация печени. Этот способ позволяет полностью устранить патологический синдром, восстановить функцию почек.
Абсолютными противопоказаниями к пересадке органа выступают:
- тяжелые нарушения в работе сердца, легких;
- необратимые изменения ЦНС;
- рак;
- ВИЧ;
- туберкулез;
- вирусный гепатит.
Относительными противопоказаниями являются:
- больные с удаленной селезенкой;
- возраст старше 60 лет;
- тромбоз воротной вены;
- ожирение.
Из-за длинных очередей и отсутствия качественной медицинской помощи многие пациенты умирают до трансплантации печени. Мало найти опытного хирурга и оборудованную клинику, важно отыскать нужного донора. Он должен иметь одну и ту же группу крови с больным и здоровую печень необходимого размера. Ребенку до 15 лет хватит половины одной доли органа взрослого.
В некоторых случаях разрешен забор печени у человека после смерти. В течение всей жизни есть риск ее отторжения. Если орган пересадили от родственника, такая угроза значительно снижается.
Повысить шансы выживания для больных может альтернативное лечение гепаторенального синдрома. Сюда относится:
- прием сосудосуживающих, антибактериальных, антиоксидантных препаратов;
- наложение портосистемного шунта внутри печени;
- экстракорпоральная детоксикация.
Обычно врач применяет следующие схемы лечения:
- «Терлипрессин» и «Альбумин». Вводят внутривенно капельным путем в течение 8–12 часов. Курс назначается доктором в индивидуальном порядке.
- «Альбумин» и «Норэпинефрин». Вводят капельно через вену в течение 5 дней.
- «Мидодрин». Принимают внутрь трижды в день с постепенным увеличением дозы.
- «Ацетилцистеин». Используют 5 дней в случае передозировки «Парацетамолом».
Эти препараты способствуют расширению сосудов почек, их нельзя использовать вместе с медикаментами, содержащими белок. Чтобы облегчить страдания пациента, положены постельный режим, капельное введение витаминов, переливание плазмы донора.
Важную роль в выздоровлении играет диетотерапия. Она заключается в ограничении количества потребляемой жидкости. Необходимо выпивать не более 1,5 л воды. Есть и другие правила питания, которые нужно выполнять в период лечения:
- Для пациентов с печеночной энцефалопатией важно снизить потребление белка.
- Необходимо исключить из рациона жирный творог, сыр, сладости, кофе, чай, жирную рыбу и мясо, бобовые, макароны. Под запретом суррогаты и алкоголь.
- В день нужно съедать не боле 2 г соли.
- Пищу нельзя жарить. Лучше варить и тушить продукты.
- Питание должно быть дробным – до 6 раз в сутки.
- Меню пациента должно основываться на следующих продуктах: рыбное суфле или пюре (нежирные сорта), овощные супы, мягкие фрукты без кожуры, яйца (не более 1 в день), нежирные молочные продукты. Особенно полезны соки из апельсинов и винограда, отвары чернослива и кураги, компоты и кисели.
Народные способы не помогут избавиться от патологического синдрома. Эффективна только пересадка органа, но и она несет много рисков. Поэтому пациент должен соблюдать строгую диету и принимать специально подобранные медикаменты. Необходимо обсудить целесообразность использования нетрадиционных методов со специалистом.
Прогноз и профилактика
Прогноз ГРС в большинстве случаев неблагоприятный. Отсутствие адекватного лечения может привести к смерти пациента в течение 14 дней, иногда срок увеличивается до 3–6 месяцев.
Трансплантация печени продлевает жизнь до 3–5 лет, причем до этого времени доживают только 60% больных. При ГРС на фоне вирусного гепатита работа почек улучшается лишь у 4–10% человек.
Шунтирующие операции продлевают срок жизни пациента на 2–4 месяца.
Профилактика гепаторенального синдрома включает следующие мероприятия:
- соблюдение дозировки препаратов при асците;
- своевременное выявление электролитных нарушений и инфекций;
- предупреждение заболеваний почек и печени и раннее их лечение;
- отказ от употребления спиртного;
- соблюдение всех рекомендаций лечащего доктора.
Учитывая то, что печеночно-почечная недостаточность выступает осложнением других патологий, следует проводить профилактику заболеваний, входящих в этиологический список.