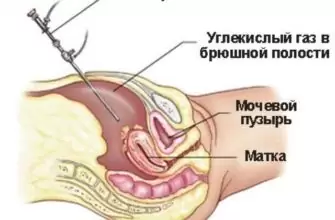
Эндометрит представляет собой воспалительный процесс слизистой поверхности матки. Оболочка меняет свою толщину в зависимости от дня менструального цикла. Эндометрий играет важнейшую роль в процессе имплантации эмбриона. При патологиях его структуры выносить ребенка практически невозможно. Поэтому заболевание подлежит обязательному лечению.
В чем разница между эндометритом и эндометриозом
Эти два недуга нередко путают друг с другом. На самом деле однокоренные слова существенно отличаются по значению. Эндометрит – это воспалительный процесс, который локализуется в полости матки.
Главная причина его развития заключается в попадании болезнетворных бактерий во внутренний орган. Эндометриоз характеризуется разрастанием базального слоя за пределами матки.
Патология имеет гормональную природу происхождения.
Симптомы заболеваний схожи, но и в них есть различия. При эндометрите боль в области матки сопровождается повышенной температурой тела. Кроме того, возможны выделения гнойного характера и мышечная слабость.
При эндометриозе болевые ощущения сосредоточены в местах разрастания эндометрия. К ним относят пищеварительные органы, позадиматочное пространство и почки.
Одними из характерных признаков недуга являются кровотечения и мажущие выделения, которые могут спровоцировать анемию.
Диагностировать эндометриоз гораздо сложнее. О наличии эндометрита можно заподозрить по результатам ультразвукового исследования. К тому же он хорошо поддается лечению.
При эндометрите хирургические методы используются редко. Основу терапии составляют прием антибактериальных препаратов и применение физиотерапии.
Эндометриоз чаще всего лечат хирургическим путем, поскольку разросшийся эндометрий нарушает функционирование внутренних органов.
Классификация
Специфика протекания заболевания зависит от его формы. Выделяют острую и хроническую разновидности эндометрита. Их отличают не только симптомы, но и факторы, предшествующие развитию. Второй тип недуга менее выражен, но лечится сложнее.
Острый эндометрит
Чаще всего такая форма заболевания развивается после хирургического вмешательства. Ему предшествуют естественные роды, аборт, гистероскопия, использование внутриматочной спирали и кесарево сечение.
Причиной острого воспаления служит неполноценное очищение матки или случайное попадание бактерий через инструменты. Вероятность заболеть острым эндометритом увеличивается после проведения кесарева сечения.
В этом случае организм ослаблен и склонен к инфекционным патологиям. Спровоцировать недуг могут следующие возбудители:
- хламидии;
- микоплазмы;
- цитомегаловирусы;
- гонококки;
- герпес;
- токсоплазмы.
Симптомы острой формы заболевания развиваются примерно через три дня после заражения. К главным признакам патологии относят повышение температуры тела, дискомфорт внизу живота, учащенное мочеиспускание и гнойные выделения, сопровождаемые неприятным запахом. Кроме того, ухудшается общее самочувствие пациентки, что выражается в ознобе и учащении пульса.
Хронический эндометрит
Недуг развивается из-за некачественного лечения острой формы болезни. В большинстве случаев клиническая картина выражена слабо.
Иногда у женщины появляются серозные или кровянистые выделения между менструациями. Половой акт может быть болезненным. По причине глубокого изменения структуры слоев эндометрия наблюдаются скудные месячные.
При пальпации или ультразвуковом исследовании отмечается увеличение объема матки.
Главная опасность хронического эндометрита заключается в высокой вероятности бесплодия. Если беременность состоится, то вынашивание ребенка будет затруднено. В некоторых случаях изменение структуры эндометрия приводит к появлению кистозных образований и полипов в матке. Если воспаление проникнет глубоко в мышечные слои органа, то может возникнуть миоэндометрит.
Причины
Риск развития эндометрита увеличивается при манипуляциях, подразумевающих непосредственное воздействие на полость матки. При состояниях, сопровождающихся снижением иммунитета, нужно проявлять особую осторожность. В ослабленный организм бактериям проникнуть гораздо проще. К возможным причинам развития эндометрита относят:
- отсутствие должной гигиены при использовании тампонов;
- проведение диагностических исследований слизистой поверхности матки;
- родовые травмы;
- применение внутриматочных средств контрацепции;
- половую близость во время менструации;
- ослабление организма на фоне нехватки витаминов или стрессов;
- неоднократное проведение аборта;
- несоблюдение правил гигиены.
Почему развивается послеродовой эндометрит
В среднем недуг возникает у 7% рожавших девушек. Во время беременности женский организм особенно уязвим. Его полное восстановление происходит только через полгода по завершении родов.
Риск развития гинекологических заболеваний особенно высок после родовой деятельности. Матка в этот период представляет собой кровоточащую рану, в которую с легкостью проникают бактерии.
К факторам, способствующим развитию эндометрита, относят:
- ручной способ обследования матки;
- нарушение целостности шейки органа;
- разрывы во время родовой деятельности;
- сложные и продолжительные роды;
- повреждения эндометрия.
Различные травмы нарушают защитный барьер, что способствует быстрому размножению бактерий. Нередко воспаление возникает при ручном осмотре во время выхода последа.
После рождения ребенка в матке могут остаться частицы тканей, которые вызывают воспалительный процесс. При затяжных родах в опасности находится не только женщина, но и ее ребенок.
Во время схваток шейка матки раскрывается, что позволяет патогенным микроорганизмам проникнуть внутрь.
Риск возникновения
Главная предпосылка развития эндометрита заключается в снижении деятельности иммунной защиты организма.
Такое бывает при обострении хронических заболеваний, в послеродовом периоде, во время беременности и при нехватке витаминов. Риск развития недуга усиливается при нарушении микрофлоры влагалища.
Количество полезных бактерий становится меньше, поэтому инфекции проще попасть в матку.
Диагностика
Для подтверждения диагноза необходим ряд процедур. Первостепенно женщина должна обратиться к гинекологу за консультацией. Он проводит осмотр половых органов, ориентируясь на визуальные характеристики. При эндометрите размер матки увеличен, а канал шейки открыт. Для лабораторного исследования собирают:
- общие анализы крови и мочи;
- мазок из влагалища, определяющий флору;
- бакпосев из цервикального канала.
С помощью ультразвукового мониторинга можно оценить объем матки и состояние близлежащих органов. Более подробную информацию дает гистероскопия. Она представляет собой инструментальное исследование матки под оптическим увеличением.
На мониторе врач может рассмотреть слизистую поверхность органа в деталях. В рамках проведения процедуры берется образец ткани эндометрия для дальнейшего изучения в лабораторных условиях.
На основе результатов гистологического обследования ставится окончательный диагноз.
Лечение медикаментами
Острая форма заболевания устраняется в условиях стационара. В основе терапии лежит прием антибактериальных препаратов, которые подбираются в соответствии с возбудителем инфекции. Чаще всего назначают Гентамицин, Амоксициллин, Клиндамицин и Линкомицин.
Для повышения эффективности лечения используют Метронидазол. Внутривенно вводят белковые и солевые растворы, которые снижают симптомы интоксикации.
Для предотвращения возможных осложнений женщине показан прием иммуномодуляторов, противогрибковых препаратов и витаминов.
При хроническом эндометрите лечение должно быть комплексным. Терапия направлена на устранение воспалительного процесса и восстановление структуры эндометрия.
Для купирования симптомов недуга назначают антибиотики: Доксициклин или Спарфлоксацин. Слизистую поверхность матки восстанавливают гормональными препаратами на основе эстрадиола.
В этом случае во второй фазе цикла необходимо принимать медикаменты, содержащие прогестерон. Дополнительно назначают прием витамина E и аскорбиновой кислоты.
Соблюдение принципов лечения приводит к следующим результатам:
- возобновляется структура эндометрия;
- устраняются возбудители инфекции;
- исчезают характерные признаки заболевания;
- нормализуется менструальный цикл;
- восстанавливается фертильность женщины.
Нетрадиционная медицина
При эндометрите нередко применяют народные методы лечения. Их подбор осуществляется в индивидуальном порядке. Следует исключить вероятность развития аллергической реакции. Травы используют для приготовления отваров для перорального приема и спринцеваний.
Настой из мать-и-мачехи
Это растение оказывает антибактериальное воздействие за счет наличия дубильных веществ в составе. Для приготовления напитка необходимо 50 г сырья залить литром кипятка. На протяжении четырех часов средство настаивается. Принимать готовый напиток следует пять раз в сутки по столовой ложке.
Настой из тысячелистника и зверобоя
Сухую смесь в объеме 40 г необходимо довести до кипения в литре воды. На протяжении 10 минут средство доходит до нужной концентрации на маленьком огне. После приготовления напиток тщательно процеживается. Его следует принимать по 60 мл на каждый прием пищи.
Настойка из подорожника
Растение в объеме 2 ст. л. запаривают в стакане кипятка. На протяжении двух часов отвар настаивается в теплом месте. Курс приема составляет неделю. Лекарство принимают по столовой ложке четыре раза в сутки.
Настой из листьев крапивы
Такой отвар помогает сократить мышечную активность матки. Он стимулирует обмен веществ и оказывает противомикробное действие. Для его приготовления необходимо столовую ложку сухого сырья залить литром кипятка. Настаивать лечебное средство следует не менее трех часов. Готовое лекарство принимают по одной ложке перед приемом пищи четыре раза в день.
Спринцевание отваром из коры дуба
Продукт славится мощным антибактериальным и кровоостанавливающим действиями. Его готовят на медленном огне один час. Местный способ использования позволяет влиять на проблемные области.
Отвар из ягод черники
Этот лечебное средство оказывает мочегонное, вяжущее и антибактериальное действия. В литр воды необходимо засыпать 100 г ягод и довести до кипения. Отвар не следует снимать с огня на протяжении 10 минут. После готовности напиток охлаждается и употребляется по 100 мл трижды в день.
Физиотерапия
Физиотерапевтические методики необходимы для удаления гнойных образований в матке и улучшения регенерации слизистой поверхности. Они помогают организму быстрее восстановиться и предотвратить образование спаечных процессов. Выбор метода воздействия определяется индивидуальными особенностями течения болезни.
Магнитотерапия
Влияние магнитного поля обеспечивает улучшение рефлекторных функций в тканях и органах. Особой подготовки процедура не требует.
Иногда врачи рекомендуют выпить стакан минеральной воды. При ее проведении применяют специальное оборудование. Пациентку укладывают на кушетку и помещают магнитные пояса на нижнюю часть живота.
Импульсы поля способны проникать на 4 см под кожу.
Послеродовый эндометрит: симптомы и лечение
Рождение ребенка – это событие, которого женщина ждала всю беременность. Теперь можно в полной мере ощутить радость материнства и избавиться от неприятных ощущений, донимавших ранее. Но иногда послеродовый период проходит не так гладко, как хотелось бы. У некоторых женщин он сопровождается инфекционными осложнениями, первое место среди которых принадлежит эндометриту.
Причины и механизмы
Воспаление слизистой оболочки матки (эндометрия) в послеродовом периоде – это патология инфекционного происхождения. Ее развитие обуславливается многими факторами. Сразу после родов внутриматочная поверхность представляет собой сплошную рану. А для полного восстановления эндометрия необходимо от 4 до 6 недель – за это время происходит эпителизация и нарастает функциональный слой. Эта особенность обуславливает риск инфицирования, но ведь в нормальных условиях воспаление не развивается.
Чтобы запустился инфекционный процесс, необходимо обязательное присутствие микроорганизмов (патогенных или условно-патогенных). Непосредственные возбудители эндометрита представлены различной флорой:
- Аэробами (стрепто- и стафило- и энтерококки, кишечная палочка, клебсиелла, протей, гарднерелла).
- Анаэробами (пептококки, клостридии, бактероиды, фузобактерии).
- Другими (хламидии, микоплазмы, гонококки, грибы, простейшие, вирусы).
Чаще всего сталкиваются с микробными ассоциациями, которые проникают в матку несколькими путями: вертикальным, гемато- и лимфогенным.
Наиболее распространенным способом бактериальной инсеминации при эндометрите считается внедрение микробов через влагалище и цервикальный канал.
Этому способствует и не до конца восстановившаяся вагинальная флора, которая приходит в норму только к концу 6 недели.
Для развития инфекции необходимо несколько моментов. Первый – это характеристики возбудителей: количество (доза), патогенность и ее степень (вирулентность). А вторым аспектом является состояние организма родильницы: активность иммунных и обменных процессов, присутствие сопутствующих заболеваний.
Известно, что к концу беременности снижается активность защитных механизмов, которые приходят в норму к 6 дню после родов.
А риск эндометрита значительно возрастает при экстрагенитальной патологии воспалительного, обменно-метаболического или аутоиммунного характера (пиелонефриты, сахарный диабет, гипертония, ожирение, бронхиты, астма и др.).
Следует также отметить, что послеродовой эндометрит чаще развивается у молодых первородящих, а также при наличии некоторых особенностей течения беременности и акушерских осложнений. Среди них выделяются следующие:
- Поздние токсикозы.
- Анемию.
- Угрозу аборта.
- Предлежание плаценты.
- Многоводие.
- Кольпиты и цервициты.
- Фетоплацентарную недостаточность.
- Использование глюкокортикоидов.
- Инвазивные вмешательства (амнио- или кордоцентез, биопсия хориона).
Возможность развития инфекции в матке существенно повышается после проведения кесарева сечения, поскольку это приводит к дополнительной травматизации тканей и создает еще одну раневую поверхность. Но и в случае родов через естественные пути есть предпосылки для воспаления. В основном речь идет о таких состояниях:
- Длительный безводный промежуток.
- Затяжные роды.
- Ручное отделение плаценты.
- Гипотония матки.
- Хорионамнионит.
Дополнительными факторами, усугубляющими ситуацию, являются вредные привычки матери, несоблюдение личной гигиены, плохое питание. Все перечисленные моменты так или иначе влияют на появление и дальнейшее прогрессирование эндометрита. Поэтому выявление причины и механизмов патологии – задача врача. А от качества диагностики напрямую зависит ее лечение.
Чтобы развился послеродовой эндометрит, необходимо сочетание многих факторов – как внешних, так и внутренних.
Клиническая картина эндометрита определяется его тяжестью. В половине случаев болезнь протекает в легкой форме и завершается выздоровлением. Но у 25% женщин патология характеризуется выраженным воспалением и угрозой генерализации процесса. Симптомы послеродового эндометрита делятся на локальные, т. е. связанные с маткой, и общие, когда ухудшается состояние всего организма.
Легкая форма
Такой эндометрит возникает в среднем через 1–1,5 недели после родов, т. е. сравнительно поздно. Его течение характеризуется позитивной динамикой. Из местных симптомов следует отметить:
- Увеличение матки.
- Кровянистые выделения или с примесью гноя.
- Боли внизу живота (по боковым краям).
- Повышение температуры тела (не выше 38,5 градусов).
Общее состояние женщины остается удовлетворительным. Если же нарушается эвакуация выделений из матки (при перегибе, закупорке цервикального канала сгустком крови), то возникает ситуация, именуемая лохиометрой. Тогда возникают признаки интоксикации и усиливаются боли в животе.
Тяжелая форма
Тяжелый эндометрит после родов развивается намного раньше – уже на 2–3 сутки. Он характеризуется ухудшением общего состояния, лихорадкой с ознобами, учащением сердцебиения, болями в животе и гнойными выделениями из влагалища. Позитивная динамика при отсутствии лечения не прослеживается. Инфекция часто распространяется на мышечный слой и может перейти на околоматочную клетчатку (миопараметрит).
Стертая форма
В последнее время все чаще выявляются стертые клинические формы болезни. Эндометрит может начаться как на первые, так и на седьмые сутки после естественных или оперативных родов. По симптоматике он соответствует легкой форме, но из-за недооценки тяжести состояния пациентки часто сопровождается быстрой генерализацией инфекционного процесса.
После кесарева сечения
Эндометрит после кесарева сечения всегда протекает довольно тяжело. Инфекция быстро распространяется на соседние ткани, приводя к поражению мышечной оболочки, лимфатических сосудов и вен малого таза. Первые симптомы появляются сразу после операции или в течение первых 5 суток.
Повышается температура до 39 и более градусов, а нередко приобретает гектический характер, сопровождаясь ознобом, головной болью, общей слабостью. Появляются боли внизу живота и выделения.
А учитывая распространение воспалительных изменений за пределы матки, такой послеродовой эндометрит часто сочетается с парезом кишечника.
Клиническая картина эндометрита соответствует тяжести инфекционного процесса и его локализации.
Первичный диагноз эндометрита устанавливают на основании клинических данных. Большое значение уделяется комплексной оценке состояния родильницы с определением жизненно важных показателей (гемодинамика, сердцебиение, дыхание). А подтвердить врачебное заключение и уточнить характер инфекционного процесса можно путем лабораторно-инструментального обследования, которое включает:
- Общий анализ крови (лейкоцитоз, палочкоядерный сдвиг формулы, токсическая зернистость нейтрофилов, повышение СОЭ).
- Биохимия крови (острофазовые показатели, антитела к инфекциям, электролиты, коагулограмма, белковые фракции и др.).
- Анализ выделений (микроскопия и бакпосев, чувствительность к антибиотикам).
- УЗИ матки.
- Гистероскопия.
Характерными эхографическими признаками внутриматочного воспаления считаются: расширение полости, замедление инволюции, неоднородность структуры, различные включения, скопление газа. Картина эндометрита при гистероскопии складывается из покраснения и синюшности слизистой оболочки, расширенных и легко кровоточащих мелких сосудов, гнойного и фибринозного налета.
Лечение
Послеродовой эндометрит требует комплексного лечения. Важно не только устранить причинный фактор болезни, но разорвать механизмы патологии, восстановить нормальное течение обменных реакций и функцию органа. Каждый врач дифференцированно подходит к терапии, учитывая тяжесть воспалительного процесса и особенности организма женщины.
Медикаменты
Основа лечения послеродового эндометрита – это медикаментозная коррекция. В арсенале современной гинекологии есть все необходимые препараты, чтобы ликвидировать воспаление в матке и улучшить состояние пациентки. Поскольку инфекция вызывается микробами, то прежде всего назначают антибиотики. Преимуществом пользуются препараты широкого спектра:
- Цефалоспорины (цефотаксим).
- Пенициллины (ампициллин).
- Аминогликозиды (гентамицин).
- Метронидазол.
Одновременно принимается не менее двух препаратов с учетом чувствительности микроорганизмов. Сначала используются внутривенные (парентеральные) формы лекарств. На фоне антибактериальной терапии следует проводить профилактику кандидоза, используя противогрибковые средства (нистатин). А наряду с этим, лечение дополняют другими препаратами:
- Инфузионными и дезинтоксикационными (Гемодез, Реосорбилакт, физиологический раствор, глюкоза).
- Нестероидными противовоспалительными (Ибупром, парацетамол).
- Утеротониками (окситоцин).
- Антигистаминными (Супрастин, Тавегил).
- Иммунокорректорами (Т-активин, Виферон, лейкоцитарная масса).
- Витаминными (аскорбиновая кислота, B1, B6, B12).
- Сосудистыми (Актовегин).
После того, как курс приема антибиотиков окончен – как правило, через 2 суток после клинического улучшения – женщине рекомендуют восстановить микрофлору влагалища с помощью пробиотиков (Бифиформ, Хилак-форте).
Какие медикаменты нужно использовать при эндометрите, скажет врач. А пациентка должна строго выполнять его рекомендации.
Физиотерапия
В лечении эндометрита помогают и физиопроцедуры. Но в большей мере они показаны в фазу восстановления, когда причина инфекции ликвидирована, и воспалительный процесс уже затухает. Показаны следующие методики:
- Интерференционные токи (по Немеку).
- Импульсные низкочастотные токи.
- Низкоинтенсивное лазерное облучение (наружное и внутреннее).
- Гальванизация.
- Низкочастотное постоянное магнитное поле.
- Рефлексотерапия.
Такое воздействие оказывает иммуностимулирующий эффект, активизирует репаративные процессы (заживление), улучшает кровообращение и способствует ранней реабилитации пациенток.
Специфическую местную терапию эндометрита проводят с целью ограничить воспалительный процесс, предотвратить всасывание продуктов распада тканей и токсинов. Это осуществляется хирургическими методами.
После гистероскопии выполняют промывание полости матки антисептическими растворами (фурациллин, диоксидин). Если же в ней определяются какие-то остатки плодных оболочек, то выполняется кюретаж или вакуумная аспирация содержимого.
Следует отметить, что методики активного воздействия на матку дают возможность существенно ускорить выздоровление и предотвратить распространение инфекции.
Послеродовой эндометрит представляет собой актуальную проблему акушерства и гинекологии. Эта болезнь может возникнуть под влиянием множества факторов, так что даже при нормальном течении беременности нельзя исключить подобный риск. И если патология все же началась, лучше ее остановить на раннем этапе, когда еще нет осложнений.
Главные симптомы послеродового эндометрита и особенности его лечения
Одним из возможных осложнений родов является инфицирование матки, результатом чего становится послеродовой эндометрит. Бактериальная инфекция проникает из нижних отделов влагалища и достигает полости органа.
Острый эндометрит чаще развивается непосредственно после родоразрешения или в период восстановления. Инфекция в основном полимикробная, преимущественно происходит рост стрептококков, пептострептококков или грамотрицательных организмов.
Причины патологии
Эндометрит после родов у женщин может развиваться по разным причинам:
- Воспалительный процесс после проникновения микробов при родоразрешении из существующих хронических очагов. Основными возбудителями считаются гарднереллы и Enterobacteriaceae. Интенсивный их рост наблюдается при падении иммунитета, в послеоперационный и послеродовой периоды, при интенсивной кровопотере.
- Операционное вмешательство. С более высокой частотой развитие эндометрита наблюдается после родоразрешения путем кесарева сечения. В результате манипуляции возможно первичное инфицирование места разреза, при этом снижается сократительная возможность матки, ее самоочищение затруднено, благодаря чему создаются оптимальные условия для развития патогенной микрофлоры.
- Резкое снижение иммунных сил. Может наблюдаться в последние недели третьего триместра и непосредственно после родоразрешения. Это повышает риски возможных воспалений. Иммунитет возвращается в норму не ранее, чем через 7 дней после родов и до 10 суток после кесарева сечения.
- Хронические несанированные инфекционные очаги. Так же, как и воспалительные патологии, патологии эндокринной системы, нарушение обменных процессов, существующие воспаления эндометрия при длительном ношении ВМС, после частых выскабливаний и абортов, могут стать пусковым крючком для эндометрита.
- Осложнения беременности, обострение хронических патологий, угроза выкидыша, многоводие, ушивание шейки, перенесенная инфекция, использование методов инвазивной диагностики.
- Осложнения в родах – затяжной процесс, травмы, ручное отделение последа и плаценты, кровопотеря, безводный период.
- Послеродовые осложнения – невыраженная инволюция матки, травмы, развитие воспалительных процессов, длительный постельный режим, несоблюдение правил гигиены.
- Раннее начало половой жизни.
Признаки эндометрита могут проявляться уже через 1–2 дня после родов, но чаще развиваются спустя 4–10 дней. Также не исключено их возникновение в любой момент в течение еще нескольких месяцев.
Симптомы заболевания
После родов могут возникать следующая симптоматика эндометрита:
- Проявление легкой формы – незначительное повышение температуры тела, неинтенсивная тянущая боль внизу живота. Обычно эти признаки наблюдаются на 6–10-е сутки, женщина чувствует озноб, диагностируется тахикардия. Выделения из матки обычно стандартны для послеродового периода.
- В тяжелой форме патология развивается практически сразу, на 2–3-и сутки, подъем температуры достигает отметки в 40 градусов, пульс учащается до 100–120 ударов, присутствуют резкая боль, слабость, нарушается сон и аппетит, матка увеличивается и становится болезненной. На четвертые сутки выделения приобретают бурый оттенок, затем гнойный.
Реже встречается патология в стертой форме. При этом показатели температуры не превышают 38 градусов, снижается интенсивность сокращения матки, выделения становятся сукровичными со зловонным тухлым запахом.
Эндометрит после кесарева сечения
Эндометрит после кесарева сечения возникает чаще, поскольку во время инвазивного вмешательства производится манипуляция путем надреза мягких тканей, происходит непосредственный контакт инструментов с эндометрием. Это повышает риск проникновения и дальнейшего развития патогенной микрофлоры.
Кроме того, во время операции часто возникает глюкокортикостероидная недостаточность, угнетающе действующая на иммунитет. Это является условием для распространения инфекции, занесенной во влагалище.
Развитию послеродового эндометрита может способствовать неподходящий шовный материал. Отторжение может развиваться уже через сутки после родов.
Шов на стенке матки снижает ее сократительную возможность и провоцирует задержку лохий в полости. Это становится питательной средой для патогенной микрофлоры.
После КС эндометрит может проявиться теми же симптомами – болью, повышением температуры, изменением характера выделений. Также возможны неприятные ощущения в области живота, отечность тканей, метеоризм, трудности с мочеиспусканием.
Во время осмотра наблюдается болезненность при пальпации матки, по анализам крови возрастает количество СОЭ и лейкоцитов.
Диагностика эндометрита
Диагностику проводят, как только начинает проявляться симптоматика заболевания. Диагноз ставится после проведения обследования, включающего:
- сбор данных о беременности, процессе родов;
- бимануальный осмотр;
- общий анализ мочи, крови;
- бакпосев влагалищных выделений;
- УЗИ всех органов малого таза с применением доплерографии;
- в некоторых случаях проводятся гистероскопия и биопсия ткани эндометрия.
В процессе проведения УЗИ послеродовой эндометрит определяется по увеличению объемов матки, расширению полости, наличию включений газа, а после КС – несостоятельности шва, инфильтрации тканей.
Также проводится осмотр эндометрия, могут наблюдаться цианоз, отечность, очаги геморрагий. Общий анализ крови обычно показывает лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение СОЭ. С помощью посева определяется чувствительность микрофлоры к средствам антибактериального ряда.
Дополнительно выявляются заболевания женских половых органов, очаги инфекции. Определяется кислотность влагалищных выделений при развитии эндометрита рН < 7. Бакпосев крови проводится при подозрении на развитие сепсиса.
Лечение заболевания
Лечение послеродового эндометрита проводится комплексно с использованием антибактериальных препаратов. Особое значение уделяется чувствительности микрофлоры к тому или иному антибактериальному средству. Также используются средства для восстановления слизистой матки.
Лечение острого эндометрита
Лечение острой фазы эндометрита включает как медикаментозную, так и немедикаментозную терапию. В любом случае показаны госпитализация, применение постельного режима, прикладывание холода, диетотерапия.
Основной упор в терапии делается на использование антибактериальных средств. Чаще всего это цефалоспорины третьего поколения. Если же выявлена чувствительность к определенным веществам, выбор медикамента осуществляется индивидуально.
К антибактериальным препаратам добавляются лекарства для сокращения матки на основе окситоцина, спазмолитики, антикоагулянты, антигистаминные средства, витамины, иммуностимуляторы. Для устранения инфекций на слизистой используются средства местного воздействия – суппозитории.
После купирования острого состояния проводится физиотерапия – ультрафонофорез, электрофорез, лазеро- и магнитотерапия, дарсонвализация, иглорефлексотерапия и другие способы лечения.
При наличии остатков плаценты стенки матки очищают от некротизированных частиц плодных оболочек при помощи вакуум-аспирации или выскабливания. Также осуществляется промывное дренирование.
Радикальным методом лечения является гистерэктомия – полное удаление матки. Операция проводится только при отсутствии ответа на терапию в течение более 1 недели и сохранении клинических признаков воспаления.
Лечение хронического эндометрита
При отсутствии терапии в острой стадии заболевания и назначении несоответствующих препаратов патология может приобретать хроническую форму. Как следствие – возрастают риски выкидыша, неудачного ЭКО, осложнений в послеродовом периоде и во время беременности.
Хроническая фаза эндометрита всегда имеет тенденцию к росту при использовании средств внутриматочной контрацепции, при частых абортах и проведениях диагностических выскабливаний.
В такой фазе заболевания для диагностики применяют иммуноцитохимическое исследование. Во время осмотра могут быть замечены утолщение оболочки, серозный налет, спайки, геморрагии.
При лечении хронической фазы эндометрита проводится поэтапная терапия. Основой так же являются антибактериальные средства, в основном широкого спектра воздействия. Сочетают гормональную и метаболическую терапию – прием Утрожестана, Актовегина, витаминов, Рибоксина, Вобэнзима.
Непосредственно во влагалище вводятся лечебные суппозитории, которые предупреждают маточные кровотечения, купируют очаг воспаления.
Второе место в лечении хронической фазы заболевания занимает физиотерапия: электрофорез с применением йода, цинка, меди, лидазы, ультразвуковая и магнитотерапия. Такие способы позволяют снизить воспалительный отек слизистой, повышают иммунитет, стимулируют кровообращение. Также применяется курортотерапия.
Вспомогательные методы терапии
Комплексное лечение послеродовой патологии также включает в себя:
- соблюдение правил личной гигиены;
- временное воздержание от половой близости;
- диетотерапию с исключением продуктов, вызывающих застой жидкости в организме;
- применение гирудотерапии.
Терапия витаминными комплексами позволяет повысить иммунитет. С этой же целью могут быть назначены иммуностимуляторы в виде таблеток, свечей, растворов для внутривенного введения.
В качестве симптоматических средств применяются противовоспалительные препараты, а также лекарства, действие которых направлено на выведение токсинов из организма, седативные медикаменты.
Высокие результаты показывает озонотерапия, которая укрепляет иммунную защиту и структурирует метаболические процессы. Также используются, особенно в острой фазе, средства на основе окситоцина, которые повышают сократительную способность матки. При обнаружении остатков плаценты в полости часто проводят санацию матки антисептиками.
Возможные осложнения
Проявления эндометрита не только доставляют дискомфорт женщине, но и могут вызвать серьезные осложнения:
- Сепсис, то есть заражение крови. Является наиболее опасным послеродовым осложнением. Инфекция по ходу движения лимфы и крови распространяется на весь организм и может привести даже к летальному исходу.
- Риск гнойно-септических патологий (повышается после КС). Частота таких случаев достигает до 10 % среди рожавших естественным путем и до 50 % после проведения КС.
- Переход патологии в хроническую фазу течения. Это грозит в будущем проблемами при вынашивании ребенка, приводит к патологиям родов и беременности.
- Риск развития пельвиоперитонита – скопления гноя в тазовой полости.
- Воспаление труб, яичников.
- Сбой регул, обильные выделения вплоть до кровотечений, расстройства репродуктивной системы.
Для предотвращения возникновения патологии и дальнейших осложнений нельзя недооценивать симптоматику, даже стертую. Любое изменение характера послеродовых влагалищных выделений, появление в них сукровицы, гноя, увеличение объема на фоне повышения температуры и появления болезненности в области матки должны стать поводом для сдачи анализов и назначения последующего лечения врачом.
В прошлом эндометрит, возникающий после родов, именовался родильной горячкой. По разным данным эта патология уносила жизни до половины всех рожениц. Сегодня, во время повсеместного использования антибактериальных средств, заболевание удачно излечивается в большинстве случаев (при своевременном начале терапии) и не вызывает серьезных последствий.
Послеродовой эндометрит: симптомы, формы, диагностика и лечение
Послеродовой эндометрит — это воспалительный процесс слизистой оболочки матки, появляющийся при попадании инфекции на послеродовую поврежденную поверхность матки.
В подавляющем большинстве случаев, патология протекает в легкой форме, не вызывая осложнений, и процесс лечения заканчивается полным выздоровлением пациентки. Но примерно в 20% зафиксированных случаев послеродового эндометрита, заболевание переходит в более тяжелую форму, которая может сопровождаться гной-резорбтивной лихорадкой, а также поражать и другие органы и ткани.
Почему возникает послеродовой эндометрит?
Эндометрит после родов является раневой инфекцией и поражает поврежденную после родов (в результате отделения последа) поверхность матки, которая, как правило, полностью восстанавливается только к концу второго месяца после родов. Сам восстановительный процесс слоя эндометрия представляет собой заживление пораженной области матки, на который может оказывать влияние большое число факторов.
Главная причина развития эндометрита после родов — поврежденная поверхность слизистой оболочки матки и развитие вирусных бактерий на ней.
- Условно-патогенные бактерии, а также бактерии, которые изначально находятся во влагалищной микрофлоре могут привести к развитию эндометрита, при увеличении их общего количества, особенно на фоне изменений влагалищной микрофлоры после родов.
- К патогенным бактериям можно отнести возбудителей ИППП, хламидии и прочие.
Основные факторы, способствующие развитию эндометрита после родов, являются:
- гематометра (скопление крови в матке, после родов)
- кесарево сечение
- продолжительные по времени роды
- роды с ранним отхождением околоплодных вод и долгий безводный период
- воспаление влагалища, мочеиспускательного канала или канала шейки матки
- бактериальный вагиноз
- снижение иммунной защиты организма
- преждевременное отслоение плаценты
- предлежание плаценты
- роды после 30 лет (при условии, что они первые)
- роды у девушек младше 19 лет
Симптомы послеродового эндометрита
Общие симптомы эндометрита после родов:
- повышение общей температуры тела
- озноб и лихорадочное состояние
- гнойные и кровянистые выделения с неприятным запахом
- боли в нижней части живота
- пальпация матки сопровождается болевыми ощущениями
- тахикардия
- общее недомогание, головокружение, головные боли
Формы послеродового эндометрита
Симптомы эндометрита после родов могут различаться в зависимости от формы протекания заболевания. В современной медицине приняты следующие формы послеродового эндометрита:
- легкая
- тяжелая
- стертая
- абортивная
- после кесарева сечения
- компенсированная
- субкомпенсированная
- декомпенсированная
Легкая форма послеродового эндометрита сопровождается повышением температуры тела, которая держится на отметке в 38-39°С, в редких случаях может появиться озноб.
При этом общее самочувствие у только что родившей женщины остается в норме. Размеры матки при легкой форме послеродового эндометрита несколько увеличены, также отмечается наличие болей в её области.
Первые симптомы легкой формы можно заметить на 5-12 сутки после родов.
Тяжелая форма послеродового эндометрита может проявить свои симптомы уже на 2-3 сутки послеродового периода и сопровождается общим недомоганием организма, болями головы и нижней части живота.
Допускается увеличение температуры организма до 39-42°С с характерным ознобом. Каждый 4 случай развития тяжелой формы патологии связан с оперативным вмешательством или осложнениями в процессе родов. Пальпация матки сопровождается болью.
Выделения меняют свой цвет с кровянистого, на более темный, возможно наличие гноя.
Стертая форма патологии наиболее сложная в плане диагностике и выявления, проявление начинается на 3-4 сутки, но в частных случаях, стертая форма послеродового эндометрита начиналась как на 1 сутки, так и значительно позже среднестатистического срока.
Стертая форма сопровождается незначительным повышением температуры (до 38°С), в редких случаях возможен озноб. Выделения имеют темный кровянистый цвет, могут сопровождаться гноем и специфическим запахом. Пальпация матки сопровождается болевыми ощущениями.
Из-за сложности диагностирования стертой формы послеродового эндометрита, патология может давать рецидив в результате неверно поставленного диагноза и назначенного лечения.
Абортивная форма проявляется на 2-4 послеродовые сутки. Главная особенность — полное исчезновение симптомов с началом лечения. Продолжительность не превышает недели.
Послеродовая форма эндометрита после кесарева сечения появляется в 5% случаев при плановой операции и примерно в 60% случаев после экстренного вмешательства. Симптомы после кесарева сечения похожи на симптомы при тяжелой форме послеродового эндометрита.
Первые симптомы проявляются уже на 1-2 сутки и сопровождаются резким повышением температуры тела до 38-42°С, ознобом и тахикардией, слабостью и недомоганием организма, болями в нижней части живота. Выделения при послеродовом эндометрите после кесарева сечения, как правило, обильные и водянистые.
Возможен отек послеоперационного шва.
- Компенсированная форма обуславливается расположением очага инфекции внутри матки, сопровождается лихорадкой или ознобом.
- Субкомпенсированный послеродовой эндометрит имеет более выраженное повреждение матки, сопровождается сильной лихорадкой, продолжающейся на протяжении курса лечения.
- Декомпенсированная форма провоцирует необратимые повреждения органов, с переходом в тяжелую форму.
Диагностика
Диагностика послеродового эндометрита должна быть комплексной и включать в себя гистероскопию, эхографические исследования, а также сдачу анализов. Основными методами диагностики можно считать:
- Анамнез пациентки (опрос), включающий вопросы о перенесенных инфекциях и заболеваниях, появлении первых симптомов и прочее.
- Общий осмотр, определение пульса, артериального давления, температуры тела и пальпация матки.
- Гинекологический осмотр шейки матки в зеркалах.
- Бимануальное исследование влагалища (пальпация матки) для определения размеров и степени болевых ощущений в матке, маточных трубах, яичниках и влагалище.
- УЗИ матки, позволяет оценить степень увеличения матки и её текущий размер, наличие остатков кровяных сгустков и тканей плаценты.
- Лабораторные исследования: анализ крови и мазка, бактериологический посев.
Лечение эндометрита послеродовой формы
Лечение послеродового эндометрита может быть консервативным (безоперационным) или хирургическим.
Консервативный метод лечения включает:
- Назначение антибиотиков для предотвращения дальнейшего развития бактерий
- Назначение противовоспалительных препаратов, для снижения общей температуры организма, снижения болей и воспалительного процесса
- Назначение солевых растворов, для восстановления солевого баланса в организме пациентки
- Назначение утеротонической терапии для увеличения числа сокращений матки и их силы, для опорожнения полости матки
- Физиотерапию: электрофорез, ультразвуковую терапию и электротерапию
Хирургическое вмешательство для лечения послеродового эндометрита назначается в случае:
- обнаружения в полости матки кровяных сгустков или слизистых выделений
- обнаружения остатков плаценты в полости матки
Лечение с помощью хирургического вмешательства происходит путем очищения полости матки выскабливанием или вакуум-аспирацией.
Послеродовый эндометрит: МКБ
Эндометритом называют гинекологическое заболевание, вызванное воспалительными процессами во внутреннем слое матки (эндометрии).
Хронический катаральный эндометрит обычно развивается из острого эндометрита, если причины, вызвавшие его, не были своевременно устранены.
Послеродовой эндометрит, без правильного лечения, опасен приобретением хронической формы, катаральным эндометритом, опасен серьезными осложнениями, например, бесплодием.
Классификация эндометритов: острые (в том числе и послеродовые), подострые, хронические эндометриты. По статистике, 10-20 % женщин, перенесших искусственные роды, страдают от послеродового эндометрита. Первые симптомы легкой (первичной) формы послеродового эндометрита проявляются уже на 3-5 сутки. В их числе:
- высокая температура тела (до 38°С);
- учащенное сердцебиение и ускорение пульса;
- существенное увеличение размеров матки;
- частые кровяные выделения;
- уровень лейкоцитов в пределах 9-12 на 109 л;
Для тяжелой (вторичной) формы заболевания, которая, как правило, проявляется на 2-4 день после родов, характерны такие симптомы:
- лихорадка, сопровождаемая слабостью, сильными головными болями, нарушениями сна;
- ухудшение аппетита;
- болезненность матки;
- возможна анемия;
- обильные выделения бурого цвета;
- повышение уровня лейкоцитов до 14-30 на 109 л.
Как отмечает врач общей практики, доктор Мэри Хардинг (Mary Harding), послеродовый эндометрит возникает в случает естесственных родов у 1-3% женщин и до 27% случаев псоле кесарева сечения.
Патология в 5-20 раз чаще встречается после кесарева сечения. Имеются данные, что профилактические антибиотики снижают риск развития эндометрита на 60-70%.
Вагинальное очищение с повидон-йодом также снижает риск послеродоваго эндометрита.
Во всем мире, на число бактериальных инфекций во время родов и в послеродовой период приходится примерно одна десятая часть материнских смертей, большинство из которых находятся в странах с низким уровнем дохода.
От эндометрита ежегодно страдает почти 7% молодых мам. В 25% случаев заболевание приобретает тяжелую форму.
Причины и последствия заболевания
Причиной эндометрита у родивших женщин принято считать активизацию роста бактерий класса Enterobacteriaceae. Реже возбудителями инфекции являются бактерии Gardnerellavaginalis или кокки Streptococcus.
Роды, как правило, провоцируют нарушения в микрофлоре влагалища, что в свою очередь вызывает воспалительный процесс. При нормальном протекании родов спустя 6 недель микрофлора нормализуется сама по себе.
Чаще всего на практике клиническая картина заболевания не отражает степени тяжести состояния больной. Патология имеет стертый характер, выявление представляет трудности.
Координатор ответит на все интересующие Вас вопросы и запишет на прием в удобное для Вас время.
В большинстве случаев это заболевание могут провоцировать такие факторы:
- травмы, возникающие во время беременности и родов;
- вредные привычки (курение, наркотики, злоупотребление алкоголем), которые создают оптимальные условия для развития бактерий;
- перенесенные инфекционные заболевания в период беременности;
- хронические заболевания почек, сахарный диабет;
- гинекологические заболевания, БППП, длительное применение гормональной контрацепции;
- перенесенные аборты;
- неправильное расположение плода;
- затяжные роды;
- несоблюдение основных правил личной гигиены во время и после беременности.
При несвоевременном лечении эндометрита могут наступать осложнения, а именно:
- Сбои в менструальном цикле.
- Дискомфорт и болезненность внизу живота.
- Нарушение репродуктивной функции и другие патологии.
Методы диагностики и лечения, врачебная тактика.
Мнение эксперта Предпосылкой развития послеродового эндометрита считается снижение иммунной резистентности организма. В поздние сроки беременности и в ранний послеродовый период происходят значительные качественные сдвиги генитальной микрофлоры. Нарушается естественный антагонизм внутри ассоциаций микроорганизмов, обитающих во влагалище. Риск возникновения послеродового эндометрита повышается при наличии у беременной инфекционно-воспалительных заболеваний урогенитального и бронхолегочного тракта, очагов хронической инфекции, эндокринных нарушений, иммунодефицитов, аутоиммунных состояний и анемии. Задать уточняющий вопрос
Эффективность комплексной терапии послеродового эндометрита следует оценивать не ранее чем через 7 сут после начала лечения.
Чтобы назначить лечение и определить форму заболевания, проводится ряд манипуляций:
- посев выделений из матки и влагалища для определения типа возбудителя и проверку на чувствительность к антибиотикам;
- общая оценка состояния роженицы;
- лабораторные исследования (клинический и биохимический анализ крови);
- УЗИ и гистероскопия матки.
После того как заболевание эндометрит обнаружено, основные меры лечения направляются на борьбу с очагом инфекции и стимулирование иммунной системы. Лечение проводится в клинике.
Мнение эксперта Лечение послеродового эндометрита носит комплексный характер и включает медикаментозную и немедикаментозную тактику. Пациенткам с острым послеродовым эндометритом показана госпитализация в стационар, постельный режим, холод на низ живота, диета. Основной акцент делается на антибактериальную терапию. Сразу же назначаются антибиотики широкого спектра действия внутривенно, при выявлении чувствительности возбудителя к определенным препаратам – лечение. Задать уточняющий вопрос
При послеродовом эндометрите пациенткам назначается комплексная терапия, которая может включать:
- Выскабливание (проводится при затруднении выделений из матки).
- Расширение цервикального канала и промывание матки антисептическими растворами с добавлением антибиотиков.
- Хирургическое вмешательство с последующим удалением матки. Проводят в случае, если воспалительные симптомы не исчезают после медикаментозной терапии.
- Полноценное питание, направленное на укрепление иммунной системы и организма в целом.
Эффективность лечения послеродового эндометрита определяется спустя 7 дней . ПОЛЕЗНО ЗНАТЬ: На момент проведения терапии не рекомендуется грудное вскармливание.
Маккеен А.Д.(Mackeen AD) и его соавторы отмечают, что послеродовой эндометрит возникает, когда вагинальные организмы вторгаются в полость эндометрия во время родового процесса и вызывают инфекцию. Это более распространено после кесарева сечения. Это заболевание требует лечения антибиотиками.
Комбинация клиндамицина и гентамицина подходит для лечения эндометрита.
Схемы лечения с хорошей активностью против пенициллин-устойчивых анаэробных бактерий лучшие, чем схемы с плохой активностью против пенициллин-устойчивых анаэробных бактерий.
Нет никаких доказательств того, что какая-либо одна схема связана с меньшим количеством побочных эффектов. После клинического улучшения эндометрита, использование дополнительной пероральной терапии не требуется.
Послеродовой эндометрит
Послеродовой эндометрит – гнойно-воспалительное заболевание слизистой оболочки матки, развивающееся в раннем периоде после родов. При послеродовом эндометрите отмечается лихорадка, интоксикационный синдром, болезненность внизу живота, обильные гноевидные лохии, субинволюция матки. Диагноз послеродового эндометрита основан на клинических данных, подтвержденных результатами УЗИ малого таза, гистероскопии, бакпосева отделяемого матки. Послеродовой эндометрит требует назначения антибактериальной, дезинтоксикационной терапии; выполнения бережного кюретажа, вакуумной аспирации и промывания полости матки.
Послеродовой эндометрит – форма послеродовой инфекции, характеризующаяся инфекционным воспалением внутренней выстилки матки (эндометрия). После отделения последа внутри матки образуется значительная раневая поверхность, при родоразрешении путем кесарева сечения дополнительно возникает операционная травма матки.
Регенерация эндометрия происходит только к концу 5-6 недели после родов. Активация условно-патогенной микрофлоры и проникновение инфекции через поврежденный эндометрий в этот период приводит к возникновению в матке воспалительного процесса.
Эндометрит развивается примерно у 7% родильниц, но среди послеродовой гнойно-воспалительной патологии его частота составляет 36–59%. Послеродовой эндометрит может быть острым и хроническим. В большинстве случаев отмечается легкое течение, около 25% случаев заболевания приходится на тяжелую форму с потенциалом генерализации инфекции.
Воспалительный процесс обычно распространяется и на мышечный слой матки – миометрий, поэтому в большинстве случаев в гинекологии диагностируется послеродовой метроэндометрит.
Причиной послеродового эндометрита выступает бактериальная инфекция, чаще всего попадающая в полость матки восходящим путем из нижних отделов половых путей или ЖКТ.
В качестве инфекционных агентов в 90% случаев выступают факультативно-патогенные микроорганизмы, часто в виде полимикробных ассоциаций: энтеробактерии (E.coli, Klebsiella pneumoniae, Proteus spp., Enterococcus spp), эпидермальный стафилококк, стрептококки группы A и B, неспорообразующие анаэробы (Bacteroides fragilis, Peptococcus sp., Peptostreptococcus sp., Fusobacterium sp.), гарднерелла. Реже определяются микоплазмы, хламидии, гонококки.
Предпосылкой развития послеродового эндометрита считается снижение иммунной резистентности организма. В поздние сроки беременности и в ранний послеродовый период происходят значительные качественные сдвиги генитальной микрофлоры. Нарушается естественный антагонизм внутри ассоциаций микроорганизмов, обитающих во влагалище.
Риск возникновения послеродового эндометрита повышается при наличии у беременной инфекционно-воспалительных заболеваний урогенитального и бронхолегочного тракта, очагов хронической инфекции, эндокринных нарушений, иммунодефицитов, аутоиммунных состояний и анемии.
Фоном для снижения иммунитета беременной могут выступать низкий социальный уровень, недостаточное питание, вредные привычки.
Развитию послеродовых инфекционных осложнений способствуют проведенные ранее инструментальные вмешательства на полости матки (выскабливания, аборты), длительная внутриматочная контрацепция; особенности протекания беременности и родов (угроза прерывания, предлежание плаценты, хирургическая коррекция истмико-цервикальной недостаточности), инвазивные диагностические манипуляции (амнио- и кордоцентез, биопсия хориона), поздний разрыв плодных оболочек, длительный безводный промежуток и затяжные роды, хориоамнионит, патологическая кровопотеря, травмы промежности, ручное отделение плаценты, кесарево сечение. Причем, после родов через естественные родовые пути частота эндометрита составляет 1-3 % случаев, после планового оперативного родоразрешения — 5-15 %, после экстренного – более 20 %.
Неадекватное ведение послеродового периода, некомпенсированное восполнение кровопотери, продолжительный постельный режим, замедление инволюции матки, внутриутробная инфекция новорожденного (везикулез, пневмония, сепсис), плохая личная гигиена половых органов также формируют условия для развития инфекционных осложнений после родов.
Послеродовой эндометрит может протекать в легкой, среднетяжелой и тяжелой форме, носить компенсированный, субкомпенсированный и декомпенсированный характер. При легком течении проявления острого послеродового эндометрита развиваются на 5-12 сутки после родоразрешения.
Наблюдается озноб, подъем температуры до субфебрильной (до 38°С), учащение пульса до 80-100 уд/мин., болезненность брюшной стенки, умеренные кровяные лохии. Сократительная способность матки немного снижена.
Состояние родильниц остается удовлетворительным и в течение 24 ч существенно не ухудшается.
Тяжелому течению заболевания нередко предшествуют хориоамнионит, осложнения родов или оперативное родоразрешение. Тяжелый послеродовой эндометрит возникает сразу на 2-3 сутки после родов. Характерны слабость, головная боль, фебрильный подъем температуры (39°С и выше) с ознобами, тахикардия (100-110 уд/мин.
), боли внизу живота и в пояснице, нарушение аппетита и сна. Лохии становятся обильными мутными, кровянисто-гнойными с ихорозным запахом. В течение 24 ч возможна отрицательная динамика общего состояния. Инволюция матки происходит медленно.
Послеродовой эндометрит может осложниться эндомиометритом, лимфаденитом и метротромбофлебитом, парезом кишечника, перитонитом, тазовым абсцессом, генерализацией инфекции.
Компенсированный тип эндометрита протекает с кратковременной (до 3 дней) резорбтивной лихорадкой и отсутствием субинволюции матки; субкомпенсированный — на фоне высокой лихорадки и выраженной субинволюции матки, декомпенсированный переходит в тяжелые гнойно-воспалительные осложнения — перитонит, сепсис, септический шок. Возможно протекание послеродового эндометрита в стертой форме со сравнительно поздним началом (5-7 сутки), нечеткой клиникой, затяжным течением, рецидивами и риском генерализации инфекции.
В комплекс диагностики послеродового эндометрита входят анализ течения родов, данные клинической картины, бимануального осмотра, общего анализа крови и мочи, бакпосева отделяемого из полости матки, УЗИ малого таза с допплерографией, гистероскопия.
УЗИ малого таза при послеродовом эндометрите показывает увеличение объема матки и расширение ее полости за счет патологических включений и газа, несостоятельность швов после кесарева сечения (инфильтрацию тканей, появление дефектов в виде «ниши») Для визуализации изменений эндометрия (отечности, цианоза, очагов геморрагий), уточнения характера маточных включений (остатков ткани плаценты, некротизированной децидуальной ткани, сгустков крови, отложений фибрина, гноя) и состояния послеоперационного шва выполняется гистероскопия. При послеродовом эндометрите часто обнаруживаются остатки задержавшейся плаценты. Гистологическое исследование последа показывает наличие в нем воспалительных изменений.
В общем анализе крови при послеродовом эндометрите обнаруживается лейкоцитоз (при легкой форме — 9–12×109/л, тяжелой — 10–30×109/л); нейтрофильный сдвиг формулы крови влево, подъем СОЭ (до 30–55 мм/ч и даже 55–65 мм/ч). Бакпосев отделяемого матки проводится для определения чувствительности микрофлоры к антибактериальным препаратам. Исследуется кислотно-основное состояние лохий (при эндометрите рН
Эндометрит после родов: как определить и вылечить
Молодые матери, занятые уходом за новорожденными, нередко упускают из виду ухудшение собственного самочувствия. Вместе с тем перестройка организма и ослабление его защитных функций — отличная возможность для инфекций проникнуть в самый уязвимый орган женщины, только недавно родившей малыша, — ее матку. Так, у родильницы может развиться эндометрит.
Что такое эндометрит?
Эндометрит представляет собой воспаление внутреннего слизистого слоя матки гнойного характера. Часто такое болезненное состояние возникает в раннем послеродовом периоде, когда внутри матки образуется обширный раневой участок после отделения последа при естественных родах или дополнительная операционная травма после кесарева сечения.
Эндометрит встречается у 3-7% женщин, родивших вагинальным путем.
После кесарева сечения вероятность получить такое осложнение повышается до 15%, а в случае экстренного оперативного вмешательства угроза развития эндометрита достигает 20 %.
К счастью, в большинстве случаев течение болезни легкое или средней степени тяжести. Острые гнойные формы с тяжелыми осложнениями развиваются лишь в четверти случаев.
Причины развития послеродового эндометрита
После родоразрешения слизистая оболочка матки восстанавливается не сразу — обычно на это уходит 5-6 недель.
За это время в поврежденный эндометрий восходящим путем может попасть условно-патогенная микрофлора из влагалища, а также многие другие возбудители инфекций: стафилококки, гонококки, микоплазмы, энтеробактерии. Они и становятся источником острого воспалительного процесса.
Реже микроорганизмы попадают в полость матки из очагов хронической инфекции в организме с током крови и лимфы, например при пиелонефрите, обострившемся во время беременности.
Особенно уязвимы следующие категории женщин:
- Родильницы со сниженной иммунной резистентностью;
- Родившие в юном возрасте;
- Пациентки, имеющие хронические заболевания мочеполовой системы, особенно в случае их рецидива в третьем триместре беременности;
- Больные с эндокринными нарушениями;
- Страдающие иммунодефицитами и аутоиммунными заболеваниями;
- Подверженные анемии родильницы;
- Матери, относящиеся к малообеспеченным слоям населения и имеющие низкий социальный уровень: несбалансированное питание и вредные для здоровья привычки;
- Родильницы, имеющие в анамнезе аборты, выскабливания, а также длительную историю применения внутриматочных контрацептивов.
Также стоит выделить особенности протекания беременности и родов, которые могут усугубить состояние эндометрия и стать причиной воспалительных процессов:
- Низкая локализация и предлежание плаценты;
- Наложение швов на шейку матки, установка акушерского пессария;
- Инвазивные скрининговые процедуры (амнио- и кордоцентез, биопсия хориона);
- Тяжелая анемия и гестоз;
- Запоздалый разрыв оболочек плода;
- Затяжные потуги;
- Несвоевременное излитие околоплодных вод и длительный безводный период (более 12 часов);
- Многоводие и многоплодная беременность, приводящие к перерастяжению матки;
- Внутриматочный мониторинг в процессе родов и многократные влагалищные исследования;
- Хориоамнионит (полимикробное инфекционное поражение плодных оболочек и околоплодных вод);
- Травмирование промежности;
- Отделение последа вручную;
- Патологическая кровопотеря или ее некомпенсированное восполнение;
- Внутриутробные инфекции у новорожденного (пневмония, заражение крови);
- Недостаточная гигиена половых органов после родов.
Симптомы послеродового эндометрита
Симптоматика послеродового эндометрита зависит от формы, в которой протекает заболевание:
1. Легкая форма развивается в течение 1-2 недель после рождения ребенка. Для нее характерны:
- Незначительная лихорадка и озноб;
- Повышение температуры тела до 37,5-38 °С;
- Учащение пульса;
- Усиление лохий;
- Болезненность в нижнем сегменте брюшной стенки;
- Замедление инволюции матки.
При этом общее состояние родильницы сохраняется удовлетворительным.
2. Тяжелая форма развивается резко уже на 2-3 сутки после родов. Она отличается такими признаками:
Все перечисленные симптомы требуют незамедлительного обращения к специалисту. Как тяжелая, так и более легкие формы заболевания угрожают возникновением опасных гнойно-воспалительных состояний, поражающих не только матку, но и близлежащие органы и системы и весь организм в целом. Так, у родильницы может развиться сепсис, перитонит, тазовый абсцесс, паралич мускулатуры кишечника.
В некоторых случаях признаки эндометрита могут проявиться сравнительно поздно — через 3-4 недели после родов и иметь нечеткую клинику. Такой тип заболевания опасен затяжным течением и возможными рецидивами.
Диагностика
Адекватная диагностика эндометрита важна не только для выбора тактики лечения, но и для дифференциации заболевания от других патологий, например, параметрита (воспаления соединительной ткани, окружающей матку), тромбофлебита вен таза.
Для подтверждения диагноза «эндометрит» потребуются такие исследования:
- Двуручная пальпация гинекологом: обнаруживается болезненность в области дна матки и ее боковых сегментов;
- Осмотр шейки матки в зеркалах для оценки состояния цервикального канала: мутные лохии и покраснение позволяют заподозрить наличие эндометрита;
- Анализ мочи;
- Общий анализ крови, выявляющий подъем СОЭ и ярко выраженный лейкоцитоз;
- Бакпосев крови (при тяжелом течении эндометрита и угрозе развития сепсиса);
- Бактериологический посев отделяемого слизистой матки для определения типа возбудителей и их чувствительности к антибактериальным препаратам;
- Ультразвуковая диагностика малого таза: показывает патологическое увеличение объемов матки, изменение ее формы, инфильтрацию тканей, гематомы, а также несостоятельность швов после хирургического вмешательства;
- Гистероскопия (исследование полости матки с помощью специальной оптической системы, введенной через влагалище): необходима для визуализации отечности и цианоза эндометрия, обнаружения остатков плаценты, сгустков крови, гнойных масс, а также налета на стенках матки.
Лечение эндометрита
При клинически диагностированном эндометрите терапия должна начаться как можно скорее. К основным лечебным мерам относят:
- Госпитализация в стационар в случае острого эндометрита в среднетяжелой и тяжелой стадии.
- Постельный режим.
- Антибиотикотерапия препаратами широкого спектра действия (цефалоспорины, ампициллины, метронидазол), как правило, путем внутривенных инфузий. При легкой форме заболевания допустимо применение одного препарата, в тяжелых случаях используют комбинации различных антибиотиков в зависимости от спектра обнаруженных возбудителей.
- Комплексное применение препаратов, способствующих сокращению матки (Окситоцин), и спазмолитиков (Дротаверин, Но-шпа) для улучшения оттока лохий.
- Антигистаминные препараты в качестве профилактики аллергических реакций на фоне мощной антибиотикотерапии.
- Гемосорбция, плазмаферез для дополнительной детоксикации организма и иммунокоррекции.
- При обнаружении остатков плаценты или плодных оболочек прибегают к вакуумной аспирации или выскабливанию полости матки (желательно под контролем гистероскопии), дренированию и обработке полости матки дезинфицирующими составами.
- Антикоагулянтная терапия для уменьшения свертываемости крови.
- По окончании острой фазы — физиотерапия для закрепления результатов лечения: магнитотерапия, электрофорез, УФО, иглорефлексотерапия.
- Диета, насыщенная белками и витаминами.
В редких случаях при отсутствии положительного эффекта от лечения в течение 7-ми суток и угрозе для жизни пациентки встаёт вопрос о хирургическом удалении матки — гистерэктомии.
Профилактика
К мерам предупреждения эндометрита причисляют:
- Своевременную постановку на учет в женскую консультацию для наблюдения беременности.
- Лечение очагов острых и хронических инфекций в организме, особенно урогенитальных.
- Соблюдение адекватного режима труда и отдыха во время вынашивания ребенка.
- Правильное питание и прием витаминных комплексов, рекомендованных врачом.
- Тщательную гигиену половых органов в послеродовом периоде: проводить гигиенические процедуры необходимо после каждого посещения туалета, а также обрабатывать швы на промежности антисептическими препаратами.
- Совместное изолированное пребывание матери и малыша в медучреждении.
- Замену гигиенических прокладок не реже, чем каждые 4-5 часов. Важно! Использование тампонов в послеродовом периоде запрещено.
- Профилактическую антибиотикотерапию после кесарева сечения и рассечений промежности (эпизиотомии, перинеотомии).
Таким образом, эндометрит — относительно редкое, однако серьезное осложнение послеродового периода, которое обязательно требует пристального внимания. Целостность и нормальное функционирование эндометрия матки — залог сохранения фертильности женщины и успешного течения последующих беременностей.
Как возникает послеродовый эндометрит, его терапия и прогноз для молодой мамы
Послеродовым эндометритом в гинекологии называется воспаление слизистой оболочки матки, начало которого связано с особенностями течения родов и периода после них.
Заболевание обычно сопровождается обильными выделениями гноя, который содержится в лохиях. Патология выявляется на основании ряда лабораторных и клинических анализов.
Лечение обычно комплексное, с обязательным проведением антибактериальной терапии.
Почему возникает острый послеродовый эндометрит
Из всех патологий, связанных с инфекционным поражением матки, данное заболевание относится к наиболее часто встречающимся у недавно родивших женщин. Особая опасность болезни связана с тем, что инфекция редко поражает только эндометрий.
В послеродовом периоде слизистая оболочка матки значительно истончается, и воспалительный процесс легко проникает через нее на другие близкорасположенные ткани, поражая миометрий и параметрий. Столь широкое распространение инфекции чревато развитием перитонита и абсцесса. В старину такое состояние носило название родильной горячки.
В медицине различаются ранний послеродовый эндометрит, возникающий в первые двое суток после родов, и поздний, когда воспалительный процесс начинает развиваться через 48 часов.
Иногда эндометрит является следствием хирургического вмешательства во время родов, когда инфекция попадает в послеоперационную рану, но и сама слизистая матка в это время представляет собой сплошную открытую рану, поэтому воспаление легко может возникнуть и при естественных родах.
Послеродовый эндометрит может возникнуть под влиянием следующих факторов:
- длительный временной промежуток между моментом разрыва плодных оболочек и началом родовой деятельности;
- попадание в организм стрептококковой инфекции;
- воспаление оболочек плода и инфицирование околоплодных вод;
- хирургическое вмешательство при родах, занявшее много времени;
- изменение микрофлоры влагалища;
- исследование состояния плода при помощи инструментальных методов;
- частые обследования влагалища перед родами.
Также эндометрит может спровоцировать патогенная микрофлора, для которой кровь, скопившаяся в матке во время родов, является благоприятной питательной средой.
Еще одним фактором риска является повышенный уровень прогестерона в крови рожениц, поскольку этот гормон угнетает иммунную защиту.
Существуют также факторы риска предродового характера, то есть те, которые сформировались еще до беременности или во время нее. К ним относятся:
- сахарный диабет и другие эндокринные нарушения;
- лишний вес и ожирение;
- курение;
- соматические заболевания;
- асоциальный образ жизни;
- инфекционные заболевания в период вынашивания ребенка.
Возбудителями послеродового эндометрита могут быть различные представители патогенной микрофлоры: микоплазмы, условно-патогенные бактерии, иногда хламидии или вирусы. Но наиболее часто в акушерской практике отмечается заражение золотистым стафилококком.
Рекомендуем прочитать об остром эндометрите. Вы узнаете о причинах эндометрита, видах патологии и их особенностях, симптомах, диагностике и лечении.
А здесь подробнее о лечении и профилактике параметрита.
Классификация
Разграничение форм патологии проводится по разным основаниям. Наиболее общая приводится в Международной классификации болезней, в которой послеродовый эндометрит различается по:
- характеру течения родов: самостоятельные или при помощи кесарева сечения;
- клиническому течению: легкая, средняя и тяжелая форма;
- клиническим проявлениям: классическая или стертая форма.
В клинической практике применяется и более расширенная классификация, при которой формы заболевания выделяются на основании степени выраженности компенсаторных реакций со стороны защитных сил организма. Согласно этому основанию послеродовый эндометрит может быть:
- компенсированным;
- субкомпенсированным;
- декомпенсированным.
При компенсированной форме болезни воспалительный процесс локализуется внутри матки, при этом симптомы эндометрита выражены слабо – больные лишь иногда отмечают небольшое повышение температуры. Главным симптомом в этом случае является то, что матка не уменьшается в размерах после родов.
Субкомпенсированная форма отличается более выраженными симптомами воспаления: повышается температура, которая не сбивается противовоспалительными препаратами, и появляются иммунные реакции.
Декомпенсированный послеродовый эндометрит в свою очередь подразделяется на следующие клинические формы:
- гнойно-катаральный, при котором воспаление переходит из полости матки на ее придатки и близко расположенные ткани;
- после операции кесарева сечения;
- гнойный, который развивается на фоне сниженного иммунитета при наличии в организме возбудителей инфекции;
- затяжной, характеризующийся стертой симптоматикой и длительностью течения.
Наиболее опасной является декомпенсированная разновидность заболевания, поскольку она может привести к перитониту и общему заражению крови.
Симптомы послеродового эндометрита
Признаки воспалительного процесса у женщины после родов могут быть слабо выражены, но в наиболее общем случае они проявляются следующим образом:
- резкое повышение температуры, иногда до критических значений, при отсутствии признаков мастита;
- тахикардия, сопровождающаяся сильным потоотделением и ознобом;
- приступы головной боли, нарушение сна;
- сниженное артериальное давление и проблемы с тонусом сосудов;
- периодические боли внизу живота разной интенсивности;
- выделения из влагалища с примесью гноя и выраженным неприятным запахом;
- плохое заживление послеоперационных разрезов, сопровождающееся воспалением.
Самыми важными симптомами послеродового эндометрита являются так называемая триада признаков: высокая температура, гнойные выделения и сильные боли внизу живота.
Однако столь яркие проявления у роженицы обнаруживаются далеко не всегда, часто воспалительный инфекционный процесс протекает вообще без всяких признаков, что значительно затрудняет диагностику. Если патология не обнаружена вовремя, не начато необходимое лечение, роженице грозят серьезные осложнения в виде перитонита и сепсиса, что может привести к летальному исходу.
Особенно тяжело протекает послеродовый эндометрит после родоразрешения при помощи кесарева сечения, поскольку инфекция может быстро распространиться на близлежащие ткани и затронуть лимфатические узлы. У женщины резко повышается температура, она жалуется на сильные головные боли, боль в нижней части живота и общую слабость. Такая форма патологии может вызвать парез кишечника.
Диагностика
Поскольку женщина в послеродовом периоде находится в специализированном лечебном учреждении, врач при осмотре без труда может заметить симптомы заболевания. Обычно признаки патологии появляются не сразу после родов, а через 2 — 3 дня.
Важными для диагностики являются такие признаки, как повышение температуры выше 37,5 градусов и болезненность в области матки при пальпации.
Роженица жалуется на боли внизу живота, которые могут быть разной интенсивности и характера: обычно боль чувствуется, как давящая, но иногда отмечается только во время врачебного осмотра, это является дополнительным диагностическим критерием. Также важным признаком заболевания являются примеси гноя в лохиях.
Для точной диагностики патологии назначается ряд анализов и клинических исследований:
- Общий анализ крови, по результатам которого врач должен обратить внимание на признаки наличия воспалительного процесса: высокий уровень лейкоцитов, снижение числа эритроцитов, повышенная СОЭ, рост нейтрофилов и другие.
- Ультразвуковое исследование, которое позволяет определить пониженный тонус матки, степень ее сокращения, состояние полости, наличие остатков тканей плаценты.
- Гистероскопия, которая позволяет визуально оценить состояние эндометрия при помощи оптического зонда, а также провести биопсию для гистологического анализа.
Проблему для диагностики представляет легкая или скрытая форма послеродового эндометрита, так как он может проявиться только через две недели после родов, когда женщина уже находится дома. При смазанных симптомах роженица может не обратить на них внимания и обратиться к врачу слишком поздно, когда болезнь уже будет запущена.
Врач перед выпиской из роддома должен обязательно предупредить, что любое повышение температуры является поводом для немедленного обращения к гинекологу.
Лечение
Терапия послеродового эндометрита проводится в условиях стационара и предполагает комплексный подход. Если заболевание диагностировано во время нахождения женщины в роддоме, ее переводят в отделение патологии (второе акушерское). Если роженица обратилась к врачу уже после выписки, ее нужно немедленно госпитализировать.
При подтвержденном диагнозе в первую очередь назначаются антибиотики, обычно в виде внутримышечных инъекций.
Подбор препарата осуществляется с учетом того, что женщина кормит ребенка грудью, и антибактериальное средство не должно навредить малышу.
Обычно назначают цефалоспорины третьего поколения. При тяжелой форме патологии могут использоваться комбинации антибиотиков, например Клиндамицин и Гентамицин.
В комплексный курс терапии обязательно входят средства для сокращения матки, обычно используют Окситоцин с предварительным внутривенным введением Но-шпы, одновременно можно применять и спазмолитики, например Дротаверин. Такая комбинированная лекарственная терапия помогает улучшить процесс оттока лохий из матки, уменьшает площадь травмированной слизистой и способствует предотвращению всасывания в нее продуктов распада.
- Помимо медикаментозной терапии можно для повышения сократительной активности матки положить лед на низ живота.
- Для повышения иммунитета назначаются препараты Кипферон или Виферон, также показано инфузное введение иммуноглобулина.
- Если послеродовый эндометрит имеет вирусную этиологию, показан прием противовирусных лекарственных средств.
Если при обследовании полости матки в ней обнаружены остатки инфицированных плодных оболочек или некротизированной плаценты, показана вакуум-аспирация этих инородных тканей из полости матки. Эта процедура может быть проведена при помощи бережного кюретажа. Также показано промывание полости матки дезинфицирующими растворами.
Кюретаж полости матки
- Если лечение дало положительный эффект, завершающим этапом курса могут быть физиотерапевтические процедуры: электрофорез, динамические токи, дарсонвализация и другие.
- В особо тяжелых случаях и при отсутствии терапевтического эффекта после недельного курса интенсивного лечения может быть поставлен вопрос об удалении матки, поскольку столь затяжной воспалительный процесс может привести к летальному исходу.
- О том, что собой представляет резидуальный послеродовый эндометрит и его лечении, смотрите в этом видео:
Профилактика
Как и любое другое воспалительное заболевание во время беременности, послеродовый эндометрит можно предупредить при соблюдении некоторых основных принципов:
- правильное планирование беременности, которое подразумевает диагностику и лечение всех патологических процессов до момента зачатия;
- регулярное посещение гинеколога и своевременная постановка на учет в женской консультации;
- правильное и рациональное питание, контроль веса;
- активный образ жизни во время беременности, прогулки, гимнастика;
- рациональное ведение родов.
Обычно для исключения вероятности возникновения гнойно-воспалительных заболеваний в послеродовом периоде врач-гинеколог, наблюдающий беременных в женской консультации, выявляет тех, кто относится к группе риска, и назначает соответствующие профилактические мероприятия. Например, если женщине из такой группы показано кесарево сечение, ей необходимо во время и после родов ввести антибактериальные препараты.
Рекомендуем прочитать о лечении эндометрита. Вы узнаете о симптомах и классификации эндометрита, диагностике, лечении послеродового, острого, хронического и аутоиммунного эндометрита.
А здесь подробнее о применении физиотерапии для лечения эндометрита.
Прогноз послеродового эндометрита может быть благоприятным при своевременной диагностике и адекватной терапии. Также на эффективность лечения влияет степень тяжести патологии. Только легкая форма обычно позволяет полностью излечиться и сохранить репродуктивную функцию.
Послеродовый эндометрит
Послеродовый эндометрит представляет собой воспаление слизистой оболочки матки, возникающее после родов. В ряде случаев возможно распространение воспалительного процесса и на мышечный слой матки, что определяется уже как эндомиометрит.
Частота послеродового эндометрита среди всех родильниц составляет от 2,6% до 7%. Это послеродовое воспалительное заболевание чаще всего протекает в легкой форме и заканчивается выздоровлением.
Однако, приблизительно в 1/4 наблюдений отмечается тяжелое течение данного осложнения, сопровождающееся гнойно-резорбтивной лихорадкой и возможностью генерализации инфекции.
Послеродовый эндометрит является разновидностью раневой инфекции, так как внутренняя поверхность матки после отделения последа представляет собой обширную раневую поверхность. Эпителизация и регенерация эндометрия заканчивается только через 5-6 недель после родов .
Процесс восстановления эндометрия в послеродовом периоде представляет собой заживление раны, характеризующееся целым рядом гистологических особенностей. В развитии послеродовых воспалительных осложнений, в том числе и эндометрита важное значение имеют активность возбудителя инфекции, массивность заражения, состояние входных ворот инфекции и состояние самого организма пациентки.
Возбудители эндометрита
Ведущая роль в развитии послеродового эндометрита принадлежит ассоциациям условно-патогенных микроорганизмов. Среди факультативных анаэробов чаще всего возбудителями являются грамотрицательные бактерии семейства Enterobacteriaceae (кишечная палочка, клебсиеллы, протей).
В 25-60% случаев бактериальные посевы родильниц с эндометритом содержат Gardnerella vaginalis. Увеличилась доля грамположительных кокков, таких как стафилококк группы D (37-52%). Нередко причиной данного осложнения являются ассоциации микроорганизмов с микоплазмой, уреаплазмой, хламидиями.
Важным является то обстоятельство, что все микробы, обитающие в организме человека в норме, в той или иной степени являются условно-патогенным и в определенной ситуации могут быть причиной различных воспалительных заболеваний.
После родов в микрофлоре влагалища происходят существенные изменения, которые создают предпосылки для развития инфекционного процесса. Однако к 6-й неделе послеродового периода вагинальная микрофлора, как правило, восстанавливается до нормы.
Хронический эндометрит
В последние годы у женщин имеет место высокая частота хронического эндометрита . При этом в клетках эндометрия выявляются микроорганизмы, которые могут быть потенциальными возбудителями послеродовой инфекции.
При тщательном микробиологическом обследовании беременных и родильниц нередко обнаруживается носительство вирулентного стрептококка группы В, микоплазм, хламидий, вирусной инфекции.
В результате широкого и в ряде случаев необоснованного применения антибиотиков подавляется чувствительная к этим препаратам микрофлора, которая вытесняется антибиотикоустойчивыми штаммами микроорганизмов. При этом нарушаются естественные антагонистические взаимоотношения внутри микробных ассоциаций человеческого организма.
Факторы, способствующие возникновению эндометрита
Значительная роль в патогенезе ГВЗ у родильниц отводится состоянию иммунитета. Во время беременности, особенно ближе к ее концу, и в ранние сроки послеродового периода у женщин имеет место снижение иммунологической защиты организма, что является благоприятным фактором для развития воспалительных осложнений в послеродовом периоде.
Восстановление иммунологической защиты до нормального уровня происходит лишь к 5-6 дню послеродового периода при родоразрешении через естественные родовые пути, а после операции кесарева сечения — к 10-му дню.
У родильниц после кесарева сечения дополнительным фактором риска развития послеродовых воспалительных осложнений является операционная травма, что влечет за собой более существенное снижение иммунологической реактивности и ее более медленное восстановление, чем после родов через естественные родовые пути.
Выделяют несколько факторов, при наличии которых увеличивается вероятность возникновения послеродового эндометрита, к которым относят: недостаточный уровень дородового обследования; неудовлетворительные социальные условия жизни; недостаточное питание; вредные привычки; инфекционно воспалительные заболевания; заболевания почек воспалительного характера; нейроэндокринные заболевания ( сахарный диабет ); артериальная гипертензия ; нарушение жирового обмена; заболевания бронхолегочной системы воспалительного характера; аутоиммунные заболевания; наличие хронических очагов инфекции; анемия ; иммунодефицитные состояния; воспалительные заболевания женских половых органов; наличие заболеваний, передающихся половым; длительное использование внутриматочного контрацептива до наступления беременности; большое количество инструментальных вмешательств по поводу абортов и самопроизвольных выкидышей; перенесенное ранее кесарево сечение .
Особенности течения настоящей беременности также могут оказать отрицательное влияние на возможность возникновения послеродового эндометрита.
К этим особенностям относятся: анемия; гестоз ; обострение хронических инфекционных заболеваний во время беременности; острые инфекционные заболевания, перенесенные во время беременности; рецидивирующие кольпиты и цервициты; многоводие ; угроза прерывания беременности; хирургическая коррекция истмико-цервикальной недостаточности (швы на шейке матки); низкое расположение или предлежание плаценты , фетоплацентарная недостаточность ; стероидная терапия (дексаметазон, метипред) в течение настоящей беременности; инвазивные методы диагностики во время беременности ( амниоцентез , биопсия хориона , кордоцентез , внутриматочный мониторинг в родах).
Особенности течения родов также могут повлиять на возможность возникновения послеродового эндометрита. Риск развития осложнения повышается в 3 раза при длительности родового процесса и безводного промежутка более 12 часов.
К другим факторам риска во время родов относят: патологическую кровопотерю; хориоамнионит в родах; контрольное обследование послеродовой матки; ручное отделение плаценты и выделение последа. Кесарево сечение, само по себе, является серьезным фактором риска развития послеродового эндометрита.
Важное значение с точки зрения возможности возникновения эндометрита придается особенностям течения послеродового периода.
В этом случае факторами повышенного риска являются: несоблюдение правил личной гигиены; неадекватное ведение послеродового периода; неадекватное восполнение кровопотери; длительный постельный режим; анемия; обострение очагов хронической инфекции в организме родильницы; замедленная инволюция матки, лохиометра; рождение ребенка с клиническими проявлениями внутриутробной инфекции (везикулез, пневмония, сепсис); раневая инфекция (наличие инфильтратов, гематом, нагноений ран на промежности и передней брюшной стенке); преходящий парез кишечника после операции кесарева сечения.
Все перечисленные факторы в той или иной мере могут способствовать развитию осложнений, но каждый из них в отдельности не оказывает решающего влияния на их возникновение. При сочетании нескольких факторов риск развития послеродового эндометрита, соответственно, увеличивается.
Сиптомы послеродового эндометрита
Классическая легкая форма послеродового эндометрита начинается относительно поздно, на 5-12 сутки послеродового периода. Температура тела повышается до 38° — 39° С. Иногда имеет место озноб при первом повышении температуры. Пульс учащается до 80-100 уд/мин. В крови увеличивается количество лейкоцитов и увеличение СОЭ.
Общее самочувствие у родильниц существенно не страдает. У пациенток отмечается болезненность матки, которая сохраняется в течение 3-7 суток. Размеры матки несколько увеличены, а выделения из матки длительное время остаются кровянистыми. Тяжелый послеродовый эндометрит начинается, как правило, более рано, на 2-4 сутки после родов.
При этом почти в 1/4 наблюдений это осложнение развивается на фоне хориоамнионита, после осложненных родов или оперативного вмешательства. При динамическом наблюдении у пациенток с тяжелой формой улучшения за сутки не происходит, и в ряде наблюдений даже имеет место ухудшение течения осложнения.
Пациентку беспокоят головные боли , слабость, боли внизу живота . Отмечается нарушение сна, аппетита, частота сердцебиений увеличивается до тахикардия до 90-120 уд/мин. Температура тела нередко повышается до 39° С и выше, сопровождается ознобами. Происходит увеличение количества лейкоцитов и СОЭ в крови.
При осмотре выявляется болезненность и увеличенные размеры матки. Выделения из матки с 3-4 суток становятся бурыми и в дальнейшем приобретают гнойный характер.
После начала лечения температура тела, как правило, нормализуется в течение 2-4 суток. Исчезновение болезненности и нормализация характера выделений из матки происходит к 5-7 суткам лечения. Картина крови улучшается к 6-9 суткам.
Однако чаще всего на практике клиническая картина заболевания не отражает степени тяжести состояния больной. Послеродовый эндометрит при этом имеет стертый характер, и его выявление представляет определенные трудности.
Стертая форма послеродового эндометрита может иметь место как после самопроизвольных, так и после оперативных родов. Заболевание часто начинается на 3-4 сутки. У отдельных больных оно может начать проявляться как на 1-е сутки, так и на 5-7 сутки после родов.
У большинства больных температура тела вначале не превышает 38° С, а озноб наблюдается редко. У большинства больных выделения из матки в начале бурые, переходят в сукровичные и в ряде наблюдений в гнойные со специфическим ихорозным запахом.
Болезненность матки сохраняется в течение 3-8 суток, а иногда продолжается до 14-16 дня заболевания. На фоне проводимого лечения температура нормализуется в течение 5-10 суток. Однако у некоторых больных субфебрильная температура может сохраняться до 12-16 суток. Инволюция матки замедлена.
Нормализация картины крови чаще всего наступает на 6-15 сутки болезни. Нередко после нормализации температуры и улучшения картины крови заболевание рецидивирует с теми же клиническими проявлениями, что и в начале, и продолжается от 2 до 8 дней. Стертая форма послеродового эндометрита может также приводить и к генерализации инфекции на фоне недооценки тяжести больной и неадекватного лечения.
Эндометрит после кесарева сечения
Определенного внимания заслуживает эндометрит после кесарева сечения, возникновение которого во многом зависит от экстренности выполнения операции. После планового кесарева сечения доля эндомиометрита составляет 5-6% , а после экстренного абдоминального родоразрешения от 22 до 85%.
Эндометрит после кесарева сечения чаще всего протекает в тяжелой форме в связи с тем, что происходит первичное инфицирование области восстановленного разреза на матке и быстрое распространение воспалительного процесса за пределы слизистой оболочки с последующим развитием миометрита, лимфаденита и метротромбофлебита.
В условиях воспаления нарушаются процессы заживления в рассеченной стенке матки. Кроме того, снижена и сократительная активность матки, что затрудняет отток выделений из матки. Заболевание нередко начинается на 1-2 сутки после операции, а в ряде случаев на 4-5 сутки. Температура тела повышается до 38°-39° С и более, сопровождается ознобом и учащенным сердцебиением.
Учащение пульса, как правило, соответствует подъему температуры. Отмечаются изменения со стороны крови, указывающие на наличие выраженного инфекционного процесса. Повышение температуры тела у большинства больных сопровождается головными болями, слабостью, нарушением сна, аппетита, болями внизу живота.
Выделения из матки к 4-6 суткам становятся мутными, обильными, водянистыми, иногда имеют цвет мясных помоев или принимают гноевидный характер. Выделения из матки приобретают нормальный характер к 9-11 суткам. Картина крови нормализуется только к 10-24 суткам после операции.
Послеоперационный эндометрит может осложняться парезом кишечника, особенно у больных перенесших во время операции большую кровопотерю, которая не была адекватно восполнена.
При выраженном парезе кишечника нарушается его барьерная функция, что приводит к проникновению микробной флоры в брюшную полость и способствует развитию такого тяжелого и опасного осложнения как перитонит.
В ряде наблюдений отмечается отек послеооперационного шва на матке, что способствует задержке кровяных сгустков, остатков оболочек и плацентарной ткани в полости и создает условия для развития инфекции.
Учитывая возможность развития стертых форм послеродового эндометрита следует проводить комплексную диагностику этого заболевания на основании оценки клинических данных, а также результатов лабораторных и инструментальных исследований, включая ультразвуковое исследование и гистероскопию .
Лечение послеродового эндометрита
Лечение послеродового эндометрита также должно носить комплексный характер и направлено на локализацию воспалительного процесса, борьбу с инфекцией, активизацию защитных сил организма, дезинтоксикацию и коррекцию гомеостаза.
Перед началом лечения берут на посев материал из полости матки и влагалища для определения характера возбудителей осложнения и чувствительности их к антибиотикам.
Неотъемлемыми компонентами комплексного лечения послеродового эндометрита являются антибактериальная, инфузионная и дезинтоксикационная терапия, использование сокращающих матку средств, десенсибилизирующая и общеукрепляющая терапия.
Для отграничения воспаления и активации защитных сил организма назначают лечебно-охранительный режим и седативную терапию, что способствует нормализации состояния центральной нервной системы. Пациентка должна ограждаться от отрицательных эмоций и болевых ощущений. Важным является полноценное питание с повышенным содержанием белков и витаминов.
В ряде случаев в рамках лечения послеродового эндометрита требуется хирургическая обработка полости матки, которая включает в себя проведение гистероскопии, вакуум-аспирации содержимого матки, промывания ее полости охлажденными растворами антисептиков.
При задержке в матке частей плодного яйца и их дальнейшем инфицировании возникает опасность поступления в организм больной из очага инфекции токсинов и биологически активных веществ, способствующих нарастанию интоксикации и утяжелению течения заболевания.
В этом случае следует принять меры для их удаления путем выскабливания или вакуум-аспирации. Удаление частей последа целесообразно проводить у больных с ограниченным воспалительным процессом, пока инфекция находится в пределах матки.
При более широкой распространенности процесса и генерализации инфекции инструментальное воздействие противопоказано.
Удаление частей последа проводят под общим обезболиванием, под контролем гистероскопии, на фоне комплексного применения антибиотиков, инфузионной, дезинтоксикационной и десенсибилизирующей терапии. При отсутствии значительного количества содержимого в полости матки можно ограничиться только расширением под наркозом цервикальго канала для создания надежного оттока.
При тяжелых формах послеродового эндометрита возможно применение плазмафереза. Основным механизмом его лечебного действия считается удаление патологических ингредиентов плазмы, криоглобулинов, микробов и их токсинов.
Кроме того, отмечается выраженное положительное влияние на систему гемостаза, реологические свойства крови, состояние иммунной системы, что в значительной степени улучшает течение послеродового периода у женщин с ПЭМ и ускоряет репаративные процессы в матке.
Наряду с применением лекарственных препаратов в рамках лечения послеродового эндометрита могут быть использованы и физиотерапевтические методы лечения: терапия интерференционными токами по Немеку; импульсные токи низкой частоты; постоянное магнитное поле низкой.
Возможно также применение и иглорефлексотерапии. Применяют также наружное и внутриполостное облучение с помощью низкоинтенсивного лазера. Эффективность комплексного интенсивного лечения послеродового эндометрита следует оценивать не ранее чем через 7 суток после начала лечения.
При отсутствии эффективности проводимой терапии даже на фоне удовлетворительного самочувствия пациентки, но сохраняющихся клинико-лабораторных признаках воспаления, необходимо решать вопрос об удалении матки.