Нередко женщины слышат от гинеколога заключение, указывающее на то, что шейка матки плохая, но разобраться в причинах этого диагноза – сложно. О чем говорит появление пятен белого, желтого и коричневого цвета, выявленных при гинекологическом осмотре.
Что такое строма и эрозия, как проявляют себя опасные предраковые состояния. Какие методы диагностики и лечения используются в гинекологии, помогают восстановить структуру и консистенцию женского детородного органа.
Информативные ответы на эти вопросы представлены вниманию читателя.
Особенности строения матки здоровой женщины
Здоровый детородный орган молодой, нерожавшей женщины весит около 50 гр, после родов его размеры удваиваются. Длина органа составляет не более 8 см, а ширина – 5 см. Увеличение размеров органа в период беременности связано с изменениями строения мышечного слоя. Изнутри детородный орган имеет плотные стенки.
Орган находится в тазовой области, его часть проходит параллельно костям и перемещается вдоль располагающихся рядом структур. Такие перемещения обуславливают временные загибы: при опорожненном мочевом пузыре, дно матки направляется к брюшине, растяжение мочевого, напротив приводит к загибу матки в сторону кишечника.
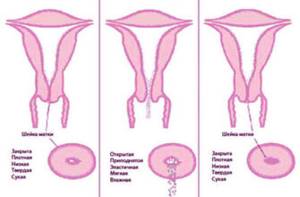
До овуляции шейка матки сухая и жесткая, она разрыхляется под действием гормонов, провоцирующих зачатие. Внутренний зев органа покрывается слизью, которая повышает шансы на проникновение сперматозоидов.
Если зачатие отсутствует, наступает менструальное кровотечение, которое обеспечивает выведение эндометрия и сгустков крови. После окончания менструации, матка принимает обычное положение, шейка поднимается, зев сужается, эндометрий восстанавливается.
К моменту овуляции способность женщины к зачатию восстанавливается.
Здоровая шейка матки при гинекологическом осмотре:
- Ткань имеет бледно-розовый цвет.
- Язвы и эрозии – отсутствуют.
- Чистая, допускается присутствие небольшого количества прозрачных выделений.
- Контуры ровные.
- Патологические новообразования – отсутствуют.
- Соответствие размерам.
Внимание! По описанным критериям оценивают здоровье женского детородного органа. Появление отклонений от приведенных норм – опасно для женщины. Чтобы предупредить последствия, нужно проходить осмотр у врача 1 раз в полгода.
Заключение о том, что шейка плохая, врач дает при выявлении каких-либо отклонений от норм. Причины патологий могут быть разными, потому с ними нужно разобраться.
Почему шейка матки плохая
Если у женщины шейка матки плохая, вероятность проблем при вынашивании плода и угроза прерывания беременности повышается в несколько раз. Если шейка – рыхлая, есть вероятность преждевременного ее размягчения в срок с 20 по 30 неделю беременности.
Основные причины, ухудшающие состояние шейки матки и повышающие риск развития болезней детородного органа женщины, включают:
- аборты, механические выскабливания и другие гинекологические операции, приводящие к повреждению стенок матки;
- ослабление мышц матки;
- тяжелые роды;
- серьезные нарушения гормонального фона;
- болезни эндокринной системы;
- нарушения иммунитета.
- Следующие симптомы свидетельствуют о необходимости обращения к гинекологу в экстренном порядке:
- ощущение боли и тяжести внизу живота;
- боли во влагалище;
- обильные выделения из половых путей с примесью крови;
- внеменструальные кровотечения.
Перечисленные симптомы характерны для многих гинекологических заболеваний, но все они устраняются при своевременной медикаментозной коррекции.
Внимание! Если шейка матки плохая, вероятен ее разрыв в родах. Для устранения последствий накладывают лигатуру. В норме, нить рассасывается самостоятельно, но если произойдет ее отторжение организмом, шовный материал будет гнить внутри шейки матки. Такое осложнение опасно и может стать причиной инфицирования, женщине нужна экстренная помощь гинеколога.
Наиболее распространенным поражением шейки матки является эрозия или псевдоэрозия. Она возникает у женщин, независимо от возраста, бывает обнаружена у девочек в возрасте старше 15 лет, после наступления менструации. Риск возникновения повышается после родов и в период климакса.
Эрозия – предраковое состояние
Спровоцировать развитие эрозии шейки матки могут разные неблагоприятные факторы, провоцирующие нарушение целостности выстилающего слоя. При эрозии, на поверхности эпителия возникают участки воспаления, образуются язвы, некоторые ткани отмирают.
Внимание! Недооценивать, как и переоценивать опасность эрозии не стоит. При своевременном хирургическом и медикаментозном воздействии можно купировать процесс воспаления. Разрушенные ткани восстанавливаются и покрываются новым слоем эпителия.
Эпителизация истинной эрозии происходит быстро. Если пораженная область покрывается не цилиндрическим, а плоским эпителием, диагностируют псевдоэрозию. Область перехода смещается в другом направлении, покрывается пятнами и разводами. На поверхности шейки матки образуются белые, красные или темные пятна, которые при прикосновении могут кровить.
Клетки выстилающего слоя изменяют свое строение, происходит их перерождение. Агрессивные инфекции могут проникать вглубь, провоцируя изменение ДНК. Основным фактором, провоцирующим предраковое состояние у женщины, является вирус папилломы человека – его выявляют у 95% с диагнозом рак шейки матки.
Основным методом, позволяющим выявить изменения на шейке матки у женщин, является гинекологический осмотр. В ходе обследования врач оценивает состояние визуально и пальпирует орган. При диагнозе эрозия, на поверхности возникают разные образования – пятна, окрас которых зависит от течения процесса.
Белые пятна на шейке матки: причины образования
Если шейка здорова, она имеет нормальный цвет, однородна. Разные нарушения указывают на развитие опасного процесса. При воспалении и инфекционных процессах прослеживается отечность, шейка имеет насыщенный цвет. В отдельных случаях, на поверхности образуются пятна белого цвета. Их образование указывает на развитие разных гинекологических болезней.
Перечень основных болезней, имеющих белые точки на шейке матки в качестве основного симптома, включает:
- лейкоплакия;
- цервицит;
- киста шейки матки;
- папилломатоз;
- дисплазия.
Лейкоплакия или строма – не является самостоятельной патологией, а часто выступает в качестве симптома, свидетельствующего об ороговении эпителиального слоя, выстилающего полость матки. Основная опасность такого нарушения заключается в повышении риска развития плоскоклеточного рака у женщины.
На начальной стадии, белые пятнышки не проявляют себя и могут быть выявлены только при гинекологическом осмотре. Если лечение отсутствует, болезнь принимает бородавчатую форму. Причины развития лейкоплакии состоят в нарушениях женского гормонального фона, часто связаны с избытком и недостатком эстрогенов в организме.
Для устранения поражения используются хирургические методики. Медикаментозная терапия не помогает устранить белые пятна на шейке матки.
Цервицит – проявляется на фоне заболеваний, передающихся половым путем. Часто приводит к образованию эрозии, которая появляется в качестве белого пятна.
Для болезни характерна тупая боль в нижней части живота, появление гнойных выделений, боль во время мочеиспускания. При вирусном цервиците, лечение заключается в использовании противовирусных средств.
Лечение одновременно должны проходить оба партнера.
Киста – новообразование доброкачественного характера, состоящее из железистых клеток, заполненных жидкостью, вначале имеет маленький размер. При гинекологическом осмотре эти образования напоминают выпуклые пятна белого цвета различные в диаметре. Если образование достигает 2 см в диаметре, у женщины появляются кровянистые выделения из половых путей, не связанные с менструацией.
Папилломатоз – причина болезни это ВПЧ, который передается от человека к человеку. После попадания в организм, он может долго пребывать в спящем состоянии и активировать свои функции в момент снижения иммунитета.
На фоне болезни, матка покрывается новообразованиями, имеющими белый оттенок. Новообразования опасны из-за присутствующего риска их перерождения в рак.
Лечение не обеспечивает полное избавление от вируса, папилломы и кондиломы удаляются хирургическим путем.
Дисплазия – происходят изменения атипичного характера. Рассматривается как предраковое состояние, которое поддается лечению на ранних стадиях при создании определенных условий. Плоские белые пятна обильно покрывают шейку матки.
На ранних стадиях протекает бессимптомно, позже появляется дискомфорт во время половых контактов, зуд во время мочеиспускания. Методы лечения подбираются индивидуально, зависимо от стадии процесса.
Важным моментом терапии является иммунокоррекция.
Перечисленные поражения провоцируют появление белых пятен на шейке матки. Многие из них успешно лечатся на ранних стадиях и быстро перерождаются вы онкологию, если процесс запущен. Опасность состоит в том, что первые симптомы таких нарушений заметить самостоятельно – невозможно, только гинеколог, в ходе первичного осмотра может выявить болезнь и назначить ее лечение.
Темные пятна на шейке матки
При появлении темных, черных пятен на шейке матки, прогноз менее благоприятный. Такое изменение указывает на переход болезни на позднюю стадию, повышается риск перерождения процесса в злокачественный.
Причины заключаются в опасных поражениях:
- Лейкоплакия – процесс связан с перерождением клеток многослойного эпителия. При микроскопическом исследовании, поражение проявляется в виде белых пятен, расположенных на шейке матки. Зависимо от интенсивности процесса, лейкоплакия может быть сплющивающейся и спаянной с тканями. Пятна имеют неочерченные границы. После обработки раствором Люголя прослеживается йоднегативная реакция, вокруг очагов возникают негативные участки, показывающие границы поражения. Основой для прогресса является дисплазия.
- Эритроплакия – характерно истончение эпителиального слоя и ороговение. Клинически, болезнь проявляется в виде красных пятен с бурым оттенком. При прикосновении они кровоточат. В подлежащих тканях есть сосудистая сеть, вокруг сосудов присутствуют лимфоидные инфильтраты. В йоднегативных участках прослеживается атипия разной степени. В процесс вовлекается влагалищная часть.
- Папиллома – представляет собой разрастание многослойного эпителия, возникают очаги ороговения. Папиллома имеет розовый или белый цвет, поверхность неровная, выявляется при гинекологическом осмотре женщины в зеркалах. При нанесении уксусной кислоты происходит спазм сосудов папилломы, наблюдается побледнение, образование полностью или частично ороговевает. При нанесении йодного раствора окрашивание не происходит.
Внимание! При лейкоплакии и эритроплакии, пятна на поверхности шейки матки могут иметь белый, желтый, коричневый, бурый цвет. Это зависит от момента обнаружения поражения. На ранней стадии возникают белые пятна, которые по мере прогресса болезни изменяют окрас.
- Среди основных причин образования бугорка на шейке матки выделяют:
- Наботовы кисты. Возникают из-за закупорки желез, находящихся на шейке матки. По природе бывают: травматическими, опухолевыми, инфекционными, врожденными. Перекрытие протока приводит к скоплению слизи.
- Доброкачественное новообразование. По своей природе неопасно, но может перерасти в злокачественное. Часто выявляют на УЗИ. Потому специалисты рекомендуют его удалять.
- Злокачественная опухоль. Бугорок или мозоль, обнаруженный на шейке матки может свидетельствовать о развитии онкологического процесса. Лечение – оперативное, в сочетании с химиотерапией.
Все перечисленные нарушения могут быть поводом для заключения о том, что шейка матки плохая или некрасивая. Если врач, настаивает на лечении отклонения, отказываться от него не нужно.
Основная проблема многих гинекологических болезней в том, что они протекают бессимптомно и имеют высокий риск перехода в злокачественные новообразования.
Недооценивать опасность болезней половой системы – нельзя, только их своевременное лечение обеспечивает сохранение детородной функции женщины.
Что означают белые пятна на шейке матки
В здоровом состоянии шейка матки имеет классический цвет нормальной слизистой оболочки – светло-розовый, однородный. Любые отклонения от нормы чаще всего свидетельствуют о каком-то патологическом процессе.
Так, при воспалительных процессах или инфекциях слизистая гиперемирована – имеет насыщенный красный оттенок.
А что означают белые пятна, появившееся на шейке матки? Однозначно определить причину этого явления достаточно сложно: симптом может указывать на несколько разноплановых гинекологических патологий.
Лейкоплакия
Зачастую белесые пятна на шейке матки – свидетельство лейкоплакии. Это не самостоятельное заболевание, а скорее симптом, указывающий на ороговение эпителиального слоя. Несмотря на то что нарушение может не причинять очевидного дискомфорта, возникает оно на фоне других патологических процессов в области гениталий.
https://www.youtube.com/watch?v=r4BDnjJcJ_E
Главная опасность лейкоплакии – развитие плоскоклеточного рака.
Существует три формы лейкоплакии:
- плоская;
- бородавчатая;
- эрозийная.
На начальной стадии появляются небольшие плоские светло-серые пятна. Они не причиняют дискомфорта, заметить их можно только во время гинекологического осмотра. При отсутствии должного лечения, нарушение может прогрессировать, переходя в бородавчатую форму. В этом случае шейка матки становится неровной, бугристой, белые пятна возвышаются над цельным здоровым эпителием.
Возможные причины
Точно определить причины лейкоплакии практически невозможно.
Покровный эпителий шейки в норме ороговевать и иметь белый цвет не должен. В большинстве случаев возникает патология у женщин, которые страдают от нарушения гормонального фона, особенно касается это уровня эстрогена.
Плоская или простая лейкоплакия считается наиболее благоприятным в аспекте ракового перерождения видом ороговения. Такие белые пятна зачастую являются результатом неправильного заживления очага деструкции, когда шейка матки подвергалась физическому лечению по причине доброкачественных патологий.
Бородавчатая или веррукозная лейкоплакия является следствием активной папилломавирусной инфекции. Вирус папилломы человека с высоким риском канцерогенеза способен привести к озлокачествлению участка избыточного орговения эпителия шейки.
Также спровоцировать нарушение могут:
- вредные привычки;
- нарушения работы эндокринной или иммунной систем (гипотиреоз, гиперфункция коры надпочечников);
- инфекционные заболевания гинекологического тракта;
- дисфункция яичников (СПКЯ);
- травмы и повреждения слизистой.
Способы лечения
Способы терапии подбираются индивидуально исходя из возраста пациентки, степени выраженности и формы белых пятен, которыми поражена шейка матки, репродуктивных функций. Окончательное решение гинеколог принимает после детального обследования, которое включает:
- анализы методом ПЦР на ИППП, включая разновидности вируса папилломы человека;
- расширенную кольпоскопию;
- биопсию, если это необходимо;
- клеточный состав белых пятен на шейке матки – соскоб на цитограмму;
- бак.посев отделяемого половых путей или анализ Фемофлор.
В первую очередь устранить следует фактор, спровоцировавший появление пятен и изменение слизистого слоя.
Сами белые бляшки убираются только хирургическим путем. Используются следующие методы:
- лазерная коагуляция;
- радиоволны;
- конизация;
- криотерапия.
Цервицит
В некоторых случаях белые пятна появляются при определенных формах цервицита – воспалительного процесса, который охватывает влагалищный сегмент шейки матки. Для заболевания характерны следующие симптомы:
- тупая или тянущая боль внизу живота;
- патологические выделения, слизистой или слизисто-гнойной консистенции, которые имеют запах, отличный от нормального;
- боль во время мочеиспускания;
- дискомфорт при половом акте.
Белые пятна в случае инфекционного процесса считаются результатом неправильного заживления участка воспаления.
Провоцируют патологию инфекции, передающиеся половым путем. Они приводят к образованию эрозии, которая в некоторых ситуациях становится участком ороговения – белым пятном.
Чтобы избавиться от таких белых пятен на шейке матки, необходимы антибактериальные или противовирусные препараты – подбор лекарственных средств зависит от типа заболевания. Если причиной патологии является инфекция, терапию проходит не только сама женщина, но и ее половой партнер.
Киста на шейке матки
Киста – доброкачественное новообразование, которое формируется в цервикальном канале или в районе влагалищной части шейки матки. Состоит она из железистых клеток, которые переполняются жидкостью и визуально напоминают выпуклые белые пятна.
Такие пятна не являются лейкоплакией. Новообразование может быть одиночным или иметь множественный характер проявления. При достижении кистой размеров более полутора-двух сантиметров, что бывает крайне редко, патология отличается следующими признаками:
- кровянистыми, сукровичными, коричневыми выделениями;
- болями в районе нижней части живота;
- болью и дискомфортом при сексуальных контактах.
Диагностировать кисту можно во время осмотра с помощью гинекологического зеркала или на УЗИ.
Дифференциальную диагностику с истинными белыми пятнами проводят при расширенной кольпоскопии: места лейкоплакии не окрашиваются йодом, в то время как эпителий над кистами не изменён и принимает коричневый цвет.
Во время обследования обязательно оценивается состояние гормонального фона и исследуются мазки на урогенитальную инфекцию. Особой опасности патология не представляет и, как правило, требует только наблюдения.
Кисты крупных размеров и склонных к росту рекомендуется вскрыть.
Папилломатоз шейки матки
Папиллома – доброкачественная опухоль, являющаяся результатом нарушения структуры покровного эпителия ввиду изменения строения клеток. Причина заболевания – это вирус папилломы человека, который передается тремя способами:
- во время полового акта;
- при осуществлении медицинских манипуляций с нарушением правил сан.эпид.режима;
- от матери к ребенку во время родов.
После инфицирования вирус может «дремать» на протяжении длительного времени, и только при подавлении иммунных защитных сил организма шейка матки покрывается папилломами, имеющими белый цвет.
Верхушка каждой кондиломы имеет участок избыточного ороговения, который и придаёт белесый оттенок, за счёт чего папилломатоз шейки матки выглядит как белое пятно. Лейкоплакией такой участок поражения шейки не считается.
Папилломы инициированы ВПЧ с низким риском канцерогенеза в отличие от лейкоплакии
На шейке папилломы могут быть плоскими или остроконечными. Плоские папилломы считаются наименее благоприятными в онкологическом аспекте. Значительную роль в перерождении таких очагов в рак играет не только состояние иммунитета, но и влагалищный биоценоз.
По мере развития патологии образования могут группироваться, образовывая один крупный нарост, имеющий вид белого пятна.
Симптомы
При остроконечных или плоских кондиломах возникают определенные симптомы:
- неприятный запах отделяемого влагалища;
- боль во время полового контакта;
- ощущение зуда и жжения во влагалище;
- кровянистые выделения после сексуального акта;
- незначительная боль внизу живота.
При возникновении любого из указанных симптомов необходимо посетить врача-гинеколога.
Если гинеколог обнаружит белые пятна на шейке матки, он проведёт детальное исследование с целью дифференциальной диагностики папилломатоза и лейкоплакии.
Необходимая терапия
Если диагностированные белые пятна на шейке матки являются папилломами, способы терапии подбираются индивидуально для каждой пациентки. Значение имеют определенные факторы:
- возраст больной;
- вид выявленного ВПЧ;
- результаты анализов цитологии;
- вид новообразований;
- иммунный статус.
При необходимости проводится физическое или химическое удаление образований. Чтобы приглушить активность самого вируса, используются противовирусные лекарственные средства. Для наилучшего результата проводится общеукрепляющая терапия с помощью витаминов.
Уничтожить вирус невозможно: он останется в организме навсегда.
Дисплазия
Дисплазия шейки матки – фоновая патология, для которой характерны изменения эпителия патологического атипичного характера.
Заболевание относится к предраковым процессам, но на начальных стадиях успешно поддается лечению.
Визуально дисплазия выглядит как участки избыточного роста тканей с частично гиперемированными областями и плоскими белыми пятнами, которыми частично покрыта шейка матки.
Болезнь не имеет ярко выраженных признаков, но беспокойство могут вызывать кровянистые выделения, дискомфорт при сексуальных контактах. Своевременная диагностика осложняется именно скрытой симптоматикой. Чаще всего обнаруживается дисплазия только во время профилактического осмотра.
Реже наблюдаются:
- симптомы островоспалительного процесса;
- зуд;
- жжение;
- слизистые или слизисто-гнойные выделения с неприятным запахом.
Возрастных ограничений патология не имеет. В зоне особого риска – женщины репродуктивного возраста. Развиться болезнь может даже во время беременности. Чтобы устранить возможность перехода белых пятен в онкологическое заболевание, необходимо пройти полный курс лечения.
Возможные причины
Дисплазия возникает при нарушении дифференцировки эпителиальных клеток. Эпителий шеечного отдела матки состоит из пяти слоев, родоначальником которых является ростковый базальный слой недифференцированных клеток.
ВПЧ с высоким риском канцерогенеза поражает именно этот слой. В результате весь покровный эпителий становится атипичным.
Участки белых пятен или лейкоплакии в области диспластического поражения шейки являются бородавчатым видом, который опасен повышенной вероятностью перерождения в рак.
Провокаторами подобного нарушения становятся:
- недостаточная активность клеточного и гуморального звена иммунитета;
- наличие вредных привычек;
- хронические болезни половой сферы;
- гормональные проблемы;
- ИППП;
- травматизация шейки матки;
- наследственность.
В редких случаях патология проходит самостоятельно без вмешательства врача.
Лечение
При выборе подходящей терапии учитывается степень заболевания, размеры белых пятен на шейке матки и общее состояние организма больной. Отдельное внимание уделяется индивидуальным рискам возникновения изменений, приводящих к переходу дисплазии в раковую опухоль.
На начальных стадиях проводится лечение сопутствующих или фоновых болезней и восстанавливается нормальная микрофлора влагалища. Чтобы восстановить нормальное строение эпителиального слоя, применяются эубиотики, пробиотики и витамины.
Перед хирургическим лечением проводится иммунокоррекция и противовирусная терапия.
Учитывая объём поражения, деструкция проводится лазерным способом, жидким азотом, радиоволнами, но чаще выполняют конизацию.
Главная задача любого вида лечения – устранить место патологических изменений и удалить белые пятна с измененными клетками. Шейка матки должна вернуться к физиологической норме.
Если врач нашел «эрозию»: часть 2
- К сожалению, несмотря на мое негодование, большинство акушеров-гинекологов в повседневной практике продолжает использовать определение «эрозия шейки матки».
- Это не значит, что они плохо учились или чего-то не знают, но проблема в том, что такой диагноз порой вводит пациенток в заблуждение, а объяснять зачастую некогда.
- Так что же делать, если сакраментальные слова в ходе осмотра все-таки прозвучали?
— Не могли бы вы посмотреть, нет ли у меня эрозии? — Конечно. Нам понадобится мазок «на раковые клетки» и кольпоскопия.
— А что, просто посмотреть, как другие врачи смотрят, и просто сказать, есть эрозия или нет, вы не можете?
Не могу. Дело тут не в перфекционизме и не в том, что меня корежит от термина «эрозия». Дело в том, что любое «непонятное красное пятно» на шейке матки требует обязательного проведения цитологии и кольпоскопии.
Потому что я точно знаю: самая розовая и гладкая шейка может оказаться больной.
Цитологию необходимо брать у всех сексуально активных женщин, достигших 20-летнего возраста (при ранних половых дебютах — раньше), вне зависимости от того, привиделась доктору «эрозия» или нет.
Впрочем, если во время осмотра доктор безапеляционно заявляет: «У вас на шейке эрозия!», это не значит, что пора бежать без оглядки. Скорее всего, доктору просто лень или некогда углубляться. Не важно, что он говорит. Гораздо важнее, что он будет делать дальше.
Шаг 1. Врач возьмет «мазок на раковые клетки» — цитологическое исследование
Цитологическое исследование мазков с поверхности шейки и цервикального канала позволяет находить раковые и предраковые изменения на шейке матки задолго до того, как они станут видны невооруженным глазом. Греческий ученый, Георгиос Папаниколау (1883–1963) разработал революционную методику ранней диагностики патологии шейки матки, которую мы используем и по сей день. Еще в 1928 году он опубликовал первые результаты цитологического изучения мазков с шейки матки, которые были приняты весьма скептически. Однако ученый был упорен. В 1943 году он изложил свои наблюдения в монументальном труде «Диагноз рака матки при помощи мазков» (Diagnosis of Uterine Cancer by the Vaginal Smear) и стал родоначальником нового направления медицинской науки.
Недорогое и несложное цитологическое изучение мазков позволило проводить масштабные скрининговые исследования. По какому бы поводу ни пришла женщина к гинекологу, она всегда пришла за цитологическим мазком. Именно ради цитологического мазка «загоняются на кресло» женщины на профосмотрах.
По мнению ВОЗ, массовое проведение цитологического скрининга в масштабах национальных программ среди женщин в возрасте 25–64 лет с интервалом в 5 лет позволяет снизить смертность от рака шейки матки на 84 %.
Шаг 2. Врач выполнит кольпоскопию
«Тот, кто привык изучать шейку матки при 10-кратном увеличении, никогда более не удовлетворится обычным осмотром» Ганс Гинзельман
В большинстве случаев у молодых женщин красное пятно на шейке окажется эктопией цилиндрического эпителия.
«Эктопия» переводится как «расположенный снаружи». Это то самое нормальное состояние, присущее юношескому типу развития шейки матки. Цилиндрический эпителий расположен на эктоцервиксе и может быть окружен нормальной зоной трансформации.
Эктопия — это не болезнь и даже не фактор риска развития болезни. Никакое лечение простой эктопии цилиндрического эпителия не требуется.
Исключением будет только очень большой размер эктопии с переходом на своды влагалища и сопутствующий хронический воспалительный процесс, не поддающийся правильному и упорному консервативному лечению.
К моему глубочайшему сожалению, бессмысленный диагноз «эрозия шейки матки» трансформировался в еще более нелепый — «эктопия шейки матки».
Шейка матки никуда не торчит и не «расположена снаружи», это — неудачная калька с cervical ectopia (к счастью, большинство думающих клиницистов уже перестраивается и произносит верное «цервикальная эктопия»).
И уж совсем невообразимо, когда заключение «эктопия шейки матки» выставляется вообще без кольпоскопического исследования, просто на глаз.
Кольпоскопическое заключение — важнейшая составляющая диагностики. Если кольпоскопист описывает нормальную картину, в большинстве случаев никакой активности не требуется. Аномальные кольпоскопические картины — прямое подозрение на предстадии рака. Здесь требуется внимание и уточняющие действия.
Шаг 3. Врач возьмет биопсию с подозрительных участков
«Самый точный диагноз ставит патологоанатом»
Биопсию шейки матки следует брать со всех подозрительных участков, найденных при кольпоскопии. Кусочек тканей можно отщипнуть с помощью биопсийных щипцов или отсечь петелькой радиоволнового аппарата. Материал отправляют на гистологическое исследование.
Кусочки ткани поступают в патологоанатомическую лабораторию, где их обрабатывают, заливают парафином, нарезают на тончайшие полоски и фиксируют на предметных стеклах.
Врач-патологоанатом (да, именно тот, который вскрывает трупы) будет внимательно рассматривать стекла под микроскопом, думать, сравнивать, ругать плохо взятый материал, но все-таки даст подробное описание. Именно патологоанатом формулирует окончательное заключение о том, что же такое мы видели в кольпоскоп.
Биопсия шейки матки вполне могла бы стать золотым стандартом диагностики, если бы не пресловутый человеческий фактор. Во-первых, врач может промахнуться, даже если биопсия выполняется под контролем кольпоскопа. Во-вторых, материал может быть взят недостаточно глубоко или с поврежденными краями. В этом случае рассчитывать на точное заключение не приходится, патологоанатом — не волшебник.
Цитология в порядке, заключение кольпоскопии — «эктопия цилиндрического эпителия», биопсия хорошая — можем прижигать!
Увы, подобные истории нередки. Конечно, хочется задать вопрос, откуда брали биопсию, если кольпоскопист не видел подозрительных участков.
И что конкретно собрались лечить «прижиганием», если цитология, кольпоскопия и биопсия не нашли патологических изменений.
Беспощадная борьба с цервикальными эктопиями под знаменем профилактики рака шейки матки идет в нашей стране более сорока лет. Выросло уже несколько поколений врачей-«прижигателей», уверенных в том, что они делают благое дело.
Медленно и со скрипом приходит осознание — долгие годы мы безжалостно лечили совершенно здоровых женщин. Это было бы не так ужасно, если бы мы при этом не умудрялись пропускать тех, кому действительно требовалась помощь. До сих пор существует заблуждение, что мазки на онкоцитологию следует брать только у тех, у кого есть «эрозия».
К сожалению, безобидно выглядящие розовенькие шейки бывают очень коварными. Не так давно, я делала кольпоскопию 26-летней девушке и пришла к заключению H-SIL (выраженное кольпоскопическое поражение, вероятнее всего это CIN II-III — дисплазия тяжелая или средней тяжести).
— Почему мне об этом раньше никто не говорил? Почему этого никто раньше не видел?
— Вероятно, потому, что вам никто не делал кольпоскопию. Абсолютно любой акушер-гинеколог может это повторить и при последовательной обработке растворами уксусной кислоты и йода увидеть грубый белесый эпителий, мозаику и непрокрашенные йодом участки.
Шаг 4. Врач увидит нестыковки
Бывает так, что результаты обследования не складываются в единую картину. Цитология хорошая, кольпоскопия невнятно-подозрительная, биопсия неинформативная.
Тогда для принятия решения потребуется еще один «кирпичик» — результаты ВПЧ-тестирования. Если тест выявит высокоонкогенные ВПЧ (особенно агрессивны ВПЧ-16 и ВПЧ-18), специалист выберет более агрессивную тактику ведения.
Если ВПЧ не найден, более верным будет просто продолжать наблюдение.
Шаг 5. Врач поставит диагноз
Используя полный арсенал диагностических возможностей, врач, уверенно разбирающийся в патологии шейки матки, легко перейдет от невнятной «эрозии» к абсолютно конкретному заключению.
«Эрозия» может оказаться рубцовой деформацией после родов, эктропионом (послеродовым выворотом), эндометриозом, полипом, кондиломой, лейкоплакией. Для каждого случая существует конкретный алгоритм действий.
Как только врач выяснит, с какой «эрозией» он столкнулся на этот раз, он получит ясный и однозначный ответ на вопрос «Что же делать?».
Оксана Богдашевская
Фото 1- thinkstockphotos.com, 2 — teslasociety.com, 3 — 4 — предоставлены автором, 5 — shroudstory.com
Заболевания шейки матки: от эрозии до рака
Шейка матки — это нижний отдел матки, соединяющийся с влагалищем. В шейке матки различают влагалищную и надвлагалищную часть. Внутри шейки матки проходит цервикальный канал, который обычно закупорен слизью.
В середине менструального цикла слизь становится более жидкой, и в матку могут проникнуть сперматозоиды. Во время родов шейка матки способна растягиваться до 10 см в диаметре.
Отверстие, ведущее из влагалища в канал шейки матки называют зевом шейки матки.
Болезни и лечение шейки матки
Эрозия шейки матки
При гинекологическом обследовании осмотру доступна только влагалищная часть шейки матки. В норме ее поверхность, как и поверхность влагалища, выстлана многослойным плоским эпителием, тогда как в цервикальном канале эпителий цилиндрический.
Между разными видами эпителия находится так называемая переходная зона. Если цилиндрический эпителий заходит за эту границу и смещается на влагалищную часть шейки матки, то говорят об эрозии или эктопии шейки матки.
Раньше это состояние называлось также псевдоэрозией.
Эрозия шейки матки бывает врожденной и приобретенной. Ее появлению способствуют воспалительные заболевания, гормональные нарушения и механические факторы. У женщин с нарушениями менструального цикла эрозия встречается в пять-шесть раз чаще. Эрозия не вызывает никаких неприятных ощущений, кроме разве что белей и кровяных выделений при половых контактах.
При осмотре с помощью влагалищных зеркал место эрозии выглядит как красное пятно неправильной формы. Красный — цвет цилиндрического эпителия, многослойный плоский эпителий влагалища и внешней части шейки матки в норме серо-розовый.
Для уточнения диагноза применяют тест с уксусной кислотой, которая заставляет сосуды шейки сужаться, а эпителий — набухать, и кольпоскопию, которая позволяет более подробно рассмотреть изменения. Также всем женщинам при осмотре проводят ПАП-мазок (исследование с окрашиванием по Папаниколау).
Мазок позволяет выявить изменения клеток и патологические микроорганизмы на слизистой шейки матки.
Для лечения шейки матки с эрозией применяют такие методы, как криодеструкция, лазерная коагуляция, диатермоэлектроконизация, в отдельных случаях используют химическую коагуляцию.
Эктропион и лейкоплакия
Эктропион шейки матки — это выворот слизистой оболочки цервикального канала на влагалищную часть шейки матки. Возникает это состояние после родов, вследствие абортов, когда матка подвергается выскабливанию.
При осмотре также выглядит как красные участки на фоне нормального эпителия. Лечение шейки матки при эктропионе производится теми же методами, что и при эрозии.
Конкретный метод врач выбирает, исходя из возраста и репродуктивной функции пациентки.
Лейкоплакия шейки матки возникает при ороговении ее эпителия. Как и эктропион, лейкоплакия не доставляет женщине никаких неудобств.
Врачи различают простую лейкоплакию и лейкоплакию пролиферирующую (то есть растущую) с атипией клеток. Степень атипии клеток может варьировать. Такой вид лейкоплакии относят к предраковым состояниям.
Развивается она при травмах, а также под действием иммунных, инфекционных и эндокринных факторов.
Простое цитологическое исследование не позволяет отличить два вида лейкоплакии друг от друга. Поэтому проводят биопсию и гистологическое исследование полученного образца.
В качестве лечения при лейкоплакии предпочитают радиохирургические методы, то есть диатермоэлектроконизацию. Возможно также лечение шейки матки лазером и криодеструкция.
Их применяют у молодых женщин при простой лейкоплакии.
Эритроплакия шейки матки
При осмотре лейкоплакия выглядит как белые пятна на шейке матки, что отражено в названии заболевания (лейко — «белый»). В отличие от лейкоплакии, при эритроплакии шейки матки происходит истончение и атрофия плоского эпителия.
Пораженные участки выглядят как красные пятна (эритро — «красный»). Происхождение этого редкого состояния до сих пор в точности неясно.
Для лечения используют криодеструкцию или диатермоэлектроконизацию, с помощью этих методов разрушают больные участки шейки матки.
Воспаление шейки матки: цервицит
Цервицит — это воспаление влагалищной части шейки матки, сопровождающееся слизистыми или гнойными выделениями, болями внизу живота, иногда болями при мочеиспускании и при половом акте.
Нелеченый цервицит может приводить к эктопии, гипертрофии (увеличению) шейки матки, распространению инфекции на вышележащие половые органы.
Цервицит могут вызывать условно-патогенные возбудители, такие как стрепто- и стафилококк, грибы, кишечная палочка, или специфические микроорганизмы, в том числе микоплазмы, гонококки, хламидии.
Спровоцировать цервицит могут травмы при родах, аборты, выскабливание, установка и удаление спирали, другие заболевания шейки матки, иммунодефициты. Выраженность симптомов цервицита зависит от вида возбудителя.
Для диагностики, кроме обычных методов (осмотр в зеркалах, кольпоскопия, мазок) применяют полимеразную цепную реакцию. Она помогает точно определить возбудителя. Для лечения применяют антибиотики в зависимости от чувствительности и вида возбудителя.
Используют также эстрогены, они ускоряют восстановление нормального эпителия шейки матки и естественной микрофлоры.
Полипы в матке и в шейке матки
Полипы — это выросты на слизистой шейки матки, состоящие из соединительной ткани, покрытой цилиндрическим или измененным плоским эпителием. Полипы выглядят как розовые каплевидные или листовидные образования, выступающие из зева шейки матки. Источником полипов может быть как шейка матки, так и матка.
Важно отличить полипы шейки матки, от полипов в матке, поэтому удаление полипов выполняют под контролем специального метода — гистероцервикоскопии. Современное УЗИ позволяет обнаружить маленькие полипы в матке, которые не выходят за пределы шейки.
Как полипы шейки матки, так и полипы в матке удаляются под тщательным контролем эндоскопических методов.
Папиллома шейки матки
В настоящее время папилломовирусную инфекцию считают основной причиной предрака и рака шейки матки.
Вирус папилломы человека выявляется в 90% случаев, тогда как роль микроорганизмов, спермы и прочих канцерогенов не столь значительна.
Из 60 известных вирусов папилломы человека 20 могут поражать половые пути, многочисленные подтипы вируса обладают онкогенными свойствами. В области поражения тканей могут развиваться дисплазия и собственно рак шейки матки.
Рак шейки матки
Дисплазия шейки матки
Рак шейки матки — очень распространенное заболевание, по частоте он уступает только раку молочной железы. К факторам его развития относят раннее начало половой жизни, инфекции половых органов, курение, иммунодефициты, несоблюдение гигиены, а также заражение вирусом папилломы.
Считают, что в развитии рака шейки матки играют роль нарушение защиты и повышенная восприимчивость эпителия. Выделяют так называемую цервикальную интраэпителиальную неоплазию (CIN) различной степени тяжести.
Границей между тяжелой дисплазией и раком шейки матки служит поражение наружного слоя многослойного эпителия. До развития рака из дисплазии шейки матки проходит 10-15 лет.
Если женщина регулярно посещает гинеколога, то этого времени более чем достаточно для раннего выявления и уничтожения рака шейки матки.
Дисплазия может оставаться незамеченной при обычном осмотре, но ее видно при кольпоскопии, а тест с уксусной кислотой вызывает побеление пораженных участков. Применяется также проба Шиллера с йодом. Участки дисплазии не впитывают йод, поэтому такой результат пробы называют йоднегативным. Окончательный диагноз устанавливается после биопсии и гистологического исследования.
Легкая дисплазия обычно не требует лечения и в 50-60% происходит ее обратное развитие. Тем не менее, таким женщинам нужно постоянно наблюдаться у гинеколога. Если дисплазия не проходит, выполняют конизацию шейки матки (ножевую, лазерную, электрическую).
При раке in situ (на начальных стадиях развития опухоли) в переходной зоне у женщин в постменопаузе проводят удаление матки и шейки матки.
Симптомы рака шейки матки
В отличии от дисплазии, рак шейки матки имеет вполне четкую симптоматику. Она включает кровянистые выделения из половых путей вне менструации. Они могут быть незначительными, а могут доходить до кровотечения.
Отмечаются боли в нижней части живота, на поздней стадии возможны отеки ног и наружных половых органов, нарушение работы кишечника и мочевого пузыря (рак может прорастать в прилежащие органы).
Также характерны общие симптомы: слабость, недомогание, потеря веса, головокружение, подъем температуры без явных причин.
Для диагностики используют общий гинекологический осмотр, окрашивание раствором йода, кольпоскопию, ПАП-мазок и биопсию. Распространенность процесса и поражение соседних органов можно оценить с помощью УЗИ или компьютерной томографии. Кроме того, проводят различные исследования, направленные на поиск отдаленных от исходного очага метастазов.
При лечении рака шейки матки в ранней стадии возможны органосохраняющие операции, то есть удаление только опухоли с захватом здоровых тканей. Возможно удаление лазером, жидким азотом (криодеструкция) или ультразвуком.
На более поздних стадиях удаляется и шейка, и сама матка. При этом у женщин детородного возраста оставляют яичники, а в постменопаузе удаляют и матку, и придатки, а часто и близлежащие лимфоузлы.
Операцию обычно дополняют лучевой и химиотерапией.
Предупреждение рака шейки матки
Профилактике рака шейки матки служат, в первую очередь, регулярные визиты к гинекологу, чтобы не пропустить начало процесса, особенно если случаи рака шейки матки отмечались в семье женщины. Важна гигиена половой жизни, своевременное лечение инфекционных заболеваний.
В последние годы разработаны вакцины против вируса папилломы человека. Их вводят девушкам, у которых уже началось половое созревание, но еще не было сексуальных контактов (в среднем это возраст от десяти до 25 лет).
Кроме того, как и в случае многих других заболеваний, никто не отменял укрепления защитных сил организма, правильного питания, ведения здорового образа жизни, борьбы с вредными привычками.
Лейкоплакия
Лейкоплакия шейки матки (с греч. «белое пятно») – ороговение некоторых участков многослойного плоского эпителия разной выраженности и образование инфильтров вокруг сосудов. Проще говоря, это белые пятна на поверхности шейки матки.
Виды
Основные виды:
- Простая лейкоплакия шейки матки – фоновое изменение. Относится к доброкачественным и часто не требует радикальных мер лечения.
- Полиреферентная с атипией клеток – относится к предраку шейки матки. Она классифицируется в зависимости от степени атипии (атипия – изменение клеток и их функций).
На фото лейкоплакия шейки матки с атипией.
Симптомы
Как таковые симптомы лейкоплакии шейки матки отсутствуют. Часто заболевание обнаруживается совершенно случайно при гинекологическом осмотре. Очень редко могут наблюдаться контактные небольшие кровотечения после полового акта и обильные бели.
Причины
Причины лейкоплакии шейки матки могут быть следующими:
- Травмы
- Иммунные нарушения
- Эндокринные нарушения
- Инфекционные факторы (хламидии, вирусы и проч.)
- Дисфункция яичников
- Перенесенные заболевания: герпес, эрозия шейки матки, ВПЧ (вирус папилломы человека) и др.
Причин может быть огромное множество и зачастую с точностью не удается определить, какая из них повлияла в большей степени на развитие данного заболевания.
Первый этап диагностики – гинекологический осмотр. Доктор с помощью зеркал может увидеть белый участок. Однако не всегда этот участок виден невооруженным взглядом, поэтому применяются следующие методы:
Стоит заметить, что цитологическое исследование в этом случае не эффективно, т.к. клетки, которые берутся в этом случае с поверхности эпителия не отражают с точностью тех процессов, которые происходят в базальных слоях. Таким образом, не удастся квалифицировать простую лейкоплакию и лейкоплакию с атипией.
- проба Шиллера. Её проводят с раствором Люголя, равномерно окрашивая полость матки. Нездоровый участок не окрашивается и становится виден невооруженным взглядом.
Последствия
Последствия лейкоплакии могут быть очень серьезными, если она с атипией. По сути, если её во время не обнаружить и не вылечить – это может привести к развитию рака. Именно поэтому женщинам необходим ежемесячный контроль у гинеколога.
Лейкоплакия шейки матки при беременности
Лейкоплакия шейки матки и беременность – очень актуальная тема, потому как данное заболевание протекает скрыто и именно в период беременности может проявлять себя.
Но не стоит паниковать, оно никак не влияет на рост и развитие плода. Оно более опасно для будущей матери, т.к. может перерасти в более тяжелую форму.
Именно поэтому перед планированием беременности пройдите тщательный осмотр для исключения подобных ситуаций.
Многие женщины предпочитают слушать советы своих подруг и читать разные форумы. Помните, что если у Вас обнаружена лейкоплакия шейки матки – форум Вам не поможет и не даст правильных ответов, необходимо следовать советам гинеколога и выполнять то лечение, которое он назначит.
Также вам может быть интересна статья «Лечение лейкоплакии шейки матки»