Антибиотики — группа препаратов, которые назначаются для лечения инфекционных заболеваний. Они наносят сильный удар по организму и могут вызвать нетипичные симптомы. Одним из таких являются выделения. После приема антибиотиков у женщин могут появляться белые, желтые, красные, коричневые выделения с запахом или без.
Причины возникновения выделений после приема антибиотиков
Репродуктивная система женщины является сложным комплексом, зависимым от не менее сложной гормональной регуляции. Эндокринная система не только определяет готовность женского организма к зачатию и вынашиванию плода, но также формирует нормальную микрофлору в нижних отделах женского генитального тракта.
Под влиянием эстрогена в клетках вагинального эпителия накапливается гликоген, который служит питательным субстратом для лактобактерий, являющихся представителями нормальной микрофлоры влагалища.
Эти лактобактерии формируют сильнокислую среду, препятствующую колонизации влагалища другими, часто патогенными микроорганизмами. Использование антибиотиков сразу меняет соотношение вагинальной микрофлоры.
Однако, имеет значение фоновое состояние организма, которое вызвало необходимость в приеме антибиотиков.
Каждый из этих аспектов может давать совершенно определенный результат и менять характер вагинальных выделений.
Если был диагностирован гайморит или ларингит и женщине назначили антибиотики широкого спектра действия, например, синтетические пенициллины или цефалоспорины.
И в том случае, если у женщины имелась залеченная половая инфекция, то на фоне нерационального лечения, она может обостриться и это приведет к реактивации воспалительного процесса и развернутой картине вульвовагинита и других воспалений в половом тракте.
Выделения будут иметь гнойный характер. Само наличие инфекционной патологии в организме женщины свидетельствует о снижении иммунитета и о том, что организм не может справиться с инфекцией самостоятельно. И это само по себе может вызывать патологические выделения из влагалища.
Бактериальный вагиноз
Независимо от причины использование антибиотиков, лечение может приводить к нарушению нормальной вагинальной микрофлоры. В результате этого большая часть лактобактерий погибает и влагалище заселяется нетипичными микроорганизмами. Чаще всего эпителий влагалища колонизируется гарднереллами, патогенность которых у многих исследователей вызывает сомнение.
Некоторые полагают, что гарднереллы сами по себе не патогенны и только в комбинации с другими бактериями вызывают болезненные симптомы.
В лабораторных тестах выявлялись как патогенные, так и непатогенные штаммы гарднерелл. Ситуацию запутывает и то, что у многих здоровых женщин без каких-либо жалоб и болезненных симптомов могут высеваться гарднереллы.
Тем не менее, часто наблюдается появление выделений после антибиотиков у женщин.
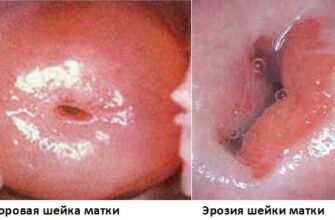
Бактериальный вагиноз (вагинит) — кликните для просмотра
При бактериальном вагинозе выделения после антибиотиков становятся обильными прозрачного или желтого цвета с характерным рыбным запахом. Лечат бактериальный вагиноз антибиотиками: они необходимы, чтобы подавить патогенную микрофлору влагалища. После прохождения курса подобной терапии нормальная микрофлора нуждается в восстановлении.
Женщине могут прописывать такие препараты, как «Линекс» и «Бифидумбактерин». Восстанавливают нормальный биоценоз не только во влагалище, но и в кишечнике, поскольку гарднереллы могут высеваться из содержимого прямой кишки и служить источником реколонизации во влагалище.
Интравагинально назначают свечи с лактобактериями и рН, характерным для физиологических условий здорового биоценоза влагалища.
Кандидоз
После антибиотикотерапии некоторое время отмечается «микробное опустошение» слизистых оболочек нижних отделов генитального тракта.
Все элементы микрофлоры существуют в тесном балансе и образуют биоценоз, при котором имеет место устоявшееся соотношение разных элементов нормальной и условно-патогенной микрофлоры.
Выбивание одного звена приводит к дисбалансу этого биоценоза и избыточному разрастанию другого элемента.
Каждый микроб занимает «свое место под солнцем» и является сдерживающим фактором для других микроорганизмов.
Терапия антибиотиками выбивает сразу несколько звеньев (зависит от спектра действия) и к тому же подавляет иммунную систему. Это приводит к разрастанию дрожжевых грибов.
Чаще всего активируется гриб Candida albicans, который вызывает кандидоз или молочницу. При этом выделение у женщины становятся густыми, молочно-белого цвета, творожистой консистенции, с хлопьями, пленками, кислым запахом.
Эти симптомы сопровождаются сильным зудом и жжением в наружных половых органах и влагалище.
При активной кандидозной инфекции грибок может поражать не только слизистый, но и подслизистый слой, приводя к повреждению сосудов и вызывая изменение характера выделений: при этом кандидоз сопровождается коричневыми выделениями от светло- до темно-коричневого оттенков.
Такой цвет обусловлен тем, что дрожжевой грибок постепенно разъедает сосуды подслизистого слоя, не вызывая заметного кровотечения и кровь успевает частично свернуться.
Такие явления у девушек сопровождаются мучительными болезненными ощущениями, что принуждает их обратиться к гинекологу.
Постановка диагноза не представляет сложностей. Типичный анамнез, жалобы, результаты гинекологического осмотра сразу приводят врача к правильному выводу. Микроскопия вагинального мазка подтверждает диагноз: на фоне разнообразной микрофлоры определяются нити мицелия и споры гриба. Лечат кандидоз антимикотическими препаратами.
Бессимптомная гонорея
Лечение экстрагенитальной патологии антибиотиками может изменить «расстановку сил» в микрофлоре влагалища. На этом фоне может реактивироваться скрытая инфекция.
Это бывает тогда, когда спектр активности используемого антибиотика не включает в множество своих мишеней микробный агент, являющийся причиной половой инфекции.
Подобная ситуация, сопровождающаяся лекарственной иммуносупрессией и является оптимальным стартовым условием для возобновления воспалительного процесса возбудителем половой инфекции. Так происходит с гонококками.
Многие люди практикуют самолечение и считают, что они лучше врача знают, как надо лечиться. Источником таких знаний нередко служит интернет.
Не проведя должной диагностики, человек «интуитивно» осуществляет выбор препарата, часто не соответствующего по спектру активности данному патогену.
Кроме того, при самолечении многие люди не выдерживают необходимый курс терапии и бросают ее после исчезновения неприятных симптомов. Что уж говорить о контрольной проверке излечения, которая осуществляется на протяжении трех менструальных циклов у женщины.
Не учитывается возможность микст-инфекции, когда могут присутствовать два и более патогена, часть которых может не давать никакой симптоматики, но приводить к отдаленным и печальным последствиям, например, бесплодию или раку. Только врач может назначить адекватную терапию, подобрав именно тот антибиотик, который будет актуален для данного возбудителя.
Антибиотикотерапия во время беременности
Бывает, что женщина вступает в беременность, будучи не вполне подготовленной к ней. У нее могут быть не санированные очаги инфекции как генитальной, так и экстрагенитальной локализации.
Во время беременности у многих начинается гестационный пиелонефрит. Не обязательно он возникает на фоне хронической инфекции.
Дело в том, что увеличенная матка и набухшие вены яичников приводят к компрессии мочеточников, и это вызывает нарушение мочеоттока, расширение чашечно-лоханочной системы почек.
Уростаз создает предпосылки для восходящей инфекции в мочевом тракте.
Нередко во время беременности у женщины наблюдается бактериурия и поднимаясь вверх она вызывает цистит, а затем пиелонефрит. Чаще поражается правая почка из-за декстрапозиции, которую матка приобретает в процессе развития плода. Если начался пиелонефрит, то появляются следующие симптомы:
- протеинурия;
- повышение продуктов азотистого обмена в крови;
- отеки;
- мочевой синдром и др.
В таком случае необходимо срочно начинать терапию антибиотиками. Важным моментом является подбор именно тех препаратов, которые не оказывают тератогенного эффекта на эмбрион и плод. Так, нельзя применять в I триместре беременности «Фуразидин», а «Клотримаксазол» не используют в I и III триместрах. Это правило должно тщательно соблюдаться, чтобы женщина могла родить здорового ребенка.
Во время беременности выделения в I триместре густые, что способствует образованию и поддержанию слизистой пробки, изолирующей плод от внешнего мира.
С 13 недели после окончательного формирования плацента начинает выработку большого количества эстрогенов и выделения становятся обильными и более жидкими, их цвет может быть от прозрачного до желтоватого, допускается наличие комочков размером не больше 3 мм, других примесей и включений не должно быть.
Проведение терапии антибиотиками, особенно с учетом физиологической иммуносупрессии беременных женщин, может приводить к нарушению биоценоза влагалища и изменять состояние эндоцервикальной слизи.
Подобные сочетания вызывают у женщины либо вагинальный дисбактериоз, либо реактивацию спящей инфекции в том случае, если спектр активности антибиотика не включает латентно персистирующий патоген.
В этом случае могут наблюдаться выделения, схожие с таковыми у небеременных женщин.
Проблема заключается только в частых рецидивах таких состояний, в особенности это справедливо для грибковой инфекции – она может обостряться несколько раз в течение беременности.
В зависимости от триместра ее лечат свечами:
- «Пимафуцином».
- «Бетадином».
- «Тержинаном».
Внутрь антимикотические препараты стараются не давать, так как описаны случаи множественных пороков у новорожденных, матери которых принимали антигрибковые препараты во время беременности. Клинических испытаний антимикотических средств на беременных не проводилось и статистически подтвердить предварительные выводы не получается.
Обзор патологии, возникающей на фоне антибиотикотерапии, показывает, что подобное лечение имеет много побочных эффектов и его назначение должно подразумевать заметное превышение пользы от его применения по отношению к тем неблагоприятным эффектам, которые могут вызывать антибиотики.
В процессе принятия решения о назначении антибактериального средства врач учитывает множество факторов: беременность, лактация, наличие сопутствующей патологии, актуальность лекарства по спектру действия в отношении данного инфекционного агента. Только практикующий специалист может сделать правильный выбор и добиться удовлетворительного результата.
Выделения после антибиотиков у женщин
Чрезмерное употребление антибиотиков может плохо действовать на женский организм. Страдает не только желудочно-кишечный тракт, но и мочеполовая система. При больших дозах антибиотиков или при длительном их употреблении, у женщины может развиться дисбактериоз влагалища, что часто приводит к кандидозу.
Это заболевание больше известно под другим названием — молочница. В зависимости от возбудителя, могут развиться и другие болезни. У них могут быть разные симптомы, но причина одна – прием антибиотиков. Выделения после антибиотиков так же могут быть различного характера.
Последствия приема антибиотиков, почему они возникают?
Причина возникновения дисбактериоза в том, что антибиотики подавляют полезную микрофлору в области влагалища, поэтому патогенным микробам ничто не мешает размножаться. На первых порах, женщина может ничего не заметить, так как симптомы появляются спустя некоторое время — часто уже тогда, когда началось поражение какого-то органа.
Выявить дисбактериоз первой стадии можно лабораторно, но есть некоторые общие симптомы, которые дают повод обратиться к врачу. Это:
- Беспричинное ухудшение самочувствия, женщина чувствует постоянную усталость при минимальных нагрузках, часто болеет.
- Нарушение мочеполовых функций, зуд и жжение в области влагалища и наружных половых органов.
- Неприятные ощущения при мочеиспускании и при половом акте, иногда возникает резкая боль.
- Меняется характер отделяемого из влагалища. Это могут быть серо-белые, желтоватые или коричневые выделения. Последние особенно не желательны, так как это признак наличия в них крови, что может говорить о маточных кровотечениях.
При обнаружении подобных симптомов необходимо обратиться к специалисту. Развитие патогенных бактерий может привести к хроническим воспалениям, а они, в свою очередь, могут вызвать такие осложнениям, как выкидыш и бесплодие.
Вагинальные выделения до и после приема антибиотиков
До приема антибиотиков выделения у женщины в норме должны быть светлыми, прозрачными, слизистыми, с кисловатым запахом. Их обильность зависит от периода между месячными. Во время овуляции они могут быть более обильными, так же как и в период перед месячными и после них. В остальное время они становятся более скудными.
Характер выделений у женщин после приема антибиотиков может резко измениться. В зависимости от патогенного микроорганизма, выжившего, пока женщина принимала антибиотики, они могут стать:
- Белыми, зеленоватыми, желтоватыми, серыми, темными и даже коричневыми.
- Другой консистенции – пенистые, творожные, густые гнойные.
- С неприятным запахом тухлой рыбы, который усиливается при возбуждении.
- Настолько обильными, что раздражают слизистые оболочки.
Взятие мазка поможет определить, какой именно возбудитель вызвал патологию в половой системе у женщины и назначить правильное лечение.
Молочница после антибиотиков
При возникновении молочницы у женщин появляются белые выделения из влагалища, которые приобретают вид творожной массы.
У них нет запаха, но сопровождаются сильным зудом и жжением в области половых органов, особенно при мочеиспускании. Заболевание необходимо лечить, так как молочница может перейти на другие органы.
Поэтому, после приема антибиотиков может потребоваться противогрибковое лечение.
Как лечить молочницу?
Заболевание вызывает грибок под названием кандида. Он постоянно находится в области влагалища, но не доставляет никаких хлопот. Но после антибиотиков его количество значительно увеличивается за счет того, что микрофлора, его подавляющая, погибает. Вредный микроорганизм начинает усиленно размножаться и со временем становится угрозой для женского организма.
Лечение молочницы назначает врач после того, как будут сделаны лабораторные анализы. Назначаются медикаментозные препараты:
- Растворы для орошения, если молочница легкой формы.
- Противогрибковые, в виде таблеток внутрь или свечей для вагинального употребления, если молочница поразила внутренние органы.
- Уколы при тяжелой форме молочницы.
- Витамины, для укрепления организма.
- В рацион женщины рекомендуют включить кисломолочные продукты.
Не следует пренебрегать лечением, а также заниматься самолечением. Следует помнить, что молочница — не безобидное заболевание. Она передается половым путем партнеру и может вызвать очень серьезные осложнения.
Народные методы лечения молочницы и вагинального дисбактериоза
Народная медицина предлагает различные способы лечения молочницы. Их можно разделить на несколько видов:
- Спринцевание различными отварами трав и растворами.
- Употребление настоев и отваров внутрь.
- Ванны с лекарственными травами.
- Введение тампонов с различными средствами.
Для этого очень популярны травы календулы, тысячелистника и ромашки. Не менее часто используется и пищевая сода, чесночная вода, кефир. Все это используется как для спринцевания при выделениях, так и для приема внутрь (кроме соды). Для тампонов готовятся мази на основе этих или других компонентов, например, буры с глицерином.
Профилактика вагинального дисбактериоза
Для профилактики дисбактериоза у женщины не рекомендуется спешить употреблять антибиотики без крайних причин, особенно, без назначения врача. Необходимо помнить, что не все антибиотики действуют одинаково. Каждый препарат имеет свой патогенный микроорганизм, на который он влияет. Но в то же время, он может легко справиться с полезными бактериями.
Длительный и беспорядочный прием таких препаратов нарушает дисбаланс всего организма в целом. Под удар болезнетворных микробов попадают те места организма, где им комфортнее всего живется – слизистые оболочки. У женщин чаще всего страдает половая система, начинает выделяться слизь, вызывающая жжение и зуд.
Но иногда дисбактериоз долго себя не проявляет, хотя нарушение в организме присутствует. Чтобы его вовремя выявить и избежать осложнений, необходимо регулярно посещать гинеколога.
Принимать антибиотики рекомендуется только по назначению врача. Он может правильно назначить дозу и время, необходимое для лечения. Если есть необходимость, врач может назначить прием противогрибковых препаратов вместе с антибиотиками.
Виды выделений у женщин после приема антибиотиков
Антибиотикотерапия – одна из распространенных методик лечения заболеваний инфекционного происхождения, в ходе прогрессирования которых в организме отмечается развитие гнойных процессов.
Антибиотики способны справиться с ними в достаточно короткие сроки, однако их действие вместе с лечебным эффектом способно оказать и негативное влияние на организм. У женщин, одним из его признаков может быть появление атипичных влагалищных выделений на фоне приема антибиотиков.
Выделения носят разный характер: скудные или обильные, выражено окрашенные или бесцветные, но густые и вязкие по консистенции, с присутствием специфического запаха или без него.
Каким образом лечение антибиотиками влияет на работу органов репродуктивной системы, и могут ли возникнуть серьезные сбои в их работе вследствие неконтролируемого приема этих лекарственных средств, стоит разобраться.
Как антибиотики влияют на женский организм
Действие содержащихся в антибиотиках активных веществ направлено на ликвидацию жизнедеятельности бактерий, в результате которой развивается инфекционный процесс и возникает ряд осложнений.
В подобных обстоятельствах, реакция организма у женщин на физиологическом уровне проявляется по-разному. Одни не ощущают никаких заметных признаков, другие жалуются на появление тошноты, головокружения, слабости, у третьих отмечаются аллергические реакции в виде высыпаний на коже.
Происходит так потому, что действие компонентов разных антибиотиков, угнетая деятельность бактерий, также негативно действует на антитела, естественным образом вырабатываемые организмом для реализации своих защитных возможностей. Вследствие этого уровень иммунной защиты существенно снижается.
Этим многие специалисты объясняют подверженность простудным заболеваниям и аллергическим реакциям тех людей, которые прошли ряд длительных курсов антибиотикотерапии.
В ряде случаев чувствительный женский организм ощущает последствия приема антибиотиков со стороны органов, отвечающих за детородную функцию.
Нарушения выражаются в появлении ацикличных скудных влагалищных выделений, изменении интенсивности менструального кровотечения после приема антибиотиков.
Это следствие действия активных веществ, которые способны менять состав вагинальной микрофлоры, что способно спровоцировать обострение гинекологических заболеваний с хроническим течением, к примеру, патологии эндометрита или кандидозного поражения половых органов.
Нельзя забывать о том, что при сниженном иммунитете и нежелательном изменении состава микрофлоры влагалища в сторону превышения количества условно-патогенных агентов, у женщины повышается риск роста новообразований.
Ряд доброкачественных образований диагностируют у пациенток разного возраста, подобные изменения чаще всего отмечаются в тканях яичников, шейке и полости матки. Видоизменения тканей на клеточном уровне приводит к нарушению их функциональности.
Рост новообразований нередко проявляется в возникновении аномальных вагинальных выделений, отличающихся нерегулярностью и специфическим оттенком, от коричневатого до выраженного кровянистого.
Не стоит медлить и откладывать визит к гинекологу, если на фоне использования антибиотиков женщина заметила выделение вагинального секрета, который по цвету и своей структуре отличается от физиологического. Возможно, это сигнал о развитии серьезного гинекологического заболевания.
Как месячные меняются из-за приемов антибиотиков, как меняется характер выделений
Антибактериальная терапия может значительно изменить регулярность и интенсивность месячных, что обусловлено следующими факторами:
- влиянием на состав вагинальной микрофлоры, при котором уменьшается количество полезных лактобактерий;
- снижением иммунных сил организма, выполняющим защитные функции;
- усугублением течения гинекологических хронических патологий, вплоть до их обострения;
- ослаблением противодействия организма атаке инфекционных агентов, что часто наблюдается после окончания курса антибиотикотерапии.
В типичной клинической картине различных форм вагинита, диагностируемых на фоне приема антибиотиков, по данным гинекологического осмотра и анализам отмечается:
- наличие увеличенного количества влагалищных выделений, консистенция которых может принимать жидкую, вязкую, творожистую или пенистую форму;
- изменение оттенка выделяемого вагинального секрета, варьирующегося от беловато-желтого до кровянистого или темнокоричневого;
- присутствие резкого молочнокислого запаха или специфического, отдающего «рыбой»;
- изменение показателя кислотности (рН) выделений;
- повышенный лейкоцитоз, что говорит об активизации деятельности лейкоцитов;
- выраженный сдвиг показателей микрофлоры, свидетельствующий об увеличении объема условно-патогенной флоры, наличие определенных возбудителей инфекций, к примеру трихомонад, микоплазм, кокков, бактериальных палочек;
- присутствие грибковых спор;
- изменения слизистых влагалища, цервикса вплоть до образования вагинальной иди цервикальной эритемы.
Характер изменений в менструальном цикле может иметь отношение к их регулярности и интенсивности. При этом очень важно, чтобы женщина умела отличить патологию от нормы.
Сложнее обстоит дело, если кровопотеря в ходе очередной менструации становится чрезмерной. Это может быть признаком маточного кровотечения, на открытие которого указывают следующие симптомы:
- потребность в смене гигиенической прокладки вследствие очень ее быстрого промокания (час-полтора);
- появление тошноты;
- изменение оттенка кожных покровов (сильная бледность);
- возникновение ощущения сильной слабости, полуобморочного состояния.
Нужно помнить, что несвоевременное оказание медицинской помощи женщине при наличии вышеописанной симптоматики сопряжено с высоким риском для ее жизни, поэтому следует незамедлительно вызвать бригаду скорой помощи.
Внимательно отмечая изменения своего физиологического состояния, женщина может вовремя заметить малейшие отклонения. Например, после длительного приема антибиотиков в ходе месячных женщина может заметить не выделение крови в обычном режиме, а коричневатые выделения.
Это может быть признаком наличия в полости цервикального канала шейки матки новообразования, в процессе роста которого нарушается нормальный отток менструальных выделений из полости матки.
Такое состояние опасно для женщины развитием застойных явлений, которые могут спровоцировать образование внутреннего абсцесса. Он проявляется:
- болезненными ощущениями внизу живота;
- повышением температуры тела;
- выраженной слабостью.
Серьезность ситуации в данном случае диктует необходимость проведения хирургического вмешательства. Нельзя сказать, что все нарушения менструального цикла являются следствием употребления антибиотиков, но для уверенности нужно обратиться к лечащему гинекологу, чтобы быть уверенной в отсутствии гинекологических осложнений.
Как антибиотики влияют на вагинальную микрофлору
Прием антибактериальных средств может угнетать деятельность полезных лактобактерий вагинальной микрофлоры, что дает возможность активизироваться условно-патогенным агентам. Существует повышенный риск заражения венерическими заболеваниями в период, когда закончен курс лечения антибиотиками, а женщина имела незащищенные половые контакты. К таким недугам можно отнести поражение:
- хламидиями;
- микоплазмами;
- уреоплазмами;
- вирусом герпеса;
- возбудителем гонореи, сифилиса.
Подобные заболевания проявляются:
- появлением обильных вагинальных выделений с зеленоватым и желтым оттенком;
- зудом и жжением в области вульвы, половых губ и влагалища;
- возникновением неприятного запаха выделений, напоминающим запах рыбы или протухших яиц;
- покраснением, отечностью наружных половых органов;
- появлением сыпи в интимной зоне;
- болезненностью при мочеиспускании.
При появлении такой симптоматики женщине обязательно нужно сдать анализы. Состав бактериальной флоры и наличие возбудителей инфекции определяется по вагинальному мазку.
Лечение проводится антибактериальными препаратами с широким спектром действия. Для повышения сопротивляемости организма желателен прием иммуностимулирующих средств и витаминов.
Нельзя забывать о параллельном лечении полового партнера.
Кандидоз (молочница) и выделения после антибиотиков
При возникновении выделений творожистого вида, зуда, жжения во влагалище и отечности наружных половых органов можно говорить о наличии симптомов кандидоза влагалища (молочницы). Нередко это заболевание протекает у женщины хронически, а прием антибиотиков провоцирует его обострение. Кроме того, к обострению может привести серьезная стрессовая ситуация, пренебрежение правилами гигиены.
Дрожжеподобные грибки, присутствующие в составе условно-патогенной флоры влагалища, на фоне курса лечения антибиотиков, начинают активно размножаться.
Если собственных защитных сил организма не хватает для борьбы с грибком вида Candida, провоцирующим развитие кандидоза, пациентке требуется назначение специальных антимикотических средств.
В процессе лечения важно придерживаться диетического рациона питания, в котором преобладают овощи и бездрожжевые виды хлебобулочных изделий. От сладостей и молочных продуктов лучше временно отказаться.
В отдельных случаях выделения при кандидозе могут приобретать коричневатый оттенок. Объясняется это проникновением грибка в более глубокие слои слизистой оболочки влагалища, при котором нарушается целостность капиллярной сети.
Выделяемый при этом объем крови незначителен, успевает подвергнуться окислению, поэтому вагинальный секрет и окрашивается в слабый коричневатый оттенок.
Мажущие выделения после антибиотикотерапии отмечаются при обострении таких гинекологических патологий, как:
- эндоцервицит;
- аденоматоз, эндоиметриоз;
- фибромиомы;
- новообразования яичников и матки (полипы);
- онкозаболевания.
Любые отклонения со стороны функций репродуктивной системы требуют наблюдения врача, а в случае необходимости, оказания профессиональной, в том числе, экстренной помощи.
Беременность и прием антибиотиков, как меняются выделения
Но иногда ситуация требует приема антибиотиков, целесообразность которого оценивает лечащий специалист и в этом случае возможны негативные последствия в виде развития кандидоза.
Он представляет опасность с точки зрения риска передачи инфекции новорожденному в процессе родовой деятельности. Поэтому важно пролечить данное заболевание до момента родов.
Врач, наблюдающий беременную женщину, всегда должен учитывать потенциальный негативный эффект от приема антибиотиков, который способен спровоцировать ряд серьезных состояний:
- замирание плода;
- угрозу выкидыша;
- преждевременное начало родовой деятельности.
Поэтому при необходимости проведения антибиотикотерапии у беременной женщины лечение должно осуществляться по строго расписанной схеме без превышения рекомендуемых доз.
Выделения из влагалища после приема антибиотиков
Антибиотики – препараты, которые назначаются для лечения осложненных инфекционных заболеваний или болезней, сопровождающиеся гнойными процессами в организме. Однако такие средства оказывают сильный удар по организму и могут легко вывести его работу из строя.
Признаком того являются нетипичные выделения из влагалища после приема антибиотиков. Они могут быть разными – белыми, коричневыми, кровавыми, желтыми, скудными или обильными, с запахом и без.
Но почему так происходит? Как прием антибактериальных препаратов влияет на работу женских репродуктивных органов? И к каким осложнениям может привести их применение? Об этом и многом другом вы сейчас и узнаете.
Влияние антибактериальных препаратов на организм
Антибиотики содержат в себе вещества, которые обеспечивают купирование бактериальной инфекции и профилактику развития на ее фоне осложнений.
После того, как болезнетворные бактерии погибают под действием активных компонентов препарата, в организме наступает своего рода интоксикация.
Протекать она может по-разному – у некоторых она не дает никаких симптомов, у других проявляется слабостью, головными болями, тошнотой и т.д.
Активные компоненты антибиотиков оказывают пагубное действие не только на бактерии, но и антитела иммунной системы, в результате чего они также погибают, что становится причиной снижения иммунитета. Из-за этого после пройденного курса антибактериальной терапии человек становится подвержен к частым простудам и приступам аллергических реакций.
Что касается женщин, то действие этих препаратов также не обходит стороной и репродуктивные функции. Появление нетипичных выделений в середине цикла или скудных месячных после антибиотиков не является редкостью.
Обуславливается это тем, что активные компоненты таких препаратов негативным образом сказываются на влагалищной микрофлоре и могут приводить к обострению хронических заболеваний половой сферы, например, кандидоза или эндометрита.
Кроме того, нарушение влагалищной микрофлоры на фоне снижения иммунитета может стать причиной ускорения роста новообразований, которые нередко диагностируются у женщин репродуктивного возраста на яичниках, в полости матки или цервикса.
А это тоже может сопровождаться появлением кровянистых или коричневых выделений, возникающих в различные дни цикла.
Поэтому, если после приема антибиотиков у вас отмечается изменение характера влагалищного секрета, необходимо обязательно посетить врача.
Почему после приема антибиотиков изменяется характер месячных?
После прохождения курса антибактериальной терапии изменение характера месячных у женщин отмечается часто. Такое явление обуславливается:
- Снижением иммунитета.
- Изменением влагалищной микрофлоры.
- Обострением хронических заболеваний.
- Развитием инфекционных заболеваний половой сферы, что является частым осложнением после приема антибиотиков.
(кликните, чтобы увеличить)
При этом сами месячные могут стать скудными или, наоборот, обильными. И в последнем случае важно понимать, когда кровавые выделения являются нормой, а когда патологией, ведь обильное выделение крови может указывать на открытие кровотечения. Основными его признаками являются:
- Необходимость менять гигиенические прокладки каждые 1-1,5 часа.
- Появление слабости, побледнения кожи, тошноты, потеря сознания и т.д.
Важно! Если принятие антибиотиков спровоцировало появление обильных кровянистых выделений, сопровождающихся вышеописанными симптомами, нужно сразу же вызывать бригаду скорой помощи! Если женщине не будет оказана своевременная врачебная помощь, все может закончиться летальным исходом!
Если же во время месячных после пройденного курса антибактериальной терапии у женщины начинают выделяться скудные коричневые выделения, то это может сигнализировать о росте новообразований в цервикальном канале или матке.
Их увеличение перекрывает цервикс, нарушая выход менструальной крови из матки.
В этом случае женщине требуется экстренная операция, так как если ее не сделать, на фоне нарушенного оттока крови в матке могут возникнуть застойные явления, которые станут причиной развития абсцесса. Основными их признаками являются:
- слабость;
- боли в животе;
- температура;
- озноб.
Не всегда изменение месячных после пройденного курса лечения является следствием развития осложнений, но перестраховаться необходимо. Чтобы убедиться, что прием антибиотиков не привел к серьезным последствиям, при изменении характера менструации следует обязательно посетить врача.
Нетипичные выделения вне месячных
Как уже было сказано, что антибактериальные препараты негативным образом воздействуют на влагалищную микрофлору и способствуют активизации патогенной флоры. А это, в свою очередь, может стать причиной развития венерических заболеваний, особенно, если женщина после пройденного курса лечения вступала в незащищенные половые контакты. Среди них находятся:
- Хламидиоз.
- Микоплазмоз.
- Гарденеллез.
- Герпес.
- Сифилис и т.д.
Признаками их развития являются следующие симптомы:
- Зеленые или желтые влагалищные выделения.
- Зуд и жжение в интимной зоне.
- Резкий специфический запах, напоминающий аромат тухлой рыбы или пропавшего яйца.
- Гиперемия половых губ.
- Сыпь.
В данном случае, чтобы понять, какая инфекция спровоцировала появление этих симптомов, необходимо сдать мазок из влагалища на определение бактериальной флоры. Берется он в кабинете гинеколога во время осмотра или в отделении венерологии.
Если развитие инфекции подтвердиться, женщине потребуется пройти курс лечения, который, как это не странно требует прием тех же антибиотиков, но только широкого спектра действия. Параллельно с ними врач может назначить иммуностимулирующие препараты или витамины.
При этом обязательным условием при лечении таких инфекций является запрет на половые контакты и одновременное лечение партнера.
Белые выделения, имеющие творожистую консистенцию или розовые прожилки, сопровождающиеся зудом и отечностью половых губ, свидетельствуют о развитии молочницы (кандидоз). Это заболевание носит хронический характер и спровоцировать его обострение могут не только антибиотики, но и частые стрессы, злоупотребление алкогольными напитками, а также несоблюдение правил личной гигиены.
Провокатором развития молочницы является грибок Candida, который является частью условно-патогенной микрофлоры, а потому ее лечение предполагает под собой применение антигрибковых препаратов и соблюдение специальной диеты, которая исключает из рациона женщины молочные и кисломолочные продукты, а также хлебобулочные изделия, содержащие в себе дрожжи.
Если кандидоз находится в запущенной стадии, то выделяемый вагинальный секрет может приобрести темно или светло-коричневый цвет.
Обуславливается это тем, что грибок достигает более глубоких слоев слизистых оболочек влагалища, повреждая их и их капилляры, в результате чего в выделениях начинает присутствовать кровь.
А так как ее количество маленькое и она быстро окисляется под действием кислорода, это придает ей коричневатый окрас.
Важно! Молочница в запущенной стадии может привести к серьезным проблемам со здоровьем, вплоть до бесплодия. Поэтому, если у вас имеются признаки развития этого заболевания и из влагалища начинает мазать коричневым, необходимо немедленно обратиться к врачу и пройти полный курс лечения.
Необильная мазня после приема антибиотиков также может начаться на фоне обострения таких гинекологических заболеваний, как:
- Эндометриоз или аденометриоз.
- Полипоз.
- Миома матки.
- Рак матки.
- Цервицита и т.д.
Во всех этих случаях, чтобы предотвратить развитие серьезных осложнений, необходимо также пройти полный курс лечения. Каким он будет, решает только врач. В случае, если у женщины будут выявлены стремительно увеличивающиеся в объеме новообразования, возможно, потребуется делать операцию.
Антибиотики и беременность
Беременные женщины также не застрахованы от заболеваний, для лечения которых требуется прием антибиотиков. И при их приеме могут также возникнуть некоторые осложнения. Распространенным из них является кандидоз. К сожалению, у беременных его обострение происходит часто и без приема антибиотиков.
Опасность этого заболевания в данном случае в том, что во время открытия родовой деятельности инфекция может передаться новорожденному, спровоцировав у него развитие проблем со здоровьем. Поэтому при появлении первичных признаков обострения кандидоза, беременной следует как можно быстрее посетить врача.
Кроме того, не стоит забывать о том, что антибиотики становятся причиной снижения иммунитета, а это может привести к:
- Прерыванию беременности на ранних сроках.
- Замиранию плода.
- Преждевременным родам на поздних сроках беременности.
Поэтому прием антибиотиков при беременности крайне нежелателен. Но если без них нельзя обойтись, принимать их следует только под строгим контролем врача, не превышая дозировок и длительности курса лечения.
Виды нетипичных выделений у женщин при приеме антибиотиков
Антибиотики – это препараты, которые назначаются при сложных инфекционных болезнях, связанными с процессами загнивания в организме. Такие средства могут ударить по здоровью и вызвать проявление нехарактерных выделений из влагалища.
Кроме слизи, понижается иммунитет, ухудшается работа внутренних органов и общее самочувствие. Особое внимание уделяется гинекологическим проблемам. Выделения после антибиотиков появляются у женщин по нескольким причинам.
При несвоевременном лечении могут возникать обострения и воспалительные процессы.
Характеристика нормы
До употребления антибиотических средств естественные нормальные выделения должны быть прозрачными, слизистыми, светлыми с немного кислым запахом. Их обилие зависит от периода между критическими днями. При нормальной флоре влагалища выделяемая слизь при месячных и после них становятся более обильной. После бель снова делается более умеренной.
После лечения антибиотиками характер выделений у женщин может несколько измениться. Признаком патогенной микрофлоры становятся изменение цвета и запаха. В зависимости от болезнетворного организма слизь может быть:
- желтоватой, сероватой, коричневатой, зелено-салатоватой;
- творожистой похожей на пену с гноем;
- со зловонием;
- чрезмерно обильной.
Выявить какой именно возбудитель стал причиной патологии необходимо сдать мазок. Провериться стоит обоим половым партнерам.
Причины возникновения выделений
Нехарактерные выделения после антибактериальных средств прежде всего появляются вследствие инфекционных заболеваний, гинекологических болезней, остро воспалительных процессов, травм и опухолей различной локализации.
После антибактериальной терапии слизь сопровождается густыми, творожистыми, зернистыми примесями крови или гноя. Причиной появления становятся такие болезни:
- воспаление слизистых покровов вагины;
- островоспалительный процесс в придатках матки;
- воспаление гениталий и влагалища;
- гонококки, микоплазмы;
- вагинит;
- бактериальный вагиноз;
- трихомониаз;
- цервицит;
- вульвовагинит и иные.
Дисбактериоз влагалища после антибиотиков может также прогрессировать по причине эрозии шейки матки, полипов маточной шейки, поликистоза. В особенности необильные кровяные выделения появляются после интимной связи. В случае инфекционного заболевания при сдаче мазка определяется возбудитель болезни.
При месячных нужно быть осведомленным, когда кровяная слизь выступает здоровой, а когда нет. Сильное выделение крови может говорить об открывшемся кровотечении. Основными симптомами служат:
- замена прокладок каждый час;
- возникновение дурноты, тошноты, возможная потеря сознания.
При поражении болезнетворными организмами и прогрессировании венерических болезней появляются такие симптомы:
- гиперемия половых губ;
- сыпь;
- желтая или салатовая слизь;
- зуд и чувство жжения.
После сдачи всех анализов у гинеколога будет назначено соответствующее лечение.
Узнайте почему появляются выделения после использования Гексикона — противомикробных и антисептических свечей, перейдя по ссылке.
Бактериальный вагиноз
Вне зависимости от причины приема антибактериальных средств, терапия может становиться следствием изменения естественной вагинальной флоры. После лечения большая часть полезных бактерий умирает и вагину заселяют болезнетворные организмы.
Чаще всего ткань вагины заселяется гарднереллами. Сами по себе они не опасны и не болезнетворны и только в сочетании с иными организмами вызывают неприятную симптоматику. Сильные боли, нехороший запах и сильные слизи – это признак наличия инфекционного процесса.
При бактериальном вагинозе выделения имеют рыбный запах, слизистую консистенцию, обильный характер и желтоватый оттенок. Такие признаки могут быть и при других заболеваниях. Приводят в норму естественный биоценоз не только в вагине, но и в кишечнике.
Кандидоз
Все составляющие флоры кишечника пребывают в тесном балансе и создают биоценоз. При нем существует постоянное соотношение разных элементов естественной и болезнетворной микрофлор влагалища. Нарушение одного звена становится причиной дисбаланса биоценоза.
При лечении антибактериальными препаратами выбивается целый ряд элементов, а также подавляется иммунная система. Это приводит к преумножению дрожжевых грибков. Чаще всего активным становится гриб Кандида. Он провоцирует кандидоз.
При кандидозе выделения как сопли, творожистой консистенции светло-молочного оттенка и хлопьями. Такая симптоматика проявляется вместе со жжением и зудом гениталий и влагалища, что доставляет много дискомфорта.
При прогрессирующей кандидозной инфекции, вызываемой грибами, может поражаться не только слизистый слой. Поражению также подвергается подслизистый слой. В этом случае повреждаются сосуды. Начинает изменяться консистенция и цвет слизи.
Они могут приобретать коричневатый цвет. Оттенок варьируется от светло до темно-коричневого. Слизь наблюдается по причине того, что грибковые споры с течением времени разъедают капилляры, не провоцируя сильное излияние крови, и она успевает свернуться. Такой процесс обычно сопровождается сильными болями и дискомфортом.
Во время беременности
Беременные женщины также подвержены заболеваниям, для лечения которых необходимо принимать антибактериальные препараты. При употреблении этой группы средств могут проявиться осложнения.
Во время вынашивания малыша слизь в первые три месяца довольно густая. Благодаря этому образовывается пробка, изолирующая малыша от внешнего мира.
После 12 недели при образовании этой пробки, начинается активная выработка эстрогенов плацентой. Выделяемая слизь становится более редкой и сильной. Оттенок может варьироваться от прозрачного до желтоватого. Это здоровые выделения.
Нормальным является наличие сгустков не более 3 мм. Других примесей быть не должно.
Выделения после приема антибиотиков у женщин, вынашивающих плод, меняют свою консистенцию. Это происходит по причине нарушения биоценоза влагалища. Это провоцирует вагинальный дисбактериоз.
У девушек, не вынашивающих ребенка, слизь может быть идентичной. Проблема состоит в том, что наблюдаются частые рецидивы.
Грибок может проявляться несколько раз при течении беременности, что вызывает массу неприятных ощущений.
Выделения по цвету
Антибиотики назначаются для излечения инфекционных недугов, но наносят сильнейший удар на организм. Эта группа препаратов вызывает нехарактерные симптомы такие, как слизь.
Могут появляться желтоватые, красные, зеленые, коричневые и белые выделения после принятия антибиотиков. Некоторые из них сопутствуются зловонием.
Но женщина должна знать, в каких случаях есть патологический процесс, а когда бель является нормой.
Так вот при месячных в конце критических дней возникает мазня коричневого цвета. Обычно это в последние двое суток. Такая слизь опасной не является и служит нормой, если месячные не длятся более недели.
Коричневые
Воспалительные процессы становятся причиной появления коричневых выделений после приема антибиотиков. Заболеваниями, вызывающими этот симптом, являются:
- Эндометрит. При этой болезни присутствует чесночный запах выделений и тянущие болевые ощущения внизу живота.
- Эндометриоз. Заболевание тела и шейки матки.
- Гиперплазия эндометрия. Возникает при нарушении обмена веществ.
- Полипы. Появляются вследствие патологии слизистой матки.
При наличии длительных выделений коричневого цвета у женщин необходимо пройти обследование. Только врач назначит необходимые анализы и порекомендует пройти диагностическое обследование. Только после такого обследования может быть назначено лечение.
Зеленые
Естественными считаются выделения в небольших количествах белого или прозрачного цвета. Не должен присутствовать специфический запах. Первая причина появления зеленой слизи– это наличие островоспалительного процесса. Местом локализации выступают влагалище, маточные трубы, яичники и шейка матки.
При воспалении зеленые выделения возникают вследствие повышения количества лейкоцитов. Частая зеленоватая слизь появляется при прогрессировании трихомониаза. Если все это дополняется творожистой консистенцией, то это говорит о бактериальном вагинозе или кольпите.
Красные
У женщин могут возникать алые выделения с появлением кровянистых примесей. Если они не имеют неприятного запаха и не вызывают дискомфорта – то это норма. Основными причинами служат:
- Не восстановившийся менструальный цикл у рожавшей женщины.
- Применение оральных контрацептивов.
- Грубая интимная связь. После этого образуются трещинки во влагалище.
- Овуляция. Возникновение слизи спустя 2 недели после критических дней свидетельствует о созревании яйцеклетки.
- Внутриматочная спираль.
- Гинекологические манипуляции. Слизь свидетельствует о повреждениях слизистой вагины.
Если проявляются обильные выделения крови, то это говорит об островоспалительном процессе:
- Хронический эндометрит. Наблюдается зловоние.
- Беременность. При слизи в течение недели после критических дней, то это говорит об оплодотворении яйцеклетки.
- Инфекционные островоспалительные процессы во влагалище.
- Эрозия шейки матки.
- Поликистоз яичников.
- Полипы, фибры и другие образования.
- Недостаточная действенность щитовидки.
Красные выделения часто связывают с побочными действиями применения Офлоцида. Также вследствие применения Офлоцида развивается дисбактериоз, суперинфекция, вагинит.
Если возникает красно-розовая слизь, то стоит прислушаться к своему организму. Если нет дополнительных симптомов таких, как жжение, зуд, неприятный запах, то это скорее естественное явление.
Желтые
После антибиотиков могут появиться желтые выделения, а также такая секреция у девушек наблюдается при заболеваниях, приобретенных во время интимной связи.
Это может быть хламидиоз или гонорея. Также такая слизь может появляться при образованиях на гениталиях. Такие бели у женщин могут возникать и при возникновении свища.
Это отверстия, соединяющие половые пути с мочевым пузырем.
Такие свищи образовываются при злокачественных опухолях и тяжелых воспалительных болезнях. При мочеполовом свище выделения могут быть ярко-желтыми, а при сообщении с кишечником – темно-бурыми.
Иные первопричины проявления желтой слизи:
- эндометриоз шейки матки;
- неспецифический бактериальный вульвовагенит;
- поражение с отмиранием клеток ткани вульвы.
При проявлении неприятного симптома следует получить консультацию специалиста.
Лечение
При проявлении аномальных слизистых выделений у женщин необходимо пройти незамедлительное обследование у гинеколога. Лечение назначается после того, как будут сделаны все необходимые лабораторные анализы. После назначаются медикаментозные препараты, в том числе пациенткам показан прием антибиотиков.
Могут назначаться такие процедуры:
- Составы для спринцевания в том случае, если заболевание легкой формы.
- Свечки для вагинального применения при поражении внутренних органов.
- Витамины для улучшения иммунитета организма.
- Изменяется рацион.
Нельзя пренебрегать терапией, а также заниматься самолечением.
Антибактериальные препараты
Для лечения бактериального вагиноза гинекологи назначают обычно Клиндамицин или Метронидазол. Лечение препаратами должно продолжаться не более недели.
Гонорею ранее лечили при помощи одной инъекции пенициллина и этого было достаточно для того, чтобы победить инфекцию. Но сейчас встречаются штаммы, которые устойчивы ко многим видам антибиотиков. Сейчас при терапии неосложненной формы заболевания назначают укол Цефтриаксона или пероральное употребление Цефиксима. Пройти лечение должны оба половых партнера.
Хламидиоз необходимо лечить при помощи таких антибиотиков, как Азитромицин (одна доза) или Доксициклин по две капсулы в день в течение 7 суток. В случае аллергии на данные медикаменты могут назначить Эритромицин.
Трихомониаз лечат Метронидазолом. Обычно употребляют по 1-2 таблетке в день в течение 5-7 суток. Этот препарат может провоцировать такие сторонние реакции, как тошнота, желудочные боли, понос.
Для лечения выделений от молочницы назначают противогрибковые вагинальные капсулы или мази. Терапия длится до недели. При беременности заболевание лечат свечами Пимафуцином, Тержинаном или Бетадином.
Перорально средства не назначаются, так как они способны вызвать пороки развития у малыша. В процессе принятия решения о назначении антибиотиков врач учитывает множество факторов.
Поэтому запрещается заниматься самолечением.
При зеленой или желтой слизи, характерной для бактериального воспаления влагалища высокоэффективны вагинальные капсулы Полижинакс. Это комбинированный препарат, в состав которого входят два антибиотика – неомицин и полимиксин В. Применяется средство интравагинально перед сном по 1 таблетке в течение 12 суток. Возможны необычные выделения после свечей Полижинакс.
Профилактика
Для профилактики дисбактериоза у женской половины не следует принимать антибактериальные средства без веских причин. Изначально специалист должен диагностировать патологию. Не все медикаменты имеют сходное действие. Каждый медикамент имеет свой болезнетворный организм, на который он воздействует. Но препарат может очень легко подавить полезные микроорганизмы.
Продолжительный и бессистемный прием этой группы медикаментов изменяет баланс всего организма. Болезнетворные бактерии поражают те места, которые самые незащищенные – слизистые. У женской половины начинаются проблемы с половой системой. Возникает слизь, которая вызывает жжение и зуд.
Пить антибиотики следует только по назначению специалиста. Только он может назначить верную дозировку и продолжительность приема. В случае необходимости специалист назначает антимикотические средства вместе с антибактериальным препаратом.