Экзофтальм – это патология глаз, характеризующаяся выпячиванием глазного яблока вперед. В медицине также принято называть данное заболевание протрузией (проптозом) или пучеглазием. Такое патологическое состояние чаще всего является симптомом различных болезней, не связанных со зрительной системой. Экзофтальм проявляется рядом неприятных симптомов и создает физиологический дефект, видимый невооруженным глазом. Терапия пучеглазия зависит от природы его происхождения.
Причины экзофтальма
Данная патология может поражать людей разного возраста. К основным причинам развития экзофтальма относятся:
- нарушение функции эндокринной системы (гормональный сбой, гипотериоз, наличие новообразований);
- поражение головного или спинного мозга инфекцией, возбудителем, которой является бледная трепонема (при этом наблюдается выпучивание глаз);
- аутоиммунные поражения;
- поражение орбиты глаз, которое приводит к развитию необратимых процессов;
- врожденные патологии органов зрения;
- травмы глаз;
- неврологические изменения, которые стали причиной сдавливания зрительного нерва.
Определить этиологию такой патологии возможно только после полноценного обследования организма.
Прогноз и осложнения
Прогноз при лечении экзофтальма напрямую зависит от формы патологии и его причин. В каждом конкретном случае исход терапии определяется такими факторами:
- время постановки диагноза;
- степень выраженности патологии;
- индивидуальные особенности пациента;
- правильность назначенной терапии.
Даже при легком и умеренном пучеглазии прогноз зависит от того, насколько своевременно выяснили причину дефекта. Также немаловажна квалификация врача, поэтому нужно обращаться за помощью к опытному специалисту.
Возможные осложнения экзофтальма:
- кератит (воспаление роговицы, вызванное неполным смыканием век);
- неврит (воспаление зрительного нерва);
- застойные явления глазного дна;
- атрофия зрительного нерва;
- отечность, кровоизлияние в сетчатке.
Выраженное пучеглазие может закончиться полным ограничением подвижности глаза и зрительными расстройствами. При любой форме патологии врачи могут порекомендовать хирургическое вмешательство, с дополнительной терапией основной причины экзофтальма.
Классификация экзофтальма
Экзофтальм разделяют на такие виды:
- Односторонний — экзофтальм одного глаза. Это признак глазных заболеваний: опухолей, нарушений сосудов и мышц, повреждение глазницы в последствие травмы.
- Двусторонний – возникает на фоне нарушения функциональности эндокринной системы, зобе, заболеваниях крови. Выпучивание может быть незначительным, умеренным и резко выраженным. Это зависит от причины его развития, степени поражения.
- Пульсирующий. При этой форме появляется шум в ушах, головные боли, отечности, слабая функция зрительного нерва.
- Отечный. Появляется при нарушениях щитовидной железы, которые возникли в последствие интоксикации, вирусных и бактериальных заболеваний.
- Осевой – параллельное смещение зрительных осей.
- Тиреотоксический вид появляется на фоне тиреотоксикоза (гиперфункция щитовидки). Характерными признаками является блеск глаз, нарушение подвижности век.
При наличии такого заболевания не стоит забывать об энофтальме. При этой патологии наблюдается углубления глазных яблок внутрь. Эта болезнь возникает при травмах, врожденных патологиях.
Формы
Выраженный экзофтальм может встречаться в нескольких формах:
- Отечный. Развивается на фоне дисфункции эндокринной системы и снижения иммунитета, вследствие повышенного синтеза ТТГ, отличается внезапным проявлением. Сопровождается повышенным офтальмотонусом, орбитальными болями и значительным снижением остроты зрения. Отечное пучеглазие может привести к язвенному поражению роговой оболочки.
- Тиреотоксический. В результате избыточной выработки щитовидкой гормонов развивается тиреотоксикоз, в результате которого может возникать проптоз. Патология развивается преимущественно у женщин, не оказывает влияния на подвижность глаз и является временным нарушением. Тиреотоксический экзофтальм сопровождается тремором конечностей и тахикардией.
- Гипоталамо-гипофизарный. Возникает в результате раздражения гипоталамических центров, на фоне нарушения гормональной системы. Отличается внезапным появлением и стремительным прогрессированием. Сопровождается отеком конъюнктивы, параличом глазных нервов, повышенным внутриглазным давлением, а также нарушением функционирования половой, нервной системы.
- Интермиттирующий. Глазное яблоко выпячивается тогда, когда человек наклоняется вперед. Нередко сопровождается пульсацией и варикозом глазничных вен.
Иногда встречается экзофтальм, возникающий на фоне диффузного токсического зоба. В таком случае патология развивается медленно, клиническая картина выражена незначительно, движение глазных яблок не ограничивается.
Симптомы экзофтальма
Заболевание имеет несколько видов, каждый из них сопровождается характерными признаками. Выпучивание глазного яблока вперед имеет определенную динамику: непрогрессирующею, медленную, стремительную и регрессирующую.
Медленное выпучивание сопровождается незначительным увеличением размеров глаз. Развивается в течение месяца. Потом происходит постепенное увеличение. В большинстве случаев первоначальные изменения не являются заметными. Редко может наблюдаться монокулярное поражение. Стоит отметить, что каждый вид экзофтальма может быть признаком развития других патологий.
Врач определяет клиническую картину с учетом степени выпучивания. Поскольку первая стадия не имеет выраженных симптомов, то обнаружить ее можно только при специальном обследовании.
Вторая степень поражения имеет такие признаки:
- нарушение подвижности глаз;
- раздвоение предметов перед глазами;
- дискомфорт.
Односторонний вид имеет характерный симптом – страбизм. Определить выраженность выпучивания можно при наклонении головы, задержке дыхания. Третья степень вызывает осложнения смыкания век. Это приводит к невозможности осуществлять моргание, закрывать глаза, постепенно повышается сухость конъюнктивы.
Пациенты могут страдать от ощущения жжения, рези в глазах. Прогрессирование этой патологии может иметь осложнения в виде кератопатии. Пациент страдает от болевых ощущений, фотофобии, покраснения глаз. Может повышаться слезотечение. На этом фоне повышается травма роговицы. В тяжелых случаях экзофтальм приводит к снижению остроты зрения и слепоте.
Диагностика пучеглазия
Диагностировать симптомы экзофтальма можно путем изучения общей тонической картины. В процессе выявления экзофтальма офтальмологи используют экзофтальмометр (проптозометр). При помощи этого инструмента можно измерить выстояние глазных яблок из глазниц. Нормой считается выстояние от 13 до 18 мм. Прибор прикладывают к костным кромкам глазниц, сравнивая выступы роговицы. Параметры отражаются в зеркальцах инструмента. Измерения делают при взгляде вниз и вверх.
Если полученное значение превышает 20 мм, ставится диагноз «экзофтальм». Также учитывается разница выстояния между глазами (свыше 2 мм может указывать на патологию). При экзофтальме одного глаза причину следует искать в зрительной системе.
Диагностика экзофтальма
На первом приеме врач изучает анамнез пациента, проводит визуальный осмотр. Также важно выслушать жалобы пациента. Дополнительно понадобится глубокий осмотр состояния глаз:
- офтальмоскопия;
- экзофтальмометрия;
- визометрия;
- биомикроскопия;
- УЗИ;
- МРТ, КТ.
Результаты этих обследований помогают определить этиологию данного заболевания. В процессе наружного осмотра врач должен определить степень выпучивания. Для этого используют специальный прибор – экзофтальмометр Гертеля. С помощью биомикроскопии можно детально изучить состояние роговицы. Также следует использовать тонометр для контроля внутриглазного давления. При развитии вторичных осложнений данной патологии наблюдается стремительное снижение остроты зрения.
В процессе диагностики очень важно определить состояние щитовидной железы. Для этого проводят УЗИ. Дополнительно назначают анализы, для определения уровня гормонов.
Диагностика
Для постановки правильного диагноза и выявления причины патологии офтальмолог может назначать прохождение следующих диагностических мероприятий:
- офтальмоскопия;
- визометрия;
- периметрия;
- тонометрия;
- когерентная томография;
- экзофтальмометр по Гертелю;
- биомикроскопия;
- рентген орбиты глаза;
- УЗД-глаза в В-режиме.
Читайте в отдельной статье: Кровоизлияние в сетчатку глаза: причины, виды и лечение
Важнейшим обследованием является экзофтальмометрия. Дополнительно может проводиться КТ или МРТ, УЗИ щитовидки и различные лабораторные исследования, направленные на определение гормонального фона и исследование иммунитета. Диагностикой и подбором лечения экзофтальма помимо офтальмолога может заниматься эндокринолог, невропатолог, отоларинголог или другие узконаправленные специалисты.
Лечение экзофтальма
Лечение зависит от вида патологии и причины ее возникновения. Также учитывают степень поражения. Одним из эффективных методов является проведение оперативного вмешательства. Наличие заболеваний эндокринной системы, требует курса лекарственной терапии для достижения нормального гормонального фона. В особенно тяжелых случаях может понадобиться удаление щитовидки. При новообразованиях злокачественной этиологии используют лучевую терапию.
Если заболевание прогрессирует, то необходимо применить терапевтическое лечение. Таким способом можно снять воспаление и нормализировать внутриглазное давление.
Для того чтобы лекарственная терапия была эффективной, пациенту рекомендуют отказаться от вредных привычек хотя бы в период лечения. Пациент должен носить темные очки и постоянно пользоваться увлажняющими глазными каплями. Также строго надо соблюдать дозировку приема гормональных препаратов.
Вылечить данное заболевание народными средствами невозможно. Также врачи категорически не рекомендуют заниматься самолечением. Это может привести к развитию тяжелых осложнений и последствий.
Лечение разных видов экзофтальма
Способы лечения экзофтальма зависят от причин патологии. Врач должен учитывать степень выраженности и характер пучеглазия. Нередко терапию экзофтальма назначает не офтальмолог, поскольку требуется лечить причины основной патологии. Для этих целей привлекают эндокринолога, отоларинголога, невропатолога и нейрохирурга.
Пучеглазие и гормоны
Дефект, вызванный переизбытком гормонов гипофиза, лечат глюкокортикостероидами для коррекции функции щитовидной железы. При экзофтальме на фоне диффузного токсического зоба назначают Мерказолил, Дийодтирозин, Метилтиоурацил и радиоактивный йод. Выбор препарата будет зависеть от гормонального фона конкретного пациента. Иногда при экзофтальме, вызванном расстройствами щитовидной железы, назначают пульс-терапию с Преднизолоном. Отечный экзофтальм лечат по аналогичной схеме, с добавлением рентгенотерапии.
Последствия экзофтальма
Развитие последствий зависит от своевременной диагностики, определения причины, и адекватного лечения. Прогноз будет благоприятным только при правильном лечении. Пациент должен иметь хорошее самочувствие, а степень выпучивания глаз визуально незаметной.
Неправильное лечение может стать причиной развития таких осложнений: внутренние кровоизлияния, отечности, повреждение зрительного нерва, кератит, нефрит. Такие последствия требуют лечения.
Тяжелая стадия экзофтальма сопровождается сильным нарушением подвижности глазных яблок. Также могут появиться нарушения других систематичных расстройств. Для предотвращения нежелательных последствий врачи могут использовать оперативное вмешательство. Особенно при развитии подозрительных признаков. Медикаментозное лечение при этом используют в качестве вспомогательной терапии.
Хирургическое вмешательство
Если патологический процесс вызван травмой, онкологией, компрессией зрительного нерва или другими состояниями, не подлежащими консервативному лечению, проводится хирургическое вмешательство. Тип операции зависит от причины экзофтальма. Чаще всего проводится декомпрессия орбиты, способствующая расширению зрительных возможностей. При повреждении роговой оболочки может делаться временное сшивание век. Часто при пучеглазии эндокринного характера осуществляется удаление щитовидной железы. Если проптоз слишком выраженный, то проводится пластическая операция по устранению зрительного дефекта.
Профилактика экзофтальма
Главные правила профилактики – здоровый образ жизни и отказ от вредных привычек. В ежедневном рационе должно быть необходимое количество витаминов и микроэлементов. При подозрении развития офтальмологических заболеваний требуется осмотр у врача. После полноценного обследования назначают правильное лечение.
Развитие данной патологии сопровождается сильным дискомфортом. Пациент страдает от физических неудобств и эмоционального стресса. Выпучивание глаз имеет визуально не эстетический вид. Чтобы лекарственная терапия была эффективной, следует своевременно обращаться к врачу.
Профилактика пучеглазия
Во избежание экзофтальма следует выполнять основные профилактические мероприятия. Человек должен беречь голову и глаза от травмирования. Гигиена глаз обязательна, как и своевременное лечение любых патологий зрительной системы. Также следует осуществлять терапию эндокринных нарушений и болезней носовой полости.
Здоровый образ жизни в профилактике экзофтальма играет важную роль. Чтобы избежать пучеглазия, следует минимизировать количество продуктов и напитков, содержащих спирт, отказаться от сигарет и вредной пищи. Правильное питание и повышение стрессоустойчивости помогают избежать не только экзофтальма, но и других заболеваний зрительной системы.
Большинство заболеваний – результат невнимательного отношения к своему здоровью. Экзофтальм относится именно к таким патологиям, поэтому следует постоянно осуществлять профилактику и регулярно посещать врачебные консультации.
При подозрении на экзофтальм следует посетить нескольких врачей, чтобы узнать разные мнения и поставить точный диагноз. Только своевременная диагностика и правильное лечение гарантируют полное избавление от дефекта.
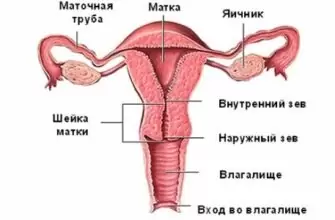
Что такое экзофтальм
Экзофтальм – это моно- или бинокулярное смещение положения глазного яблока вперёд, при этом размеры сохраняются в норме. Визуально это выглядит как выпячивание одного либо обоих глаз. Такая патология служит причиной эстетических проблем, и в глазах постоянно присутствует ощущение рези, сухости и жжения.
В зависимости от природы развития заболевания специалисты выделяют истинный и мнимый экзофтальм. Первый вид недуга выявляется у пациентов в ситуациях, когда характерные симптомы начинают возникать как последствие после различных травм и повреждений глаза. Кроме этого, истинный экзофтальм может появляться у человека при активном росте опухолей различного характера и воспалительных заболеваниях.
Мнимый экзофтальм одного или обоих глаз обычно диагностируется при наличии у пациента таких офтальмологических заболеваний, как асимметрия глазниц либо увеличение глазной щели.
Лечение
Для лечения эндокринной офтальмопатии применяются консервативные, хирургические, лучевые и комбинированные методики.
Дексаметазон используют при лечении эндокринной офтальмопатии
Патогенетическое лечение медикаментами назначается только в активной фазе: пациенты жалуются на светобоязнь и слезотечение, ощущение распирания и песка в глазах, боль в глазных яблоках, усиление выстояния глазных яблок, отечность век и головные боли. В этом случае назначается курс лечения системными глюкокортикоидами (Преднизолон, Метилпреднизолон), обладающими выраженным противовоспалительным действием и имеющими широкий спектр действия на иммунную систему. Лечение проводится в длительные сроки с постепенным снижением дозировки.
Преднизолон – используют при лечении эндокринной офтальмопатии
В случае неэффективности применяемых методов проводится пульс-терапия – введение препаратов капельно в течение 3 суток с последующим повторением лечения уже в сниженной дозе.
Если заболевание находится на стадии ярко выраженных симптомов, возможно сочетание медикаментозного лечения с лучевой терапией в отношении глазных орбит. Это дает более выраженный лечебный эффект, чем использование только глюкокортикоидов.
Показанием к проведению специальной иммуносупрессивной и противовоспалительной терапии могут служить следующие состояния:
- Прогрессирующий экзофтальм с выраженными воспалительными симптомами;
- Выраженный периорбитальный отек, сочетающийся с экзофтальмом, хемозом, ретракцией век и сосудистым застоем;
- Рецидив заболевания;
- Умеренная нейропатия зрительного нерва в стадии компрессии.
Хирургически
При неэффективности консервативного лечения либо быстром прогрессировании симптомов может проводиться лечение оперативными методами. Хирургическое вмешательство при эндокринной офтальмопатии предполагает использование трех основных методик:
- Декомпрессия орбиты. Показана при нейропатии зрительного нерва в прогрессирующей стадии и призвана увеличить объем глазницы. Другими возможными показаниями для проведения операции являются: изъязвления роговицы, выраженный экзофтальм, подвывих глазного яблока. Орбитотомия (декомпрессия орбиты) достигается путем резекции ее стенок (одной или нескольких), удаления ретробульбарной клетчатки;
- Операция на глазодвигательных мышцах. Такой вид оперативного вмешательства может быть использован при развитии паралитического косоглазия (не поддающегося коррекции) либо появления стойкой болезненной диплопии;
- Операции на веках. Представлены большой группой функциональных и пластических вмешательств, обусловленных развившимся нарушением: спастическим заворотом, лагофтальмом, ретракцией, пролапсом слезной железы и др.
Хирургическое вмешательство проводится только в стадии затихания воспалительного процесса или рубцовых изменений. По статистике в оперативном лечении нуждаются около 5% пациентов.
Народные средства
Эндокринная офтальмопатия настолько сложна в диагностике и лечении, что на данный момент даже нет единой эффективной медицинской концепции по поводу терапевтической тактики. Поэтому говорить о лечении болезни народными методами не имеет смысла – их просто нет.
Устранение некоторых симптомов заболевания может быть достигнуто при использовании следующих средств:
- Противоотечные: отвар шиповника или клюквенный морс. Обладая повышенной кислотностью, напитки ускоряют выведение жидкости из тканей и клеток, снижая таким образом и отечность в области глаз;
- Противомикробные: настои ромашки или календулы. Использование настоев в качестве промываний или компрессов поможет устранить действие патогенных микроорганизмов и усилить функциональность слизистой;
- Растения-адаптогены: облепиха, лимонник, имбирь, астрагал. Регулярный прием напитков из этих растений повысит иммунную защиту и позволит активнее сопротивляться болезни.
Использование средств по народным рецептам должно проходить только после консультации врача и быть исключительно дополнением к основному лечению.
Как лечить
Основная задача лечения экзофтальма должна быть направлена на устранение причины возникновения данного симптома. Многочисленные патологии, способные вызвать пучеглазия, требуют различных методов лечения.
Лечение экзофтальма
В зависимости от полученных анализов, офтальмолог назначает тот или иной курс терапии:
- применение глюкокортикостероидных препаратов требуется в тех случаях, когда пучеглазие вызвала эндокринная офтальмопатия;
- если симптом возник на фоне защемления зрительного нерва, то лечение проводится хирургическим методом;
- для снятия воспалительных процессов назначается курс противовоспалительных и антибактериальных препаратов. В редких случаях врачи прибегают к хирургическому вмешательству;
- при возникновении угрозы полной потери зрения медикаментозная терапия бессильна. В таком случае нужна операция;
- онкологические заболевания, спровоцировавшие данный симптом, требуют особого лечения. В данном случае проводится лучевая или химиотерапия;
- для устранения возникших отеков назначаются мочегонные лекарственные средства. Параллельно с этим врачи рекомендуют соблюдать специальную диету, которая заключается в ограничении количества жидкости и соли.
Применение глазных капель
Назначать медицинские препараты может только офтальмолог. К наиболее распространенным противовоспалительным препаратам для лечения экзофтальма относятся «Новометазон», «Кордитекс», «Фортекортин» и «Даксин». Ранее уже отмечалось, что терапия данного симптома сопровождается применением мочегонных средств, среди которых чаще всего назначается «Спирикс», «Верошпирон», «Спиронол» или «Гипотиазид».
«Фортекортин»
На заметку! Заниматься лечением может не только офтальмолог, но и эндокринолог. Как правило, он назначает пациенту медикаменты, способствующие снижению выработки организмом тиреоидных гормонов, что приводит к ликвидации экзофтальма.
Нестероидные препараты в офтальмологии
Что в результате?
У вас повысится иммунитет. Укрепятся стенки сосудов. Улучшится эластичность ваших сосудов и кровообращение в них. Локализуются воспалительные процессы в организме. Восстановится подвижность глазного яблока. Спадут отеки век и конъюнктивы. Улучшится питание и кровоснабжение глазных тканей и мышц. Нормализуется внутриглазное давление. Сократится риск развития осложнений.
Мощное и эффективное лечение прибором «Визулон» быстро устранит клинические проявления болезни, локализует очаги возникновения патологий, уменьшит дозы применения лекарственных препаратов. Это позволит вам жить полноценной жизнью и навсегда забыть о вашем недуге.
У вас улучшится общее состояние организма, устранятся болезненные симптомы и очаги воспаления. Благодаря воздействию прибора повысится эффективность других методов лечения, существенно улучшится прогноз заболевания. Вы сохраните остроту зрения, избавитесь от неприятного эстетического дефекта и скорее вернетесь к своей нормальной жизни.
Симптомы
Данное офтальмологическое заболевание относится к группе болезней, которые проявляются не только в виде физиологических нарушений, но и несут эстетическую нагрузку. Главный признак экзофтальма – выпячивание глазного яблока, двигательная активность которого может сохраняться на первоначальном уровне либо ограничиваться. Обычно заболевание сопровождается отечностью века и конъюнктивы, их покраснением. Нередко при выпирании глаза наблюдается его боковое смещение, в результате чего снижается подвижность. Низкая активность глазного яблока или ее полное отсутствие свидетельствует об интенсивности опухолевого или воспалительного процесса в глазнице.
Экзофтальм с боковым смещением
Зачастую экзофтальм сопровождается снижением зрения. При этом могут наблюдаться кровоизлияния в сетчатку, неврит, застойный диск, атрофия зрительного нерва. Для пучеглазия характерны слезотечение, болевые ощущения в глазах, светобоязнь. В результате неполного смыкания век и высыхания глаза может развиться кератит и дистрофия роговицы глаза. При наличии экзофтальма рефракция глаза может быть изменена в сторону гиперметропии. Это происходит из-за давления, которое образует патологический очаг. В некоторых случаях наблюдается диплопия (двоение в глазах).
Гипоталамо-гипофизарный экзофтальм формируется в результате раздражения гипоталамических центров и возрастания количества вырабатываемого гипофизом тиреотропного гормона. В итоге в гипоталамической области начинаются воспалительные явления, и нарушается гормональное равновесие. При данной форме пучеглазия происходит внезапный, быстро прогрессирующий отек век, возникает парез глазодвигательных нервов и хемоз конъюнктивы, в некоторых случаях – повышенное внутриглазное давление. В организме нарушается терморегуляция, углеводный обмен, водно-солевой баланс, сон, половая функция, психика.
Если экзофтальм формируется на фоне диффузного токсического зоба, он развивается постепенно. Пучеглазие двустороннее и не ярко выражено, глазные яблоки сохраняют нормальную подвижность. Боль в пределах орбиты, воспаление роговой оболочки и диплопия не проявляются. Глазная щель расширяется не только в результате увеличения величины глазного яблока, но и по причине ретракции верхнего века. Возможно проявление симптома Грефе (запаздывание верхнего века при переводе взгляда вниз), Стелльвага (снижение частоты непроизвольных морганий), Дальримпля (появление над роговицей белой полоски склеры при взгляде вниз), Мебиуса (отсутствие либо ослабление глазной конвергенции глаз во время рассматривания близко находящихся предметов) и иных. В запущенных случаях развиваются гипопион и язва роговицы.
Пульсирующий экзофтальм проявляется в виде пульсации выпяченного глазного яблока в такт пульсу. Может возникнуть как непосредственно после перенесенной травмы, так и значительно позже. Легко определяется с помощью пальпации и фонендоскопа. При аппаратном обследовании слышен журчащий систолический шум, который исчезает при сдавливании сонной артерии. Характерная симптоматика, сопровождающая данную форму пучеглазия – сильная головная боль и шум в ушах. Иногда наблюдается расширение вен на лбу, щеках, висках, шее. Возможны застои в венах радужки, склеры, конъюнктивы или сетчатки, а также отек диска зрительного нерва, что нередко приводит к его атрофии. В некоторых случаях появляется паралич глазных мышц.
Интермиттирующий экзофтальм проявляется во время наклонов головы или туловища, при физической активности. Симптоматика схожа с пульсирующей формой пучеглазия, однако проявления выражены слабее.
Причины развития болезни
Точные причины возникновения офтальмопатии Грейвса до сих пор неясны. Факторами, которые могут запускать патологию, считаются:
- инфекции бактериального или вирусного характера;
- солнечное и радиационное излучение;
- стрессовые ситуации;
- табакокурение;
- отравление солями тяжёлых металлов;
- аутоиммунные патологии, например, сахарный диабет.
Механизм развития болезни следующий: в результате спонтанных мутаций иммунная система начинает воспринимать клетчатку, расположенную вокруг глазных яблок, как имеющую рецепторы тиреоидных гормонов, и вырабатывает специфические белки — антитела к ним. Последние, попадая в орбитальную (глазничную) клетчатку, вызывают реакцию, которая протекает с выделением особых веществ — цитокинов, стимулирующих выработку гликозаминогликанов, пролиферацию (усиленное деление) фибробластов и синтез коллагена. Гликозаминогликаны способны связывать жидкость, из-за этого развивается отёк и значительное увеличение объёма клетчатки и глазных мышц, что приводит к экзофтальму — выпячиванию глаз. Со временем воспаление затихает, отёк и инфильтрация окологлазничных тканей заменяются рубцовой тканью, при этом пучеглазие переходит в необратимое состояние.
В основе развития клинической картины заболевания лежат сложные аутоиммунные процессы
При гипертиреозе (повышенном уровне гормонов щитовидки) патологический процесс усугубляется. Около 80% больных обращается с проблемой экзофтальма после длительной терапии по поводу гипертиреоза.
Некоторые пациенты заболевают после операции по тотальному удалению щитовидки. При гипотиреозе (пониженной функции железы и недостатке гормонов) механизм развития болезни несколько отличается. В норме гормон трийодтиронин угнетает выработку фибробластами мукополисахаридов (гликозаминогликанов). При нехватке гормона ингибирующий (угнетающий) эффект снижается и фибробласты активизируются.
Помимо физиологических нарушений в функциональности глаз, в результате развития экзофтальма появляется дефект чисто косметического плана – пучеглазие.
Виды
Экзофтальм подразделяется на следующие формы:
- Мнимый — возникает при значительной близорукости либо врожденных аномалиях, таких как глаукома глаза, аномальная структура черепа, асимметричное расположение глазницы.
При такой форме наблюдается увеличение глазного яблока в размерах.
- Истинный – обнаруживается при гормональных, онкологических болезнях глаз. Данный вид может развиваться в острой и хронической форме.
Истинный экзофтальм классифицируется на подвиды:
- Стационарный — образуется при опухолевидных разрастаниях, являющихся первичными, либо при проникновении в полость глаза опухоли через носовые пазухи, травмах различного происхождения, кистообразных новообразованиях, воспалении тканей органов зрения, грыжи мозга, а также дизостозах.
- Пульсирующий — возникает при повреждениях черепа и мозга, тромбообразовании, аневризмах, травмах глаза. При этом характерно появление пульсирующих ощущений и наличие шума.
- Интермиттирующий – появляется в результате нарушения функционирования сосудистой системы, наблюдается при поворотах и наклонах головы. Имеет тенденцию возникать совместно с пульсирующим видом заболевания.
- Прогрессирующий — формируется вследствие сбоя в системе работы гипоталамуса и гипофиза, а также в результате удаления эндокринных желез.
Как вылечить экзофтальм максимально быстро?
Мы предлагаем инновационный метод цветоимпульсной терапии, открытие которое удостоено Нобелевской премии.
Ответ очевиден: чтобы зрительной системы работала правильно необходимо отладить чёткую работу мозговых центров, отвечающих за её регуляцию. Аппарат «Визулон» решает именно эту задачу.
Препарат был создан на основе метода импульсной терапии. Это один из наиболее прогрессивных и высокоэффективных методов лечения, известных современной мировой медицине. Благодаря импульсной терапии «пробуждаются» определённые участки зрительной системы, что обеспечивает устранение сбоев в её работе. Это происходит вследствие воздействия на основные центры головного мозга.
Эндокринная офтальмопатия с позиций офтальмолога и эндокринолога
В основе патологического процесса ЭОП лежит поражение мягких тканей орбиты на фоне нарушенной функции щитовидной железы. Характер и степень поражения щитовидной железы при этом могут быть различными. При длительном наблюдении за 925 больными с ЭОП в возрасте от 14 до 77 лет (средний возраст 42 года) дисфункция щитовидной железы была обнаружена у 81,5% больных, из них у 73,4% – гиперфункция, у 8,1% – гипофункция. У 18,5% больных на фоне выраженной картины ЭОП эндокринологи констатировали эутиреоидное состояние. Однако хорошо известно, что глазные симптомы могут появиться как до клинических проявлений гипертиреоза, так и спустя 15 и даже 20 лет после его возникновения. И действительно, около 78% наших больных к моменту обращения к офтальмологу длительное время получали медикаментозное лечение по поводу гипертиреоза. В то же время офтальмологам известны случаи появления ЭОП у больных, перенесших операцию на щитовидной железе. Чаще это происходит в случаях тотального удаления щитовидной железы. Ввиду отсутствия временной корреляции между появлением симптомов ЭОП и признаков дисфункции щитовидной железы, появившийся в последние годы термин “эутиреоидная болезнь Грейвса” [2], вероятно, будет пересмотрен. Патогенез На протяжении многих лет дискутируется вопрос о том, что является объектом первичной атаки патологического процесса в орбите: ее клетчатка или экстраокулярные мышцы. Вопрос о первичной мишени иммунного ответа до настоящего времени не решен. Большинство исследователей считают, что ретробульбарная клетчатка является первоначальной антигенной мишенью при ЭОП [3, 4]. Именно на перимизиальных фибробластах, эндотелии сосудов жировой ткани, а не на экстраокулярных миоцитах была обнаружена экспрессия маркеров ЭОП (теплошоковых протеинов 72 кД, HLA-DR-антигенов, межклеточных молекул адгезии ICAM-1, молекул эндотелиальной адгезии лимфоцитов). Образование адгезирующих молекул, экспрессия HLA-DR приводят к инфильтрации ретробульбарных тканей иммуноцитами и запуску иммунных реакций [2, 4]. Причины избирательного поражения мягких тканей орбиты, возможно, кроются в следующем. Не исключено, что фибробласты орбиты имеют собственные антигенные детерминанты, которые и распознает иммунная система [5, 6]. Предполагается, что фибробласты орбиты (преадипоциты), в отличие от фибробластов других локализаций, способны к дифференцировке в адипоциты in vitro [3, 7]. Эндокринная офтальмопатия – аутоиммунное заболевание, проявляющееся патологическими изменениями в мягких тканях орбиты с вторичным вовлечением глаза. В настоящее время существуют две теории патогенеза ЭОП. Согласно одной из них, в качестве возможного механизма рассматривают перекрестное реагирование антител к щитовидной железе с тканями орбиты, наиболее часто встречающееся при диффузном токсическом зобе (ДТЗ). На это указывает частое сочетание (в 90% случаев) ЭОП и ДТЗ [8] и частое одновременное их развитие, уменьшение выраженности глазных симптомов при достижении эутиреоза. У больных с ДТЗ и ЭОП отмечается высокий титр антител к рецептору тиреотропного гормона (ТТГ), который снижается на фоне тиреостатической терапии [3, 9]. По мнению других авторов, ЭОП – самостоятельное аутоиммунное заболевание с преимущественным поражением ретробульбарных тканей. В 5–10% случаев при ЭОП не выявляется дисфункции щитовидной железы [10]. При ЭОП выявляются антитела к мембранам глазодвигательных мышц (с мол. массой 35 и 64 кД; антитела, стимулирующие рост миобластов) [11, 12], фибробластам и орбитальной клетчатке. Причем антитела к глазодвигательным мышцам выявляются не у всех больных, в то время как антитела к орбитальной клетчатке можно считать маркером ЭОП [3, 13]. На рис.1 представлен патогенез ЭОП [13, 14]. Под действием пусковых механизмов, возможно, вирусной или бактериальной инфекции (ретровирусы, Yersenia enterocolitica), токсинов, курения, радиации, стресса у генетически предрасположенных лиц в мягких тканях орбиты экспрессируются аутоантигены. При ЭОП имеется антигенспецифический дефект Т-супрессоров. Это делает возможным выживание и размножение клонов Т-хелперов, направленных против аутоантигенов щитовидной железы и мягких тканей орбиты. В ответ на появление аутоантигенов Т-лимфоциты и макрофаги, инфильтрируя ткани орбиты, высвобождают цитокины. Цитокины индуцируют образование молекул основного комплекса гистосовместимости II класса, теплошоковых протеинов и адгезивных молекул. Цитокины стимулируют пролиферацию ретробульбарных фибробластов, выработку коллагена и гликозаминогликанов (ГАГ). ГАГ с белками образуют протеогликаны, способные связывать воду и вызывать отек мягких тканей орбиты. При гипертиреозе дефект иммунологического контроля усугубляется: при декомпенсированном ДТЗ уменьшается количество Т-супрессоров. При ДТЗ снижается также активность естественных киллеров, что приводит к синтезу аутоантител В-клетками и запуску аутоиммунных реакций. Развитие ЭОП при гипотиреозе можно объяснить следующим образом. В норме трийодтиронин (Т3) ингибирует синтез ГАГ. При гипотиреозе в связи с дефицитом Т3 ингибирующий эффект уменьшается. Кроме того, высокий уровень ТТГ приводит к увеличению экспресии HLA-DR на тиреоцитах, что усиливает патологический процесс в орбитах [14]. Клиническая картина Клинические наблюдения за больными с ЭОП позволяют выделить три самостоятельных формы заболеваний: тиреотоксический экзофтальм, отечный экзофтальм и эндокринную миопатию. В ходе развития патологического процесса тиреотоксический экзофтальм может перейти в отечный экзофтальм, который может завершиться картиной эндокринной миопатии. При последних двух формах морфологически в экстраокулярных мышцах и орбитальной клетчатке в начале процесса наблюдают интенсивную клеточную инфильтрацию, на смену которой приходит стадия фиброза. Тиреотоксический экзофтальм Тиреотоксический экзофтальм встречается всегда на фоне тиреотоксикоза, чаще у женщин. Может быть односторонним. Сопровождается тремором рук, тахикардией, снижением массы тела, нарушением сна. Больные жалуются на раздражительность, постоянное чувство жара. Глазная щель у таких больных распахнута, хотя экзофтальма при этом нет, либо он не превышает 2 мм (рис. 2). Увеличение глазной щели происходит за счет ретракции верхнего века (мышца Мюллера – средний пучок леватора верхнего века находится в состоянии спазма). При тиреотоксическом экзофтальме больные редко мигают, характерен пристальный взгляд. Могут быть обнаружены и другие микросимптомы: симптом Грефе (при взгляде книзу появляется отставание верхнего века и обнажается полоска склеры над верхним лимбом), нежный тремор век при их смыкании, но веки смыкаются полностью. Объем движений экстраокулярных мышц не нарушен, глазное дно остается нормальным, функции глаза не страдают. Репозиция глаза не затруднена. Использование инструментальных методов исследования, включая компьютерную томографию и ядерно-магнитный резонанс, доказывает отсутствие изменений в мягких тканях орбиты. Описанные симптомы исчезают на фоне медикаментозной коррекции дисфункции щитовидной железы. Отечный экзофтальм Отечный экзофтальм появляется как у женщин, так и у мужчин, возникает на фоне гипертиреоза (чаще), гипотиреоза или при эутиреоидном состоянии. Процесс, как правило, двусторонний, но поражение обоих глаз чаще происходит разновременно, интервал иногда составляет несколько месяцев. Начало патологического процесса знаменуется частичным интермиттирующим птозом: верхнее веко по утрам несколько опускается, к вечеру оно занимает нормальное положение, но при этом сохраняется тремор закрытых век. Глазная щель на этой стадии закрывается полностью. В дальнейшем частичный птоз быстро переходит в стойкую ретракцию верхнего века. В механизме ретракции принимают участие три фактора: спазм мышцы Мюллера (на первом этапе), который может быть кратковременным, а затем становится постоянным; постоянный спазм мышцы Мюллера приводит к повышению тонуса верхней прямой мышцы и леватора; длительный повышенный мышечный тонус вызывает возникновение контрактуры в мюллеровской и верхней прямой мышцах. В этот период развивается стационарный экзофтальм. Иногда появлению экзофтальма предшествует мучительная диплопия, обычно с вертикальным компонентом, так как первоначально страдает нижняя прямая мышца. Описанная картина представляет собой компенсированную стадию процесса (рис. 3). Появление белого хемоза у наружного угла глазной щели и вдоль нижнего века, а также возникновение невоспалительного отека периорбитальных тканей и внутриглазной гипертензии характеризуют собой стадию субкомпенсации. Морфологически в этот период находят резкий отек орбитальной клетчатки, интерстициальный отек и клеточную инфильтрацию экстраокулярных мышц (лимфоцитами, плазмоцитами, тучными клетками, макрофагами и большим количеством мукополисахаридов), последние оказываются резко увеличенными в 6–8, иногда в 12 раз (рис. 4). Экзофтальм нарастает достаточно быстро, репозиция глаза становится невозможной, глазная щель не закрывается полностью. В месте прикрепления экстраокулярных мышц к склере появляются застойно полнокровные, расширенные и извитые эписклеральные сосуды, которые формируют фигуру “креста”. Симптом “креста” – патогномоничный признак отечного экзофтальма. Внутриглазное давление остается нормальным только при положении глаза прямо. При взгляде кверху оно повышается на 3–6 мм рт.ст. за счет сдавления глаза увеличенными плотными верхней и нижней прямыми мышцами. Этот признак типичен для ЭОП и никогда не встречается при опухолях орбиты. По мере нарастания патологического процесса ЭОП переходит в стадию декомпенсации, для которой характерно агрессивное нарастание клинических симптомов: экзофтальм достигает больших степеней, появляется несмыкание глазной щели за счет резкого отека периорбитальных тканей и век, глаз неподвижен, возникает оптическая нейропатия, которая может достаточно быстро перейти в атрофию зрительного нерва. В результате сдавления цилиарных нервов развивается тяжелейшая кератопатия или язва роговицы (рис. 5). Без лечения отечный экзофтальм по истечении 12–14 мес завершается фиброзом тканей орбиты, что сопровождается полной неподвижностью глаза и резким снижением зрения (бельмо роговицы или атрофия зрительного нерва). Эндокринная миопатия Эндокринная миопатия – процесс двусторонний, возникает чаще у мужчин на фоне гипотиреоза или эутиреоидного состояния. Заболевание начинается с диплопии, интенсивность которой нарастает постепенно. Диплопия обусловлена резкой ротацией глаза в сторону, ограничением его подвижности. Постепенно развивается экзофтальм с затрудненной репозицией (рис. 6). Другие симптомы, присущие отечному экзофтальму, отсутствуют. Морфологически у таких больных не находят резкого отека орбитальной клетчатки, но имеется резкое утолщение одной или двух экстраокулярных мышц, плотность которых резко повышена. Стадия клеточной инфильтрации очень короткая, и через 4–5 мес развивается фиброз. Лечение Лечение ЭОП проводится совместно офтальмологом и эндокринологом с учетом степени тяжести заболевания и нарушения функции щитовидной железы. Непременным условием успешного лечения является достижение эутиреоидного состояния. При гипотиреозе необходима заместительная терапия L-тироксином под контролем ТТГ. При гипертиреозе показано лечение тиреостатиками (тиамазол), которое проводят длительно (12–18 мес) под контролем общего анализа крови (лейкоциты, тромбоциты) и тиреоидных гормонов. Возможно сочетание тиреостатиков с L-тироксином по принципу “блокирую и замещаю”. При неэффективности консервативной терапии ДТЗ показано оперативное лечение, более предпочтительна тотальная тиреоидэктомия, так как у больных после неполного удаления щитовидной железы отмечается стойкое повышение антител к рецептору ТТГ, что может приводить к прогрессированию ЭОП. Необходимо помнить, что не только тиреотоксикоз, но и гипотиреоз любого генеза оказывает неблагоприятное влияние на течение ЭОП, причем ухудшение состояния глаз наблюдается при резком переходе от одного состояния к другому. Поэтому после оперативного лечения ДТЗ необходимо тщательно следить за уровнем тиреоидных гормонов крови и проводить профилактику и адекватное лечение гипотиреоза. Нередко клиническая картина ЭОП развивается у лиц без клинических признаков нарушения функции щитовидной железы. У этих больных при обследовании можно выявить субклинический гипертиреоз (нормальные уровни тиреоидных гормонов и сниженный уровень ТТГ), субклинический гипотиреоз (нормальные уровни тиреоидных гормонов и повышенный уровень ТТГ) или отсутствие патологических изменений. В последнем случае показано проведение пробы с тиролиберином (200–500 мкг внутривенно струйно) с определением уровня ТТГ исходно и через 30 мин после введения. В дальнейшем больной наблюдается у эндокринолога, проводится динамический контроль тиреоидного статуса. Лечение начинают при манифестации гипер- или гипотиреоза. Лечение ЭОП казуальное, симптоматическое и восстановительное. Казуальную терапию кортикостероидами назначают при субкомпенсации и декомпенсации процесса. Суточная доза их зависит от длительности заболевания, степени агрессивности глазных симптомов и составляет 40–80 мг/сут в пересчете на преднизолон. При резкой декомпенсации процесса, когда имеется угроза потери глаза, назначают дексаметазон по 4 мг каждые 4–8 ч в течение 3–4 сут или пульс-терапию по схеме. При давности заболевания, не превышающей 12–14 мес, стероидную терапию можно комбинировать с наружным облучением орбит. Симптоматическое лечение заключается в назначении пациенту антибактериальных капель, искусственной слезы, солнцезащитных очков и обязательно глазной мази на ночь. Восстановительное хирургическое лечение назначают при эндокринной миопатии с целью улучшения функций пораженных экстраокулярных мышц [1] или при резкой ретракции верхнего века для восстановления его нормального положения.
Литература 1. Бровкина А.Ф. Болезни орбиты. М.,1993. 2. Руководство по медицине. Под ред. Р. Беркоу. М., 1997; 1: 730–3. 3. Advances in Thyroid Eye Disease.International Satellite Symposium of 25 Annual Meeting of the Thyroid Association.Thyroid 1998; 8: 407–71. 4. Burman K.D. Eur J Endocrinol 1997; 136: 583–5. 5. Kahaly G., Forster G., Pitz S. et al. DtschMedWochenschrb 1997; 122: 27–32. 6. Kahaly G., Otto E., Forster G. et al. Exp Clin Endocrinol. Diabetes 1996; 104: 79–83. 7. Pappa A., Calder V., Ajjan R. et al. Clin Exp Immunol 1997; 109: 362–9. 8. Gracia-Naya M., Uson M., Lopez-Lopez A. Rev Neurol 1995; 23: 1059–62. 9. Bahn R.S., Dutton C.M., Natt N. et al. J Clin Endocrinol Metab 1998; 83: 998–1002. 10. Weetman A.P. Autoimmunity 1992; 12: 215–22. 11. Kubota S., Gunji K., Stolarski S. et al. Thyroid 8: 1998; 175–9. 12. Wu Y.J., Clarke E.M.S., Shepherd P. Thyroid 1998; 8: 167–74. 13. Heufelder A.E., Hofbauer L.C., Schworm H.D. Die Medizinische Welt 1997; 48: 230–8. 14. Wiersinga W.M. Thyroid International 1997; 3.
Ломефлоксацин – Окацин (торговое название) CIBA VISION A Novartis Company
Лечение заболеваний щитовидной железы
Если у вас заболевание глаз щитовидной железы, лечение может включать несколько разных этапов. Это связано с тем, что экзофтальм имеет тенденцию развиваться через две основные фазы:
«Активная» фаза – когда симптомы, вызванные воспалением глаз, такие как сухость и покраснение, видны, и у вас могут быть проблемы со зрением.
«Неактивная» фаза – когда состояние стабильно, а многие из симптомов успокаиваются, но вы можете остаться с некоторыми долгосрочными проблемами (включая выпуклые глаза).
Как правило, начальная активная фаза длится от нескольких месяцев до двух лет.
Некоторые из основных видов лечения, которые могут быть предложены, если у вас есть заболевание глаз щитовидной железы, описаны ниже.
Степени
- 1 Экзофтальм незначительный (15,9 ± 0,2мм), веки имеют припухлость, периодически возникает ощущение «песка», изредка слезотечение. Нарушений со стороны функции двигательных мышц глаз нет.
- 2(средняя тяжесть) Экзофтальм умеренный (17,9 ± 0,2мм), наблюдаются нерезкие изменения со стороны конъюнктивы, легкое либо умеренное нарушение функции экстраокулярных мышц, стойкое ощущение «песка», нестойкая диплопия, слезотечение, светобоязнь.
- 3(тяжелая) Экзофтальм резко выражен (22,2 ±1,1мм), наблюдается нарушение смыкания век, стойкая диплопия, изъязвление роговицы, выраженные нарушения функции двигательных мышц глаза, признаки атрофии ЗН.
Вместе с тем, существует классификация Бровкиной, включающая три формы ЭОП: отечный экзофтальм, тиреотоксический экзофтальм, эндокринную миопатию. Каждая из выделенных форм со временем переходит в последующую более тяжелую.
Терапия тиреотоксикоза
Консервативное лечение назначается при незначительном увеличении размеров щитовидной железы без симптомов сдавливания пищевода, трахеи и выраженных признаков эндокринной офтальмопатии. Пациентам с узлами щитовидки и экзофтальмом медикаментозную терапию назначают перед хирургическим лечением или применением радиоактивного йода.
Добиться эутиреоидного состояния удается через 3–5 недель после курса тиреостатиков. В 50% случаев ремиссия сохраняет до 2 лет, у остальных пациентов происходят рецидивы. При этом в крови пациентов обнаруживается высокий титр антител к ТТГ.
Тиреостатическую терапию у больных офтальмопатией проводят препаратами группы тионамидов:
- Тимозол;
- Мерказолил.
Дополнительно назначаются β-адреноблокаторы для предотвращения тканевого превращения тироксина в трийодтиронин. Существует 2 вида тиореостатического лечения: монотерапия или комплексное сочетание тиреостатиков с L-тироксином. Эффективность результатов оценивают по уровню Т3, Т4, показатели ТТГ неинформативны.
Радиойодтерапия при эндокринной офтальмопатии проводится путем приема активной молекулы йода, которая способна накапливаться в тканях щитовидной железы и вызывать разрушение ее клеток. В результате уменьшается секреция тиреоидных гормонов с последующим развитием гипотиреоза и назначением заместительной терапии тироксином.
Хирургическое вмешательство показано при больших размерах щитовидной железы, компрессии пищевода, трахеи, аномальном расположении зоба и неэффективности консервативного лечения. Проводят частичное иссечение органа или удаляют щитовидку полностью.
Хирургическое лечение эндокринной офтальмопатии
Показанием к хирургическому вмешательству служит:
- неэффективность консервативной терапии;
- компрессионная оптическая нейропатия;
- подвывих глазного яблока;
- выраженный экзофтальм;
- симптомы тяжелого поражения роговицы.
Декомпрессия орбит при эндокринной офтальмопатии предотвращает гибель глаза, увеличивает объем глазниц. В ходе операции выполняют частичное удаление стенок орбиты и пораженной клетчатки, это позволяет замедлить прогрессирование недуга, снизить внутриглазное давление, уменьшить экзофтальм.
Декомпрессия орбит проводится несколькими способами:
- Трансантральный метод заключается в удалении нижней, медиальной или наружной стенки орбиты. Осложнением операции может быть нарушение чувствительности в периорбитальной области.
- Трансфронтальная декомпрессия выполняется за счет иссечения передней стенки орбиты с доступом через лобную кость. В результате уменьшаются симптомы экзофтальма, снижается давление. При этом методе существует риск развития кровотечения, повреждения структур головного мозга, ликвореи, менингита.
- Внутренняя ДО – это удаление ретробульбарной клетчатки объемом до 6 мм³. Такой способ применяют при нормальном состоянии мягких тканей (офтальмопатия 2 класс Sа), что определяется по результатам КТ, МРТ.
- Трансэндмоидальная эндоскопическая декомпрессия – удаление медиальной стенки орбиты до клиновидной пазухи. В результате операции ретробульбарные ткани смещаются в область решетчатого лабиринта, нормализуется положение глазного яблока, удается добиться регрессии экзофтальма.
Хирургическая коррекция глазодвигательных мышц при косоглазии, диплопии проводится в период стабилизации состояния больного. Чтобы достичь желаемого результата, улучшить бинокулярное зрение у больных офтальмопатией может потребоваться несколько операций. Для устранения косметических дефектов проводят хирургическое удлинение век, делают инъекции Ботулоксина, субконъюнктивального Триамцинолона для уменьшения ретракции и полного закрытия глаза.
Латеральная тарзорафия (ушивание краев век) при эндокринной офтальмопатии помогает провести коррекцию верхнего и нижнего века, но эффективность этой процедуры меньше, чем ДО. Тенотомия мышц Мюллера позволяет добиться опущения века. Заключительным этапом является блефаропластика и дакриопексия слезных точек.
Характерные симптомы
У каждого пациента экзофтальм протекает по-разному. У некоторых людей данный симптом практически незаметный, а у других, наоборот, выражен очень сильно. В большинстве случаев для подтверждения диагноза достаточно провести визуальный осмотр, но также могут потребоваться дополнительные диагностические процедуры.
Офтальмопания при гипертериозе
Запущенная форма патологии сопровождается целым рядом неприятных признаков, среди которых:
- повышенная сухость глаз;
- проблемы с закрытием век (их невозможно полностью сомкнуть);
- развитие косоглазости;
- диплопия;
- нарушение функционирования глазных мышц, при котором их подвижность ограничивается;
- глазное яблоко меняет свое положение.
Как выглядит экзофтальм
Длительное течение экзофтальма нередко приводит к защемлению зрительного нерва, при котором возникают дополнительные симптомы наподобие повышения внутриглазного давления. Если параллельно с этим нарушается кровообращение, то повышается риск частичной или полной потери зрения.
Профилактика
Для того, чтобы предупредить возникновение эндокринной офтальмопатии, необходимо поддерживать эндокринную систему в здоровом состоянии. Важно также соблюдать гигиену органов зрения, чтобы избежать попадания инфекции. При появлении первых симптомов заболевания необходимо сразу обратиться к врачу, в этом случае основных деформаций можно избежать.
Глазные капли Трусопт с инструкцией
Как вылечить ячмень на глазу, когда он появился – при первых симптомах и запущенные стадии, расскажет эта статья.
Все про глазные капли Косопт расскажет эта статья.
Общие рекомендации при экзофтальме
Вы также можете соблюдать следующие рекомендации, чтобы облегчить некоторые симптомы, связанные с активной фазой заболевания щитовидной железы.
Важно бросить курить, если вы курите. Эта вредная привычка может значительно увеличить риск возникновения проблем со зрением.
Во время сна под голову подкладывайте дополнительные подушки. Это может помочь уменьшить отечность вокруг глаз.
Носите солнцезащитные очки, если у вас есть светобоязнь (чувствительность к свету).
Пытайтесь не подвергать глаза таким раздражителям, как пыль.
Применяйте глазные капли, чтобы облегчить болезненность и увлажнить глаза, если у вас есть сухость глаза.
Носите очки со специальными призмами, предназначенными для коррекции двойного зрения.
Если ваша болезнь щитовидной железы является легкой, то соблюдение приведенных выше рекомендаций наряду с лекарствами для выравнивания уровней гормонов щитовидной железы может быть достаточным для лечения экзофтальма.
Особенности лечения беременных
При выявлении эндокринной офтальмопатии во время беременности, будущим мамам следует знать, что это такое заболевание, которое не опасно для их здоровья и жизни малыша. Специфического подхода к ее лечению нет. Особое внимание при беременности уделяют работе щитовидной железы, особенно у пациенток с тиреотоксикозом и диффузным токсическим зобом. Для установления точного диагноза и проведения правильного лечения необходима дифференциальная диагностика.
Лечение диффузного зоба во время беременности заключается в ежедневном приеме 250 мкг йода, иногда в сочетании с левотироксином натрия.
Лечение тиреотоксикоза при вынашивании ребенка сводится к принятию небольших доз пропилтиоурацила. Его целью является поддержание гормона Т4 на верхней границе нормальных показателей.
Операция назначается только в самых сложных случаях.
Прогноз
Своевременное начало терапии позволяет добиться ремиссии и полного исцеления с помощью медикаментов. Однако, если состояние пациента тяжелое, приходится раздумывать над хирургическим вмешательством.
Только в 1-2% случаев наблюдаются остаточные явления и значительное повреждение органов зрения. Чтобы не допустить этого, при возникновении первых симптомов нужно обращаться к специалисту.
Кортикостероиды помогут остановить “борьбу” организма со здоровыми клетками
Данная статья носит лишь информационный характер. Эндокринная офтальмопатия — болезнь опасная, доставляющая существенный дискомфорт. Поэтому и игнорировать консультации со специалистом не следует.
Причины возникновения
Экзофтальм может проявиться в любом возрасте и служит симптомом наличия различных болезней (врожденных или приобретенных).
Односторонний экзофтальм
Причинами одностороннего экзофтальма являются офтальмологические заболевания, двустороннего – недуги, не связанные с органами зрения. Самыми частыми факторами, вызывающими формирование пучеглазия, являются:
- нарушение работы эндокринной системы;
- врожденная глаукома;
- отечность, опухоль глазницы;
- гидроцефалия;
- паралич глазных мышц;
- травмы, сопровождаемые кровоизлиянием в глазницу;
- воспаление слезных желез, пазух носа;
- гипоталамические синдромы;
- васкулит сосудов, варикоз глазницы;
- диффузный токсический зоб;
- башенный череп;
- лимфаденозы;
- некоторые заболевания крови.
Основная причина возникновения экзофтальма – рост объема тканей орбиты в ретробульбарном пространстве в результате нейродистрофических, воспалительных, опухолевых либо травматических процессов. Эти процессы могут носить общий (экстраорбитальный) и локальный (интраорбитальный) характер.
Вам нужно эффективное лечение, но все же есть сомнения?
«Визулон» на сегодняшний день считается одним из наиболее мощных методов лечения болезней очень разнообразной этиологии. Он прекрасно сочетается с традиционными методами лечения и позволяет организму лучше восстанавливаться. Сегодня аппарат «Визулон» – это:
- Метод лечения, удостоенный Нобелевской премии по физиологии и медицине
- История разработки прибора имеет более 20 лет.
- «Визулон» принимает участие на медицинских выставках по всему миру.
- Об аппарате «Визулон» пишет пресса (такие издания как КП и другие).
- «Визулон» используют тысячи людей в 26 странах мира.
- Производится в России на предприятиях военно-промышленного комплекса.
- Можно эффективно использовать совместно с любыми лекарственными препаратами, без каких-либо побочных эффектов.
- Прибор не имеет противопоказаний.
Диагностика патологии
Для постановки диагноза больной должен пройти офтальмологическое и эндокринологическое обследование.
Эндокринолог назначает пациенту ультразвуковое исследование щитовидки. В случае обнаружения крупных узлов выполняется пункционная биопсия с гистологическим исследованием материала. Для уточнения функциональной способности железы больной сдаёт анализы на тиреоидные гормоны, антитела к её тканям.
Офтальмолог во время обследования пациента преследует цель визуализировать структуры органов зрения и оценить зрительные функции. Для этого проводятся:
- визометрия (обследование с помощью таблиц);
- периметрия (исследование границ зрительных полей);
- оценка двигательных способностей глазных яблок;
- экзофтальмометрия и измерение угла гипертропии (косоглазия) для определения степени выпячивания и отклонения глазных яблок;
- офтальмоскопия (изучение глазного дна) для оценки состояния зрительного нерва;
- биомикроскопия — для определения состояния остальных структур глаза;
- тонометрия — для измерения внутриглазного давления.
Ультразвуковое исследование, магнитно-резонансная или компьютерная томография проводятся с целью дифференцирования заболевания с новообразованиями окологлазничной клетчатки.
Для уточнения степени деструктивных процессов в периорбитальных тканях применяют МРТ
Важным этапом диагностики является оценка иммунного статуса больного, с этой целью сдаётся кровь на иммунограмму.
После установки диагноза важно определить клиническую активность заболевания. Для этого используется шкала CAS:
- Болезненное давление позади глазных яблок на протяжении последнего месяца.
- Болевые ощущения при попытке изменить направление взгляда.
- Гиперемия (краснота) век.
- Отёчность.
- Покраснение слизистой оболочки глаз.
- Хемоз — отёк конъюнктивной оболочки.
- Отёк карункулы (слёзного мясца).
Активность оценивается в баллах — 1 балл соответствует 1 симптому. Общая оценка может быть от 0 (неактивная фаза) до 7 (выраженная). Заболевание считается активным при оценке выше 4 баллов.
Дифференциальный диагноз
Патологию следует отличать от других заболеваний — новообразований (особенно при поражении офтальмопатией одного глаза), псевдоэкзофтальма при высокой степени миопии, нейропатии зрительного нерва, возникшей по другим причинам, флегмоны глазницы, миастении.