Существуют простые гинекологические обследования, которые позволяют предотвратить тяжелые заболевания, зачастую угрожающие жизни женщины. Одной из таких процедур является осмотр шейки матки.
Рутинная манипуляция выявляет опухолевые и воспалительные процессы в органах малого таза, включая даже начальные стадии болезней.
Процедура простая и не требует много времени, совершенно безопасная. Проходить обследование необходимо всем женщинам хотя бы раз в год.
Диагностика проводится на гинекологическом кресле
Зачем нужно проводить осмотр?
Среди причин, резко снижающих продолжительность жизни женщин, опухоли половой системы стоят в первых рядах. Тенденция связана с ранним началом сексуальной активности и генетическим несовершенством местной иммунной защиты.
Поэтому, обследование с помощью зеркала – это простой и действенный способ осуществить раннюю диагностику тяжелой гинекологической патологии. Процедура чрезвычайно важна для женщин, чей возраст перешагнул отметку в 30 лет.
Манипуляция позволяет оценить следующие параметры:
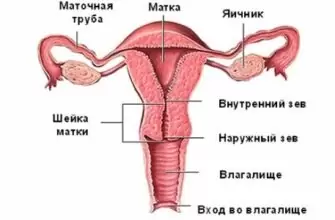
- внешний вид маточного зева;
- наличие эрозий или иных повреждений слизистой;
- характер выделений;
- выполнить забор анализов для мазков;
- особенности воспалительного процесса;
- наличие опухолей в шеечной части матки либо на стенках влагалища;
- степень подвижности матки.
Кроме диагностической цели, во время осмотра легко провести лечебные манипуляции, которые быстро устранят патологический процесс.
При подозрении на точечные образования, которые трудно оценить глазом, проводится осмотр под микроскопом шеечной зоны. Эта процедура, немного, дискомфортная. Но позволяет диагностировать опухоли на ранних стадиях.
Набор для осмотра
Как подготовиться к осмотру?
Диагностика требует определенной подготовки. Проводить осмотр можно в любое удобное время. Но лучше в первой половине дня, чтобы получить результаты анализов мазков.
Что такое анализ на скрытые инфекции и как его сдать
Действия женщины для подготовки к гинекологической манипуляции не слишком обременительны. Они включают:
- запрет на сексуальную активность за 24 часа;
- прекращение спринцеваний за 2 суток;
- опорожнение мочевого пузыря непосредственно перед обследованием;
- гигиенические процедуры с помощью воды и нейтрального мыла в день осмотра;
- иногда медперсонал просит принести одноразовые перчатки и пеленку.
Лучшим периодом для проведения процедуры является отрезок времени в первые 4 дня после окончания менструаций. В экстренных ситуациях манипуляция проводится в любое время по показаниям.
В план подготовки врачом зачастую вносятся изменения, которые направлены на повышение диагностической значимости осмотра шейки. Поэтому при наличии рекомендаций доктора, их надо выполнять неукоснительно.
Методика проведения
Процедура проходит в кабинете врача-гинеколога в амбулаторных или стационарных условиях. Для диагностики требуется минимум оборудования:
- гинекологическое кресло;
- хорошо освещенное помещение;
- одноразовые перчатки;
- пеленка для пациентки;
- влагалищное зеркало (обычно одноразовое двустворчатое с раздвижным механизмом);
- растворы для обработки шейки матки;
- цитощетка для взятия материала;
- микроскоп — при необходимости увеличения патологического процесса в шейке.
Пациентка располагается на гинекологическом кресле, раздвинув ноги и укрепив их на специальных подставках. Гинеколог получает доступ к половым органам женщины, вводит во влагалище зеркало и с помощью подъемно-раздвижного механизма обнажает шейку.
Техника проведения
Далее проводится визуальный осмотр. При наличии подозрительных участков, которые отличаются по внешнему виду от нормальной слизистой, доктор берет биопсию – кусочек ткани для исследования. Процедура занимает не более 15 минут. Дискомфорта не приносит, но после манипуляции шейка матки может немного кровоточить, особенно при проведении биопсии.
Почему кровит при обследовании цервикального канала?
Гинекологический осмотр – инвазивная процедура, так как в полость влагалища вводятся инородные предметы. Поэтому возможны различные выделения и запах из половых путей во время и после манипуляции.
Смешанная флора: вариант нормы или нарушение?
Женщин всегда беспокоит вопрос, почему кровит шейка матки при осмотре. Причин всегда несколько:
- грубый контакт с нежной слизистой влагалища, что вызывает микро-повреждения сосудов;
- неполное окончание менструаций;
- наличие воспалительного процесса в шейке;
- опухоли матки и влагалища;
- микротравма при биопсии.
Абсолютно нормально, если имеются небольшие кровянистые выделения после взятия материала на цитологическое исследование.
Ситуации, когда кровит шейка матки при осмотре, а затем и после него, в течение более 24 часов, требуют консультации врача. На практике большинство случаев кровоточивости связано с наличием воспалительного процесса и взятием материала на исследование.
Могут ли возникнуть микро травмы
Слизистая цервикса, а также влагалища довольно уязвимая. Ее легко ранить при грубом контакте. Возникают механические повреждения, которые сопровождаются кровоточивостью.
Признаки микро травматизации следующие:
- дискомфорт внизу живота после процедуры;
- наличие крови на перчатке гинеколога после осмотра;
- использование биопсийных щипцов;
- применение грубой цитощетки для мазка;
- полное прекращение всех выделений и неприятных ощущений в течение суток.
Механические повреждения не несут серьезной угрозы здоровью женщины. Как и другие ссадины, они быстро заживают. При наличии выраженного кровотечения требуется его остановка путем коагуляции.
С помощью зеркал врач берет соскоб для дальнейшего изучения микрофлоры цервикального канала
Что позволяет выявить диагностика?
Влагалищное обследование зачастую выявляет опасные патологические процессы. Одним из них является злокачественная опухоль.
Рак шейки матки можно выявить и при гинекологическом осмотре. Его признаки следующие:
- бугристые контуры шейки;
- наличие экзофитного образования во влагалище;
- эрозивно-деструктивные изменения слизистой;
- шейка резко кровоточит при визуальном осмотре с незначительным контактом;
- кровянистые выделения и неприятный запах из влагалища;
- задержка менструаций;
- общее похудение, слабость и анемизация.
Помимо опухолей осмотр выявляет воспалительные процессы, эрозии, предраковые состояния и патологические ситуации при беременности.
Основные принципы лечения
Выявленная патология при осмотре подлежит терапевтическому воздействию. Применяются следующие принципы оказания помощи женщине:
- антибактериальная терапия;
- использование гемостатиков;
- местное противовоспалительное воздействие;
- электрокоагуляция при наличии эрозий или кровотечения;
- радикальные операции при опухолях.
Цервикометрия при беременности: особенности проведения
Выбор лечебной тактики зависит от конкретной патологии и состояния организма женщины.
Как проводится осмотр при беременности
Если возникает задержка менструаций при регулярной половой жизни, то возникает повод пройти влагалищное обследование с целью выявления беременности.
Техника осмотра цервикального канала не отличается от обычного профилактического посещения врача. Доктор обратит внимание на следующие параметры:
- наличие внешних деформаций шейки матки;
- особенности выделений из половых путей;
- синюшность шейки – как одного из признаков беременности;
- состояние внутреннего зева – на ранних сроках он всегда плотно закрыт;
- взятие мазков на исследование.
Биопсия и лечебные процедуры применяются только в случае жизненной необходимости. На практике даже диагностированные патологические процессы излечиваются после благополучного родоразрешения. Воспалительные изменения по результатам осмотра или анализа мазков требуют медикаментозной коррекции даже при беременности.
Бимануальное обследование
Что смотрит гинеколог перед родами?
После 38 недели беременности начинается подготовительный этап к родам. Осмотр шейки после начала схваток несет важнейшую информацию о готовности половых органов к родоразрешению.
Оцениваются следующие параметры:
- внешний вид;
- наличие выделений;
- патологические процессы на слизистой;
- раскрытие внутреннего зева;
- состояние стенок влагалища.
Внутренний зев в процессе родов раскрывается на величину до десятка сантиметров, чтобы головка малыша свободно проходила по родовым путям.
Если шейка не раскрывается, акушер прибегает к стимуляции родовой деятельности.
Процесс раскрытия шейки в родах
Таким образом, визуальное обследование шейки матки – важнейший диагностический прием в современной гинекологической практике. Несмотря на свою простоту, оно не потеряло актуальности в сегодняшние дни.
Манипуляция помогает диагностировать проблемы со здоровьем на ранних стадиях, позволяя эффективно подобрать лечебные мероприятия.
Что такое стриппинг и чем опасен осмотр шейки перед родами «с
Абсолютное большинство будущих и состоявшихся мам считают вагинальный осмотр перед родами совершенно нормальной, рутинной и нужной процедурой. Доктор «вручную» оценивает состояние шейки, ее длину, степень сглаженности, есть ли раскрытие. А если подходит срок ПДР, то осмотр проводят «с пристрастием», помогая шейке подготовиться, а родам — быстрее начаться.
Как правило, ощущения при этом не самые приятные. После осмотра нередко отходит пробка, порой — с кровянистыми включениями, а роды и на самом деле могут начаться в ближайшие дни, если не часы.
Женщины, прошедшие через такой осмотр, называют его «поковыряться в шейке», а на языке медицины это — стриппинг мембран или принудительное отделение оболочек околоплодного пузыря от стенок матки.
Безопасно ли это? Нужна ли такая процедура и должна ли беременная давать согласие на ее проведение? Рассказываем все о стриппинге и узнаем мнение авторитетного акушера-гинеколога.
Отделяют оболочки околоплодного пузыря вручную при хотя бы небольшом раскрытии шейки матки, совмещая это обычно с осмотром и оценкой состояния шейки и влагалища. Доктор вводит палец в отверстие шейки матки и поворачивает его по окружности, отделяя оболочки околоплодного пузыря (амниотическую мембрану) от стенок матки и механически расширяя, принуждая шейку раскрываться.
Те, кто прошел через принудительное раскрытие шейки и стриппинг мембран, об этом обычно не забывают. Процедура болезненная, хотя и не сравнима с родовой болью. Однако если об ощущениях во время родов можно узнать заранее и настроиться на боль, то о болезненности стриппинга обычно никто не сообщает.
Более того, в большинстве случаев врач или акушерка совсем не предупреждают о том, что собираются делать, и не оставляют пациентке выбора.
Иногда можно узнать заранее о предстоящей процедуре, например, по словам «Сейчас расслабьтесь, я Вас хорошенько посмотрю» или обещаниям, что после осмотра может отойти пробка и начало родов ускорится.
Но вот о том, что предстоит медицинская процедура, она имеет название, показания, противопоказания, и может вызвать осложнения, обычно не сообщают. А ведь у пациентки есть не только право знать, чем опасен стриппинг, но и согласиться или отказаться от него.
Нижняя часть амниотических оболочек при отделении «отслаивают» от шейки и стенок матки. И введение пальца, и манипуляция вызывают болезненные ощущения, потом может «ныть» низ живота, выделяться кровь, отойти слизистая пробка, защищающая шейку матки и саму матку от инфекции. В норме это считается предвестником родов, однако при стриппинге это — следствие манипуляций. Что еще может быть?
- Травма шейки, если раскрытие оценивается неправильно или доктор неверно проводит процедуру.
- Кровотечение из-за ранней и слишком быстрой отслойки мембран, расширения канала шейки.
- Внесение инфекции из влагалища или ее самостоятельное последующее проникновение, так как пробка отходит, и защищать амниотический мешок и ребенка от бактерий больше нечему.
- Может начаться излитие вод без самих родов, что опасно и безводным периодом, и последующей стимуляцией в родах, и инфицированием плода.
- Более того, при желании можно намеренно вскрыть пузырь или поставить препарат для местной стимуляции начала родов, и сделать это незаметно для женщины.
Стриппинг не отмечают в медицинской карте. Осмотр — да, а вот саму манипуляцию с мембранами и шейкой — нет. Это неофициальный, хотя и популярный метод стимуляции родов, и отметку о нем в документах не сделают. А значит, в случае осложнений виновного найти будет невозможно.
Несмотря на внушительный список недостатков и возможных осложнений, стриппинг считают самым мягким и естественным методом для стимулирования родового процесса.
К примеру, если сроки беременности затянулись и шейка уже открыта, или роды начались, но идут медленно, и нужно их немного ускорить.
Поэтому к нему стоит прибегать в такой ситуации, когда стимуляция точно нужна. Но делать это надо осознанно.
Если стриппинг настолько вреден, то почему же к этой процедуре прибегают практически все врачи? Мало какой будущей маме удается избежать залезания на кресло в последние недели перед родами и отказаться от «пристального внимания» к шейке матки. Правда малоприятна: ручной осмотр перед родами — пережиток прежних времен и признак некомпетентности врача.
Др. Елена Березовская, врач-исследователь, акушер-гинеколог, автор бестселлеров о женском здоровье, г. Торонто, Канада
До госпитализации рожениц (конец 50-х годов прошлого века) врачи и акушерки не осматривали беременных женщин перед родами ради того, чтобы знать состояние шейки матки.
Если и проводился ручной осмотр (введение пальцев), то только в родах, чтобы определить сглаживание и раскрытие шейки матки. Но чаще всего это было манипуляцией для вызова или ускорения родов.
Пальцы вводились в канал шейки матки, и ими пытались расширить канал (как расширяют инструментами для проведения аборта), а также отслоить прилегающие плодные оболочки. Таким образом, эта манипуляция вошла в акушерство как один из методов вызова родов.
Конечно, все это имеет немало негативных последствий: возможен разрыв плодных оболочек, инфицирование оболочек, преждевременные роды, вообще прерывание беременности, выпадение и повреждение пуповины.
Когда беременные женщины идут на осмотр к врачу и после жалуются, что осмотр был очень болезненным, что появились какие-то выделения, в том числе кровянистые, это ни что иное, как попытка врача прервать беременность и вызвать роды.
Если говорить о рациональности проведения ручного исследования при беременности, с появлением УЗИ она исчезла.
Почему? С помощью УЗИ, особенно с использованием влагалищного датчика, можно получить больше информации о состоянии шейки матки, самой матки, плаценты, плода, околоплодных вод, чем с помощью пальцев и рук врача.
Можно точно определить длину шейки матки, состояние ее канала, наружного и внутреннего зева. Но на поздних сроках беременности состояние шейки матки как раз особой роли не играет — нам куда важнее состояние ребенка и матери.
Еще одна догма доминирует среди акушеров старой школы: шейка матки готовится к родам в течение нескольких дней-недель, или же ее нужно готовить, если она длинная, плотная и закрытая. Эта догма ложная.
- Во-первых, длина и ширина (диаметр) шейки матки меняются по ходу беременности: шейка становится короче и шире.
- Во-вторых, это сугубо индивидуальный процесс: у кого-то изменения больше, у кого-то меньше, у кого-то их нет до самих родов — все это норма беременности.
- В-третьих, состояние шейки матки не имеет прогностического значения о времени наступления родов в третьем триместре. О короткой шейке матки (меньше 2,5 см) говорят во втором триместре и начале третьего триместра (14-36 недель).
- В-четвертых, перед родами или с наступлением родовой деятельности шейка может меняться в размерах и по консистенции в считанные часы без всякой подготовки. Во всем мире мониторинг шейки матки до появления родовой деятельности не проводят, а подготовки к родам как таковой нет. Есть кратковременная подготовка к кесареву сечению. Вызов родов проводится методами, которые так или иначе влияют на состояние шейки матки.
Таким образом, ручное (пальцевое) исследование шейки матки у беременных женщин не проводится в прогрессивном акушерстве. Вызов родов по желанию врача без показаний со стороны матери или/и плода можно расценивать как проявление отсталости или малограмотности и вообще опасный для женщины инцидент.
Что же делать, если доктор приглашает на кресло и не особенно охотно отвечает на вопросы? Помнить, что осмотр перед родами совсем не нужен. Мазок на инфекции можно сдать без осмотра, оценить состояние шейки (которое все равно не имеет значения) — при помощи УЗИ.
Так что надо помнить: отказаться от осмотра имеет право любая женщина на любом сроке беременности.
И если в течение беременности осмотр порой необходим, то на последних неделях перед родами своим правом на отказ надо воспользоваться во имя своего здоровья и здоровья малыша.
Осмотр шейки матки перед родами – описание процедуры
Сосед-Домосед
Рубрика: Здоровье семьи
Добрый день, дорогие женщины. Данную статью мы посвятим такой гинекологической процедуре, как осмотр шейки матки перед родами. Важность этой операции трудно переоценить.
Именно благодаря ей можно определить готовность организма к родам, выявить и своевременно устранить какие-либо дефекты. Проще говоря, данный осмотр – это гарантия нормального протекания родовой деятельности, а также сохранения здоровья матери и малыша.
Осмотр шейки матки перед родами как проходит?
Как происходит предродовой осмотр, хочет знать каждая роженица. В принципе, такая процедура практически не отличается от операций, которые проводятся во время профилактического посещения гинеколога.
Как правило, ее осуществляют на заключительном этапе беременности (за несколько дней до родов). При ее проведении женщина находится на гинекологическом кресле в горизонтальном положении.
Врач всегда осуществляет данную процедуру в одноразовых стерильных перчатках. Алгоритм осмотра следующий.
- Сначала гинеколог изучает состояние наружных половых органов, особое внимание уделяется большим и малым половым губам.
- Затем начинается, так называемый, осмотр шейки матки перед родами в зеркалах. С помощью этих приспособлений врач определяет зрелость шейки матки и ее готовность к родам. Показателями оптимального состояния шейки матки является ее малая длина (не больше 2 см), достаточная ширина канала шейки (через него должен свободно проходить палец), центрированное расположение шейки (она должна находиться в центральной части малого таза).
Подобное исследование влагалища имеет место и на начальных этапах родовой деятельности. Благодаря ему происходит диагностика состояния родовых путей, определяется предлежащая часть плода, проходящая по данным путям (это может быть тазовый конец либо головка).
Кроме того, при таких исследованиях врач смотрит, с какой динамикой раскрывается шейка матки, наблюдает за продвижением предлежащей части плода.
При проведении таких осмотров у гинеколога также осуществляются следующие действия:
- изучается состояние плодного пузыря (определяется его целостность, степень напряжения, насколько он заполнен водами);
- выявляется степень сглаженности матки;
- проверяется, насколько раскрыт маточный зев (оптимальные показатели равняются 10-12 см);
- изучается состояние краев зева (они могут быть мягкими либо плотными, толстыми либо тонкими).
На активных стадиях родовой деятельности осмотр проводят, если:
- произошло излитие околоплодных вод;
- у роженицы возникли потуги; как правило, такие потуги схожи с позывами на дефекацию (опорожнение прямой кишки);
- возникли какие-либо осложнения (кровит влагалище, заметно ухудшилось состояние матери либо плода, родовая деятельность слишком слаба).
Предродовый осмотр шейки матки перед родами всегда должны проходить с максимальной осторожностью, т.к. высока вероятность попадания во влагалище болезнетворных микробов.
Чтобы уберечь роженицу от возможных осложнений, перед началом процедуры родовые пути в обязательном порядке обрабатываются антисептиком.
Многих женщин (в особенности тех, кто переживает первую беременность) интересует вопрос – больно ли проходят такие осмотры.
Однозначного ответа на данный вопрос нет. Все зависит от состояния шейки матки и наличия определенных проблем. При нормальном течении беременности женщина может почувствовать разве что небольшой дискомфорт.
Какие отклонения могут быть выявлены при осмотре влагалища?
Нередко гинеколог обнаруживает у будущих мам небольшое количество коричневых выделений.
Они могут появиться по ряду причин:
- ведение половой жизни на заключительных стадиях беременности,
- отхождение слизистой пробки, имеющее место непосредственно перед родами,
- несерьезные травмы шейки матки, полученные во время предыдущих осмотров.
Подобные выделения не таят в себе опасности и не влияют на дальнейшее вынашивание ребенка.
Однако если такие мазанья имеют неприятный запах и присутствуют в большом количестве, значит возникли весомые осложнения (во влагалище попала инфекция, присутствует патология предлежащей плаценты и т.д.). Данные проблемы следует устранять незамедлительно.
На предродовой стадии шейка матки должна выпрямляться. Если во время исследования влагалища гинеколог обнаружит, что этого не произошло, ему придется делать это вручную. Техника выполнения данной процедуры достаточно проста: изгиб выпрямляется с помощью пальцев.
В некоторых случаях выпрямление вызывает сильную боль, однако такую операцию нужно проделывать, чтобы облегчить протекание родов.
На этом объяснение про осмотр шейки матки перед родами будем заканчивать и прощаться с вами. Подпишитесь на обновления нашего портала, и вы всегда сможете найти информацию, которая поможет вам следить за своим здоровьем.
Кроме того, мы рекомендуем ознакомиться с курсом Ирины Жгаревой «Эрозия шейки матки» . Этот курс содержит все наиболее важные сведения о данной патологии.
Подготовительные процедуры перед родами видео
Кольпоскопия
- Кольпоскопией называют гинекологический метод исследования с проведением прицельного и детального осмотра шейки матки при помощи микроскопа особой конструкции.
- Основная цель проведения кольпоскопии – выявить очаги перерождения эпителия в эрозию или даже в неоплазию (предрак).
- Процедура проводится в рамках обычного гинекологического осмотра в поликлинике или диагностическом центре.
Существует несколько различных методов кольпоскопии, которые позволяют выявить все возможные аномалии в строении шейки матки и цервикального канала, что позволяет выявить участки эрозий и дисплазии (перерождения) эпителия.
Данный метод — это самая ранняя и спасающая жизнь диагностика опухолевых процессов.
Показания к кольпоскопии
- Кольпоскопия показана всем женщинам после 30 лет в качестве основного метода скринингового исследования и диагностики.
- Кроме того, кольпоскопия показана для наблюдения за шейкой матки после лечения, для обследования женщин любого возраста из группы риска по онкологии.
- Сегодня врачи склоняются к проведению кольпоскопии при любом гинекологическом углубленном обследовании, особенно при наличии жалоб пациентки.
Противопоказания
Несмотря на простоту исследования, к кольпоскопии имеется ряд противопоказаний:
- первые 8 недель после родов,
- 3-4 недели после проведения аборта,
- недавнее лечение шейки матки с помощью криодеструкции или хирургическое лечение.
При проведении особой, расширенной кольпоскопии противопоказанием является аллергия на йод или уксусную кислоту.
Временными противопоказаниями для проведения кольпоскопии могут стать:
- кровотечение из матки или шейки, в том числе менструация,
- выраженный воспалительный процесс,
- выраженное состояние атрофии эктоцервикса.
Методика проведения
Исследование проводит врач-гинеколог в специальном процедурном кабинете, где есть кольпоскоп. Это особая система на штативе с подсветкой и возможностью дополнительного увеличения изображения линзами до 15-40 раз.
Аппарат ставится на расстоянии примерно 20-25 см от области шейки матки. Осмотр всех зон шейки матки проводят, вращая особые винты на микроскопе.
- Кольпоскопия проводится перед проведением двуручного исследования и других процедур в кресле гинеколога, но при этом предварительно удаляется отделяемое с поверхности шейки матки.
- В процессе исследования можно провести прицельную биопсию особо подозрительных участков и установления точного диагноза.
- Кольпоскопия — это безболезненная процедура, хотя может причинять небольшой дискомфорт при обработке реактивами или заборе биопсии.
Виды
Кольпоскопия проводится в нескольких видах:
- обзорная или простая кольпоскопия, это осмотр шейки матки и цервикального канала без применения каких-либо средств. Дает представление о форме и размере шейки, ее состоянии, наличии травм и разрывов, характере выделений, состоянии слизистых и сосудов.
- кольпоскопия с цветными фильтрами, особенно с зеленым, позволяет оценить состояние сосудистой сети.
- расширенный метод кольпоскопии. Это осмотр шейки матки и ее оценка при помощи обработки особыми веществами. Обычно применяют 3%-ный раствор уксусной кислоты с оценкой реакции сосудов и выделения за счет этого участков неоплазии. Вторым этапом проводят обработку раствором глицерина с люголем. Патологические участки не прокрашиваются этим раствором и явно видны при осмотре.
- метод хромокольпоскопии с обработкой шейки матки особыми красителями. Ненормальные участки тканей не прокрашиваются.
- метод кольпомикроскопии с увеличением до трехсот раз, позволяющий оценить микроскопическое строение клеток и их составных элементов (ядра, цитоплазмы, включений).
Подготовка к процедуре
- Кольпоскопию проводят вне менструации, лучше всего сразу после месячных или перед ними.
- Накануне исследования нужно отказаться от сексуальных контактов, использования смазок и спринцеваний.
- Перед процедурой можно принять парацетамол для облегчения процесса исследования.
Проведение кольпоскопии
В среднем исследование занимает 20 минут, перед ним необходимо раздеться ниже пояса и лечь на гинекологическое кресло.
Врач проведет визуальный осмотр влагалища и шейки матки с помощью введения во влагалище зеркал. На время процедуры зеркала будут оставаться во влагалище. В процессе будет проводиться орошение стенок и шейки физраствором, чтобы не допустить подсыхания слизи.
После обзорного осмотра шейки матки микроскопом проводят ее обработку уксусной кислотой – это может быть неприятно, может напоминать чувство жжения. Через пару минут начнется осмотр и дальнейшая обработка люголем с глицерином.
При необходимости биопсии врач особым инструментом возьмет кусочек ткани не более 2-3 мм, это может вызвать кратковременный дискомфорт. При необходимости врач проведет также кюретаж шеечного канала, дающий тянущие неприятные ощущения из-за спазма шейки.
После процедуры
После кольпоскопии необходимо ношение ежедневных прокладок около 3 дней, могут быть небольшие мажущие кровотечения из-за повреждения сосудов. Могут быть жидкие выделения темного или зеленого цвета без запаха, это допустимо.
После кольпоскопии в течение 5 дней запрещены половые сношения, спринцевания и использование тампонов, вагинальных препаратов и средств интимной гигиены.
Осложнения после кольпоскопии
Кольпоскопия – это безопасный и редко дающий осложнения метод.
Однако в редких случаях могут быть:
- усиленные кровотечения,
- повышение температуры,
- аномальные выделения,
- боли внизу живота более одного дня после процедуры.
Эти симптомы, не проходящие на второй день – повод для немедленной консультации врача.
Обследования шейки матки
Шейка матки является одним из важнейших органов женской половой системы, а потому ее здоровью должно уделяться особое внимание.
В нашей клинике опытные специалисты проводят качественную диагностику состояния шейки матки, позволяющую выявить любые патологии на ранних стадиях и назначить адекватное и наиболее эффективное лечение.
Если у вас присутствуют такие патологические симптомы, как кровянистые или иные выделения из влагалища, болевые ощущения внизу живота, дискомфорт при сексуальном контакте, возможно, имеет место именно заболевание шейки матки. В нашей клинике обследование этого органа проводится способами, которые зарекомендовали себя в медицине как наиболее информативные и безопасные.
Осмотр шейки матки
Главной целью визуального осмотра шейки матки, который обычно является первым назначаемым нашим пациенткам исследованием, является выявление патологических очагов, которые могут свидетельствовать о развитии предонкологических заболеваний, эрозии шейки матки или иных патологий.
Осмотр проводится на гинекологическом кресле. Врач вводит во влагалище специальное зеркало под определенным углом. Шейка матки должна оказаться между двумя зеркальными створками, что позволит гинекологу детально рассмотреть ее и оценить внешний вид. По состоянию слизистой оболочки, присутствию на ней очагов поражения, отечности врач сможет предварительно судить о наличии:
- эрозии шейки матки;
- цианоза шейки матки;
- полипов;
- раковой опухоли;
- разного рода воспалительных очагов.
Осмотр шейки матки в гинекологических зеркалах может проводиться не только с целью диагностики при наличии определенной клинической симптоматики, но и для профилактики, с целью обследования беременных и недавно родивших женщин.
Кольпоскопия шейки матки
Ведущим методом обследования пациенток с различными патологиями шейки матки, широко применяемым в нашей клинике, является кольпоскопия. В отличие от обычного осмотра, визуализация эпителия и самой шейки матки выполняется с помощью оптического прибора, дающего многократное увеличение. Основные цели данного исследования заключаются в следующем:
- провести подробную оценку состояния эпителиальной ткани шейки матки, а также влагалища;
- обнаружить имеющиеся патологические очаги;
- провести дифференциальную диагностику доброкачественных и потенциально опасных новообразований;
- при необходимости выполнить биопсию и прицельное взятие мазков.
На сегодняшний день в гинекологической практике применяется несколько типов кольпоскопии:
- простая, которая проводится без использования медикаментозных препаратов;
- расширенная: осмотр тканей проводится с учетом их реакции на обработку специальными препаратами. С помощью разнообразных фильтров врач имеет возможность более детально рассмотреть сосудистый рисунок;
- хромокольпоскопия – исследование эпителия проводится после его окрашивания различными красителями. В основе такого обследования лежит способность нормальных и патологически измененных тканей к окрашиванию.
У здоровых женщин в ходе проведения кольпоскопии выявляется бледно-розовый цвет эпителия шейки матки, поверхность которого является гладкой и блестящей.
При окраске раствором Люголя ткани равномерно приобретают коричневый цвет, а при окраске раствором уксуса – также равномерно бледнеют. Изменение цвета при окрашивании будет указывать на наличие на участке патологически измененных тканей.
Проведение подобных проб позволяет выявить даже самые незначительные изменения на поверхности шейки матки.
Во время проведения кольпоскопии вы вместе с доктором можете наблюдать исследование на большом экране, врач покажет вам пораженные участки, если таковые будут обнаружены.
Биопсия шейки матки
Если при стандартном осмотре или после кольпоскопии у вас были выявлены отклонения, может потребоваться проведение биопсии шейки матки. Показанием для проведения данного обследования также может служить положительный анализ на некоторые половые инфекции, папилломавирус человека.
В нашей клинике практикуется несколько методик выполнения биопсии шейки матки, каждая из которых проводится с использованием местной анестезии.
При осуществлении некоторых процедур берется не только материал для исследования, но и удаляются аномальные участки ткани, с которых был взят образец. От типа биопсии будет зависеть и количество удаляемой ткани.
Так, при наличии определенных показаний вам может быть назначена:
- простая пункционная биопсия, при которой будет взят совсем небольшой участок ткани с поверхности маточной шейки;
- эндоцервикальный кюретаж – забор материала из шеечного канала для исследования производится методом выскабливания специальным острым инструментом;
- электрохирургическая биопсия – иссечение тканей проводится с помощью электрической петли;
- конизация шейки матки или клиновидная биопсия – самый обширный вид биопсии, при котором с шейки матки срезается клиновидный кусочек ткани.
Полученный материал тщательно исследуется в лаборатории. Такой анализ позволит нашим специалистам выявить многие аномальные образования, включая раковые или предраковые клетки.
Цитологическое исследование
Цитологический анализ клеток шейки матки – это незаменимое исследование при диагностике рака шейки матки. Причем по результатам данного исследования можно не только выявить уже имеющийся злокачественный процесс, но и судить о только лишь начинающихся изменениях в строении клеток, а также обнаружить наличие воспалительных и инфекционных очагов.
Материал для проведения цитологического анализа берется методом соскоба с поверхности шейки матки.
При помощи специального инструмента – цитологической щетки – производится соскоб с ткани цервикального канала и поверхности шейки матки; полученный материал наносится на предметное стекло и отправляется в лабораторию. Полученный материал, нанесенный на предметное стекло, окрашивается и тщательно изучается под микроскопом.
В нашей клинике также проводится ПАП-тест, заключающийся в окрашивании клеток по методу Папаниколау.
В результате цитологического анализа наши специалисты могут выявить несколько состояний клеток эпителия, которые будут свидетельствовать о стадиях развития заболевания:
- отсутствие аномальных клеток – вы абсолютно здоровы;
- незначительные изменения в структуре клеток, проявляющиеся в увеличении их ядер – у вас нет онкологического заболевания, но скорее всего, присутствует воспаление или инфекция;
- некоторые клетки характеризуются существенными патологическими изменениями в строении ядер – вам потребуется проведение дополнительных клинических исследований;
- имеется много атипичных клеток, что свидетельствует о наличии предонкологического заболевания.
Для наиболее достоверных результатов цитологического анализа за двое суток перед его проведением вам стоит воздержаться от половых контактов, спринцевания, использования вагинальных таблеток и свечей. Исследование не проводится во время менструации, при наличии обильных влагалищных выделений и при острых воспалительных процессах.
Дополнительная информация
Микрофлора женских половых органов
В этой статье речь пойдет о женских проблемах в репродуктивном возрасте ( 18- 45 лет), т.к. в подростковом и перименопаузальном периоде, появляются свои особенности, которые необходимо учитывать в лечении.
Лечение бесплодия у мужчин
Поставить диагноз мужчине наиболее просто. После 2-3 дней воздержания сдают сперму на исследование и через час уже готов анализ и исследована репродуктивная функция.
Лечение бесплодия у женщин
В семье первой «бьет тревогу» женщина. И часто без мужа приходит на прием к врачу репродуктологу. При доступности всемирной паутины, форумов и сайтов на прием приходят уже с анализами и самостоятельно поставленными диагнозами.
Параметры спермограммы
Таблица нормальных показателей спермограммы
Будущий папа
Перед планируемым зачатием нужно подумать о здоровом образе жизни.
Контрацепция
В клинике «Новая Жизнь» вы можете получить консультацию высококлассных врачей гинекологов-эндокринологов по наиболее подходящему для вас методу контрацепции.
Гинекологическое обследование
С опытным гинекологом женщина может без стеснения обсуждать такие деликатные темы, как, например, безопасный секс, контрацепция и планирование беременности.
Врач, осуществляющий гинекологическую помощь, должен быть достаточно компетентным, чтобы давать советы, касающиеся медицинских и эмоциональных проблем семьи, проблем наркомании, и соблюдать конфиденциальность полученной информации.
В некоторых государствах приняты законы, требующие родительского согласия для обследования и лечения несовершеннолетних (обычно моложе 18 лет).
Во время гинекологического осмотра врач (это может быть гинеколог, терапевт, педиатр, врач общей практики или семейный врач, а также медсестра или акушерка) должен быть готов ответить на вопросы пациентки о строении и функционировании половых органов, а также безопасного секса.
Гинекологический анамнез
Гинекологическое обследование начинается с ряда вопросов, которые обычно направлены на выяснение причины посещения пациенткой врачебного кабинета.
Детальный гинекологический анамнез включает вопросы о возрасте, с которого появилось первое менструальное кровотечение (менархе), частоте, регулярности и продолжительности менструаций, количестве менструального отделяемого; датах двух последних менструаций.
Женщина также может ожидать вопросов о нарушениях менструальных кровотечений – слишком обильные или скудные, длительные или нарушение периодичности. Врач обычно интересуется особенностями половой жизни, чтобы оценить вероятность гинекологических инфекций, травмы и возможности беременности.
Женщину спрашивают о применении противозачаточных (контрацептивных) средств, ее желании предохраняться и заинтересованности в получении специальной информации. Отмечаются число беременностей, их давность, исход и осложнения.
Врач выясняет у женщины наличие боли во время менструаций, при половых сношениях или при других обстоятельствах, интенсивность боли, используемые средства для ее облегчения. Вопросы также касаются возможных нарушений со стороны молочных желез – новообразования, болезненность или покраснение, наличие выделений из сосков. Женщину спрашивают о частоте проведения самостоятельного обследования молочных желез, и нуждается ли она в инструкциях по методике такого обследования.
Врач расспрашивает о перенесенных гинекологических заболеваниях, а также об общем состоянии здоровья и проведенных хирургических операциях.
Врач должен знать обо всех лекарствах, которые женщина принимает, в том числе рецептурных и безрецептурных, о приеме наркотиков, курении и употреблении алкоголя, поскольку многие из этих факторов влияют как на специфические функции женского организма, так и в целом на здоровье.
Важны вопросы о возможном психологическом, физическом или половом насилии в настоящем или прошлом. Некоторые вопросы касаются заболеваний почек и мочевыводящих путей и характера мочеиспускания – имеются ли их инфекционное поражение или недержание мочи (когда мочеиспускание не контролируется).
Гинекологическое обследование
Некоторых женщин тревожит гинекологическое обследование. Если женщина сообщит врачу об этом заранее, он может уделить ей дополнительное время, чтобы ответить на любые вопросы и успокоить ее.
Женщину обычно просят освободить мочевой пузырь перед медицинским обследованием органов малого таза и собрать мочу для лабораторного анализа. Осмотр молочных желез выполняется до или после гинекологического обследования.
Женщина садится, и врач обследует ее молочные железы на предмет таких отклонений от нормы, как уплотнения кожи, наличие узлов и выделений.
Затем женщина сидит или лежит, держа руки вдоль тела или над головой, а врач ощупывает (пальпирует) каждую молочную железу руками и обследует подмышечные области с целью выявления возможного увеличения лимфатических узлов. Врач также пальпирует шею и щитовидную железу в поисках узлов и других изменений.
Врач осторожно осматривает всю область между реберной дугой и тазом (брюшная полость), чтобы убедиться в отсутствии новообразования или увеличения внутренних органов, особенно печени и селезенки. Хотя женщина может испытывать некоторый дискомфорт, когда врач сильно надавливает на брюшную стенку, обследование не должно быть болезненным.
Постукивание пальцами (перкуссия) производится для определения границы между полостью и плотными тканями брюшной полости, что помогает установить величину печени и селезенки.
Чтобы выявить изменения, которые не пальпируются, врач может использовать стетоскоп для установления шумов кишечника и патологических шумов, производимых кровью при протекании через суженные кровеносные сосуды.
При гинекологическом обследовании женщина лежит на спине, согнув ноги в коленях, ягодицы расположены около края специального гинекологического кресла. Как правило, эти кресла имеют упоры для пяток и коленей, которые помогают женщине сохранять это положение.
Если женщина хочет наблюдать, как проходит гинекологическое обследование, врач может поставить зеркала, дать разъяснения или показать диаграмму. Женщина должна сообщить врачу заранее, что она хотела бы получить такую информацию. Врач начинает обследование органов малого таза с осмотра наружных половых органов (вульвы).
Он обращает внимание на особенности волосяного покрова и другие признаки возможного заболевания – изменения пигментации кожи половых органов, наличие патологических выделений.
Это обследование может или подтвердить отсутствие таких изменений, или дать ценную информацию о гормональных нарушениях, злокачественном процессе, инфекционном поражении, травме или физическом насилии.
Врач раскрывает (разводит) малые половые губы пальцами в стерильных перчатках, чтобы обследовать вход во влагалище.
Используя теплое увлажненное влагалищное зеркало (металлический или пластмассовый инструмент, с помощью которого раздвигают стенки влагалища), врач осматривает более глубокие участки влагалища и влагалищную часть шейки матки.
Шейка матки тщательно обследуется на предмет признаков воспаления или развития злокачественной опухоли. Чтобы сделать пробу Папаниколау (Пап-мазок), врач выполняет соскоб с поверхности шейки матки небольшим деревянным шпателем.
Затем с помощью маленькой щеточки он берет ткань слизистой оболочки шейки матки. Эти процедуры могут быть неприятны, но они неболезненны. Клетки, удаленные щеточкой или деревянным шпателем, помещают на предметное стекло, покрывают консервантом и отправляют в лабораторию, где их исследуют под микроскопом для выявления признаков рака шейки матки.
Проба Папаниколау – лучший метод для обнаружения злокачественной опухоли шейки матки, позволяет диагностировать 80–85% таких злокачественных опухолей, даже на их самых ранних стадиях развития. Анализ более точен, если по крайней мере 24 часа перед исследованием женщина не принимала душ и не использовала влагалищные препараты.
Если врач подозревает другие нарушения, то производятся дополнительные исследования. Например, если предполагается инфекционное воспаление, врач делает мазок из влагалища и шейки матки тампоном и полученное небольшое количество влагалищных выделений направляет в лабораторию для посева и микроскопического исследования.
Оценивается сила и тонус влагалищной стенки. Врач определяет, нет ли выпячивания мочевого пузыря в переднюю стенку влагалища (грыжи мочевого пузыря), выпячивания прямой кишки в заднюю стенку (грыжи прямой кишки) или кишечника в области свода влагалища (грыжи кишечника).
Удалив зеркало, врач обследует органы малого таза двумя руками. Он вводит указательный и средний пальцы одной руки в перчатке во влагалище, размещая пальцы другой руки в нижней части живота женщины выше лобковой кости.
Между двумя руками матка обычно осязается как гладкостенное плотное образование грушевидной формы. При этом могут быть определены ее положение, величина и консистенция, а также степень болезненности матки при обследовании, если пациентка ее ощущает.
Врач пытается пальпировать яичники, перемещая руку на животе вбок и слегка надавливая. Поскольку яичники имеют небольшие размеры, их намного труднее обследовать, чем матку. Поэтому требуется большее давление на переднюю брюшную стенку, и женщина может находить эту часть обследования более дискомфортной.
Врач определяет величину яичников, степень болезненности при надавливании, их смещение. Врач также ищет возможные новообразования или болезненные участки во влагалище.
Наконец, врач производит ректовагинальное обследование, вводя указательный палец во влагалище, а средний палец в прямую кишку.
Таким способом задняя стенка влагалища проверяется на предмет патологических новообразований и определяется ее толщина.
Кроме того, врач может обследовать прямую кишку с целью выявления геморроя, трещин, полипов и узлов и проверить кал на скрытую кровь. Врач может дать пациентке специальный набор для проверки кала на скрытую кровь в домашних условиях.
Иногда необходимы более сложные исследования. Чтобы осмотреть внутренние половые органы, используются различные диагностические инструменты, в том числе содержащие волоконно-оптические устройства. Волоконная оптика – это тонкие гибкие нити из пластика или стекла, которые передают свет.
Волоконно-оптический кабель, присоединенный к оптической трубке, называемой лапароскопом, может использоваться, чтобы через минимальный разрез в брюшной стенке осмотреть матку, маточные трубы или яичники.
Лапароскопия также помогает врачам проводить хирургические процедуры на органах половой системы.
Диагностические процедуры в гинекологии
- Проба Папаниколау (Пап-мазок): проводится микроскопическое исследование слущенных или взятых в виде соскоба клеток со слизистой оболочки после окрашивания их смесью по Папаниколау. Клетки соскабливаются с шейки матки, чтобы проверить наличие рака. Исследование обычно рекомендуется проводить один раз в год, после первого полового сношения или с 18 лет. Процедура безопасна и занимает всего несколько секунд.
- Кольпоскопия: используется 10-кратная бинокулярная лупа, чтобы осмотреть влагалищную часть шейки матки для выявления признаков злокачественной опухоли, часто после получения патологического результата пробы Папаниколау. Кольпоскопия безболезненна и не требует никаких обезболивающих средств. Чтобы провести исследование, требуется несколько минут.
- Биопсия: биопсия шейки матки и влагалища обычно выполняется под контролем кольпоскопии, чтобы можно было брать образцы ткани из подозрительной области. Биопсия небольшого участка наружных половых органов (вульвы) проводится амбулаторно во врачебном кабинете с использованием местного обезболивания. Биопсия шейки матки обычно не требует анестезии. В случаях подозрения на рак может быть удалено около 0,7 см ткани шейки матки для микроскопического исследования.
- Эндоцервикальный кюретаж: небольшой специальный инструмент вводится в канал шейки матки, чтобы получить соскоб ткани, которая затем исследуется под микроскопом. Процедура обычно проводится во время кольпоскопии.
- Конизация шейки матки (конусовидная биопсия): из шейки матки берется конусообразный фрагмент ткани 1,5-2,5 см длиной и 2 см шириной. Разрез может быть выполнен с помощью лазера, электрокоагулятора (теплового) или ножа под местной анестезией. Конизация иногда проводится после получения патологических результатов биопсии, чтобы подтвердить диагноз или удалить патологический участок.
- Биопсия эндометрия: небольшая металлическая или пластиковая трубка (зонд) вводится через канал шейки в полость матки. Зонд перемещается по стенкам матки, при этом благодаря отрицательному давлению производится отсасывание (аспирация) ткани слизистой оболочки матки (эндометрия). Ткань посылают в лабораторию, обычно чтобы определить причину патологического кровотечения. Биопсия эндометрия может проводиться амбулаторно. Она не требует введения анестезирующего средства, ощущения при ее проведении подобны менструальным спазмам.
- Гистероскопия: тонкая трубка (зонд) около 0,8 см в диаметре вводится через канал шейки в полость матки. Зонд содержит волоконную оптику, которая передает свет для осмотра полости матки, а также инструмент для проведения биопсии или электрокоагуляции. После определения источника патологического кровотечения или признаков другого заболевания делается биопсия, коагуляция (прижигание) или удаление новообразования. Эта процедура может проводиться амбулаторно или в больнице одновременно с дилатацией и кюретажем.
- Дилатация и кюретаж: канал шейки матки расширяется (дилатируется) металлическими расширителями, чтобы ввести ложкообразный инструмент (кюретку) для выскабливания слизистой оболочки матки. Эта процедура может проводиться для диагностики заболеваний эндометрия, предполагаемых по результатам биопсии, или для лечения неполного самопроизвольного аборта. В последнем случае используемая кюретка представляет собой пластиковую трубку; при этом производится отсасывание остатков плодного яйца с ее внешнего конца. Дилатация и кюретаж выполняются в условиях стационара, часто с использованием общей анестезии.
- Гистеросальпингография:через шейку матки вводят контрастное вещество, которое видно на рентгеновском снимке, чтобы с помощью рентгенологического исследования установить форму полости матки и проходимость маточных труб. Эта процедура обычно проводится для диагностики причин бесплодия. Обследование делают амбулаторно; оно может сопровождаться дискомфортом, например спазмами, для снятия которых иногда назначают успокаивающие (седативные) средства.
- Ультразвуковое исследование (сонография; УЗИ): ультразвуковые волны (их частота слишком высока, чтобы звук можно было слышать) направляются через брюшную стенку или влагалище. Характер их отражения от внутренних структур виден на мониторе. Обследование помогает определить состояние и величину плода¬ и диагностировать заболевания плода, многоплодную беременность, трубную беременность, опухоли, кисты или другие заболевания органов малого таза. УЗИ безболезненно. Оно также используется при амниоцентезе и других процедурах, при которых берут пробы тканей.
- Лапароскопия: тонкая оптическая трубка, содержащая волоконную оптику, вводится в брюшную полость через разрез, сделанный в области пупка. Чтобы наполнить брюшную полость, используется углекислый газ; при этом органы брюшной и тазовой полостей ясно видны. Лапароскопия часто используется для определения причины тазовой боли, бесплодия и других гинекологических нарушений. Лапароскоп может использоваться с другими инструментами с целью проведения биопсии, стерилизации и других операций. Лапароскопия помогает также получать яйцеклетки для экстракорпорального оплодотворения (ЭКО). Эта процедура проводится в условиях стационара и требует применения анестезии.
- Пункция прямокишечно-маточного углубления: игла вводится через стенку влагалища сразу позади шейки матки в тазовую полость, обычно для обнаружения источника кровотечения при подозрении на внематочную беременность. Пункция прямокишечно-маточного углубления часто выполняется в отделении неотложной помощи без использования анестезии.