Синдром, возникающий внезапно при левожелудочковой сердечной недостаточности, – сердечная астма. Застой крови в кровеносной системе провоцирует приступы затрудненного дыхания, переходящие в удушье.
Так как этот синдром может привести к смерти, в первые минуты приступа нужно срочно обращаться за неотложной помощью. Лечение должно быть комплексным и проводиться в рамках стационарного режима. Кардиолог проводит необходимые обследования, собирает анамнез и на основе полученных данных выбирает схему лечения.
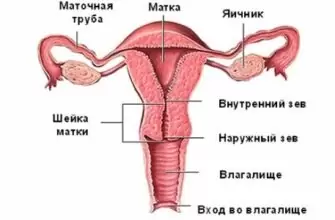
Анатомия сердца и лёгких
Сердце представляет собой полый мышечный орган, в который кровь поступает из венозных сосудов и перекачивается в артериальную систему. Оно располагается в грудной клетке, за грудиной, преимущественно слева. Стенка сердца состоит из 3 слоёв:
- эндокард – внутренняя выстилка, представлена эндотелиальными клетками;
- миокард – собственно мышечный слой, состоящий из кардиомиоцитов. Это особые клетки, которые обеспечивают безостановочную работу сердца. В предсердиях 2 мышечных слоя, а в желудочках – три, благодаря чему выталкивается кровь из полостей;
- эпикард – наружный слой, представлен серозной оболочкой.
Полость сердца представлена четырьмя камерами, из которых 2 предсердия и 2 желудочка. Левый желудочек и левое предсердие являются левым отделом сердца – в них находится артериальная кровь. А правое предсердие и правый желудочек – правый отдел с венозной кровью. Эти отделы разделены между собой перегородкой, которая между предсердиями тоньше, чем между желудочками.
В организме различают 3 типа сосудов:
- артерии – сосуды, которые несут кровь от сердца;
- капилляры – самые мелкие сосуды с тонкими стенками, благодаря им происходит газообмен в тканях;
- вены – сосуды, несущие кровь к сердцу.
Эти сосуды образуют 2 круга кровообращения:
- Большой круг – начинается в левом желудочке, дальше артериальная кровь попадает в аорту и распределяется по всему организму по артериям. Затем они разделяются на капилляры, в которых кислород поступает в ткани, а углекислый газ – в кровь. Кровь становится венозной. Дальше по венозным сосудам она попадает в сердце, через верхнюю и нижнюю полую вену. На этом большой круг кровообращения заканчивается.
- Малый круг (лёгочный) – начинается в правом желудочке, затем венозная кровь идёт в лёгочные артерии, откуда в лёгочные капилляры, где получает кислород и превращается в артериальную. Далее по системе лёгочных вен впадает в левое предсердие. Так заканчивается малый круг кровообращения.
Затем из левого предсердия кровь устремляется в левый желудочек, откуда вновь начинается большой круг кровообращения.
Сердечный цикл складывается из 3 стадий:
- систола предсердий, то есть их сокращение;
- систола желудочков;
- диастола – расслабление сердечных камер.
Механизм развития
Понимание требует некоторого анатомического разъяснения. Сердце — это мышечный орган, призванный перекачивать кровь по телу. По сути это крупный насос.
Он разделен на половины: левую и правую. Каждая включает в себя две камеры: предсердие и желудочек. Итого анатомических полостей четыре.
Локальная гемодинамика предполагает движение с правой стороны, от легочных структур к левому желудочку. Откуда жидкая соединительная ткань выбрасывается в аорту и движения по большому кругу, достигая отдаленных систем.
В результате кардиальных патологий того или иного рода, кровь остается в камерах. Подобное явление приводит к постепенному расслоению жидкости на фракции.
Плазма проникает сквозь ткани и остается в интерстициальной области легких (окружает бронхиальное дерево и альвеолы).
Выпот компрессирует (сжимает) дыхательные структуры, не позволяя проходить нормальному газообмену. По мере роста локального давления, усиливаются явления дыхательной недостаточности. Пик неотложного состояния — асфиксия. За ней следует смерть больного.
Тем самым, сердечная астма, иначе называемая интерстициальным отеком легких — смешанный процесс. Механизм можно представить в качестве трех компонентов:
- Нарушение сократимости миокарда. Когда кровь не выталкивается в полном объеме. То же самое возможно при нарушении работы аортального клапана.
- Ослабление оттока жидкой соединительной ткани из левого желудочка в результате органических отклонений.
- Перерастяжении камер сердца большим количеством крови.
Контролю подобное явление на поздних стадиях основных заболеваний практически не подлежит.
Лёгкие — строение и функции
Лёгкие – это парный орган, располагающийся в полости грудной клетки и являющийся главным органом дыхательной системы.
Функции лёгких:
- газообмен – обогащение крови кислородом и вывод углекислого газа из организма;
- теплорегуляция – выработка тепла;
- выделительная функция – испарение воды и летучих веществ;
- защитная – образование антител, лизоцима и т. д.;
- продукция биологически активных веществ – гистамина, тромбоплатина, серотонина, факторов свёртывания крови и т. д.;
- голосообразование.
Каждое лёгкое имеет форму усечённого конуса, вершины которого выступают за ключицы, а основание находится на диафрагме. Лёгкие покрыты плеврой – оболочкой, имеющей два листка. Один листок выстилает лёгкие, а второй – грудную полость изнутри. Между этими листками имеется небольшое количество специальной жидкости, призванной для уменьшения трения лёгких во время фаз дыхания.
Основные элементы лёгких:
- альвеолы;
- бронхиолы;
- бронхи.
Каркасом лёгких является бронхиальное дерево. Лёгочная ткань состоит из долек, каждая из которых имеет форму пирамиды. К каждой доле подходит бронх, который в ней разветвляется на 15 — 20 бронхиол, причём каждая из них слепо оканчивается ацинусом.
Ацинус – это структурная единица лёгкого, состоящая из бронхиолы с гроздьями альвеол.
Лёгочные альвеолы – представляют собой пузырьки с тонкими стенками, вокруг которых находится плотная система капилляров. Благодаря им происходит газообмен – насыщение крови кислородом и вывод углекислого газа.
Чем опасно состояние?
Осложнения развиваются не сразу. На становлении полной клинической картины уходит от нескольких часов до трех суток.
При этом даже развитый процесс не гарантирует специфических симптомов, потому пациент может находиться в благодатном неведении относительно собственно состояния, в то время как кардиальные и легочные структуры подвергаются фатальным изменениям.
Среди возможных последствий без оказания медицинской помощи:
- Остановка сердца. В результате перегрузки.
- Легочная недостаточность острого типа с асфиксией и существенным нарушением газообмена. Влечет за собой смерть почти всегда. Восстановление нормальной трофики тканей возможно только в первый момент.
- Инфаркт. Так как происходит гипоксия, коронарные сосуды обеспечивают сердце необогащенной кислородом кровью. Отсюда снижение интенсивности сердечного выброса, разрушение тканей, некроз. На фоне запущенной астмы происходят обширные по площади поражения.
- Инсульт.
- Терминальная почечная недостаточность.
При оказании помощи шансы выше.
- С поражением других органов:
- пневмония – воспаление лёгких;
- септицемия – заражение крови;
- послеоперационное состояние;
- бронхиальная астма – хроническое заболевание лёгких, при котором наблюдаются приступы удушья различной длительности и частоты;
- острый гломерулонефрит – иммунное воспаление почек с поражением нефрона – основной их структурной единицы;
- острое нарушение мозгового кровообращения – повреждение головного мозга из-за прекращения поступления крови к тому или иному его отделу;
- зависимость от психоактивных веществ – наркомания, токсикомания и т. д.
Причины, увеличивающие риск развития сердечной астмы
- чрезмерное физическое и психическое перенапряжение;
- увеличение объёма крови при беременности, лихорадке либо ятрогенные причины – вызванные медицинскими манипуляциями (чрезмерное количество внутривенных вливаний лекарственных растворов, слишком быстрое удаление выпота в лёгких либо в брюшной полости, неконтролируемая терапия гликозидами, β-блокаторами);
- переполнение желудочно-кишечного тракта (обильное питье и еда), особенно перед сном;
- длительное нахождение в горизонтальном положении.
Клиника
Больные с сердечной астмой нередко проводят трудовую деятельность и выполняют различную физическую нагрузку, пока не приходит момент появления крайне пугающей симптоматики. Это в первую очередь указывает на то, что имеющееся ранее заболевание (сердечный порок, гипертония или почечное заболевание) перешло в стадию декомпенсации, когда в организме начали происходить необратимые изменения, часто угрожающие больному смертью.
Внезапное начало приступа одышки — характерный признак сердечной астмы. Он может продолжаться несколько минут или дольше. Часто развивается в первую половину ночного сна.
Во время приступа больного дополнительно беспокоит:
- ощущение нехватки воздуха;
- кашель, который может быть влажным за счет отделения слизистой мокроты;
- шумное дыхание, нередко сопровождаемое клокочущими хрипами в груди;
- увеличенная частота сердечных сокращений;
- холодный пот.
За счет недостаточности кислорода в организме появляется бледность кожных покровов и синюшность в районе носогубного треугольника. Нарушение вегетативной регуляции выражается в головокружении, слабости, ощущении тошноты. В тяжелых случаях возникает рвота (центрального генеза), появляются судороги и человек теряет сознание. Иногда у больного изо рта вытекает пена.
Внезапное появление сильной одышки, сопровождаемой другими симптомами сердечной астмы, является причиной возникновения у больного панических атак и страха смерти.
Видео Pulmonary Edema — causes, symptoms, diagnosis, treatment, pathology
Патогенез
Сердечная астма развивается при остром снижении сократительной способности левых отделов сердца, в частности, левого желудочка. При этом сохраняется возврат прежних объёмов венозной крови к сердцу, но они дальше не перекачиваются в лёгкие из-за повреждения желудочков. Это приводит к повышению давления в малом круге кровообращения, что, в свою очередь, ведёт к выходу плазмы в окружающие ткани лёгкого – интерстициальному отёку.
Таким образом, основная функция лёгких нарушается — кровь хуже обогащается кислородом. Возникает гипоксия, растёт содержание углекислого газа в крови, что приводит к чрезмерной активности дыхательного центра в головном мозге. Вследствие этого и возникает одышка. Сердечная астма является начальной стадией отёка лёгких.
Второй механизма развития сердечной астмы связан с увеличением общего объёма крови в организме (например, физиологическая гиперволемия во время беременности или задержка жидкости при нарушении выделительной функции почек и т. д.). При этом возрастает венозный ток крови к сердцу, что приводит к переполнению лёгочных сосудов, это также может привести к интерстициальному отёку.
Общие сведения, что такое астма сердца?
Сердечная астма — это клинический синдром, для которого характерны внезапные приступы инспираторной одышки, переходящие в удушье. Кардиальная астма относится к тяжёлым проявлениям острой левожелудочковой сердечной недостаточности, которая является осложнением заболеваний сердечно-сосудистой и других систем.
Для сердечной астмы характерно резкое снижение насосной функции миокарда и застойные явления в малом круге кровообращения, что ведёт к острым нарушениям дыхания и кровоснабжения. Нередко кардиальная астма развивается перед альвеолярным отёком лёгких, для которого характерно молниеносное течение и летальный исход.
Клиническая картина
Больные обычно за несколько дней до приступа ощущают одышку в покое, возникновение или усиление кашля.
Сама же сердечная астма возникает внезапно и ощущается нехваткой воздуха, удушьем. Основным периодом проявления чаще всего является ночное время суток. Приступ может продолжаться от нескольких минут до нескольких часов.
Клиника сердечной астмы:
- Основным и наиболее ранним признаком у больных выступает одышка. Механизмами её возникновения могут быть:
- увеличение работы дыхательных мышц, потому что при интерстициальном отёке ткани снижается податливость лёгких;
- возбуждение дыхательного центра в головном мозге из-за раздражения рецепторов растяжения, которые находятся в лёгких, нарастающим отёком;
- помимо лёгочной ткани, отекают ещё и бронхи, что ведёт к уменьшению их просвета и нарушению дыхания.
Одышка, которая возникает в положении лёжа и исчезает в положении сидя или стоя, называется ортопноэ. Больной, который весьма спокойно спал, просыпается от ощущения удушья и стремится сесть и опустить ноги с кровати либо встать для облегчения симптомов. Именно это состояние и называется приступом сердечной астмы, что в медицине обозначается термином «пароксизмальная ночная одышка».
- Кашель может быть сухим или с трудноотделяемой слизистой мокротой.
- Общая слабость и утомляемость возникают из-за снижения кровотока в скелетных мышцах.
- Учащённое мочеиспускание в ночные часы.
- Повышенная потливость, при этом кожа на ощупь – холодная.
- Синюшный цвет кожи и слизистых оболочек.
- Учащённый пульс.
- Сильное возбуждение, вплоть до страха смерти.
- Набухание вен шеи.
- Частота дыхания больше 30 в минуту.
Симптомы
Приступ при сердечной астме обычно начинается внезапно. Но предпосылками могут стать постепенно нарастающие проблемы незадолго до появления синдрома. Предвестники появляются на протяжении 2-3 дней: пациент может жаловаться на нарушения дыхания, дискомфорт в грудной клетке при перемене положения тела из вертикального в горизонтальное.
Появляется непривычная одышка даже после небольшой нагрузки или стресса. Признаки могут быть разной степени выраженности, и пациенты, не имевшие ранее серьезных проблем с сердцем, зачастую не обращают на это внимание, ссылаясь на сильную усталость или стрессы.
Сам приступ астмы начинается с внезапной нехватки воздуха. Чаще это происходит во время сна, пациент просыпается от того, что не может вдохнуть. Клинические проявления сердечной астмы:
- каждый вдох дается с трудом. Основной симптом – шумное дыхание и отсутствие ощущения наполненности легких кислородом;
- дыхание учащается, но не приносит облегчения, оставаясь поверхностным;
- кожа бледнеет из-за недостатка крови в капиллярах, вокруг губ появляется заметная синюшность, синеют кончики пальцев;
- человек принимает специфическое положение ортопноэ: садится, выпрямляет и немного наклоняет вперед верхнюю часть тела, шею изгибает. Если сесть некуда, пациент упирается руками в стол, спинку кровати, стену. Таким образом он инстинктивно снижает нагрузку на дыхательную систему, чтобы в легкие поступало больше кислорода;
- пульс учащается, сердце бьется в непривычном ритме: слишком быстро или сбивчиво (аритмия);
- вены на шее набухают из-за нарушения оттока крови из верхней части тела;
- через некоторое время (10-15 минут) появляется сухой кашель, который облегчения не приносит. Хрипы при этом влажные и хорошо слышны.
Эти симптомы сердечной астмы вызывают панику, которая усугубляет состояние. Страх появляется из-за кислородного голодания мозга, он заставляет еще больше сжиматься мышцу предсердия, попытки откашляться не дают кислороду попадать в легкие. Поэтому пациентам во время приступа нужно постараться успокоиться и не поддаваться страху.
Триггерные факторы
Запускается приступ астмы всегда триггерными факторами.
Среди таковых:
- Аллергическая реакция. Провоцирует иммунный ответ, усиление кардиальной деятельности. Интенсификация работы сердца заканчивается нарушением кровяного выброса. Дальше все понятно.
- Переедание. Пациенты с патологиями сердца вообще не должны обильно питаться.
- Иммобилизация на длительной основе. Сердце недополучает адекватной нагрузки и начинает работать медленнее. Сократительная способность миокарда в норме, но интенсивность кровяного выброса падает. Это временное явление. Оно сходит на нет по возвращении к нормальному образу жизни.
- Парентеральное введение препаратов в больших количествах. Увеличивает объем жидкости в организме, а значит и нагрузку на почки.
Регулируемые триггерные факторы:
- Злоупотребление солью накануне.
- Перебор с жидкостью. Больше двух литров в сутки пить не рекомендуется. Гипертоникам, сердечникам еще меньше.
- Потребление спиртного.
- Курение. Явления возникают после нескольких затяжек.
- Стрессовая ситуация.
- Избыточная физическая активность.
Диагностика сердечной астмы
Выявить сердечную астму позволяет характерная клиническая картина.
Инструментальная диагностика
- ЭКГ – необходима для анализа ритма сердца и может выявить причину возникновения сердечной астмы;
- рентгенография органов грудной клетки помогает оценить размеры сердца, обнаружить застой крови в лёгких;
- ЭхоКГ – ультразвуковое исследование, позволяющее проанализировать функцию сердечной мышцы.
Дополнительными методами обследования выступают
- коронароангиография — метод исследования, при котором пациенту внутривенно вводится рентгенконтрастный препарат, и под контролем ангиографа (специального рентгенологического аппарата) оценивается состояние коронарных сосудов, степень их поражения;
- катетеризация левых и правых отделов сердца с измерением давления в камерах и лёгочной артерии – данная методика позволяет оценить конечное диастолическое давление в левом желудочке, центральное венозное давление, давление наполнения левого желудочка, а также ударный объём, минутный объём и другие гемодинамические показатели сердца;
- радионуклидная вентрикулография – в кровь пациента вводится радиоактивный препарат и с помощью специального оборудования (гамма камеры) формируется изображение, где можно оценить сократительную функцию сердца;
- компьютерная томография грудной клетки с контрастированием.
Лабораторная диагностика
- общий анализ крови;
- биохимический анализ крови – мочевина, креатинин, АЛАТ, АСАТ, калий, натрий, сахар крови, МВ-фракция креатинфосфокиназы, сердечные тропонины Т и I;
- общий анализ мочи.
Диагностика
При прослушивании стетоскопом врач замечает хрипы в нижней части легких, специфические шумы в сердце и чрезмерное напряжение тех мышц спины и межреберных пространств, которые в обычном состоянии в процессе дыхания не участвуют.
Чтобы подтвердить диагноз «кардиальная астма», после купирования приступа врач назначает:
- ЭКГ;
- рентгенография легких;
- ЭхоКГ.
Для диагностики сердечной астмы достаточно результатов этих обследований. Дополнительно можно сдать анализ крови. Если приступ произошел на почве сердечной недостаточности, то в результатах будут видны последствия серьезных нарушений в работе кровеносной системы.
Первая помощь при сердечной астме
- Усадить больного в полусидящее положение.
- Обеспечить полный покой.
- Позвонить в «скорую помощь».
- Обеспечить поступление свежего воздуха.
- Измерить АД, посчитать частоту пульса.
- Дать 1 таблетку нитроглицерина под язык или нитроспрей. При необходимости повторить приём через 3 — 5 минут.
Для уменьшения сердечного возврата крови в лёгкие применяются горячие ножные ванны и наложение жгутов на нижние конечности. При этом венозная кровь накапливается в конечностях и тем самым уменьшается давление крови в лёгких.
Методика наложения венозных жгутов:
- необходимо больному постоять 10 минут, после этого накладывают жгуты на ноги и на одну руку (они могут быть изготовлены из подручных средств – колготки, повязки);
- на нижние конечности следует накладывать в 20 сантиметрах от паховой складки. Под резину нужно подложить полотенце либо одежду больного;
- на руку следует накладывать в верхней трети плеча, также с подкладкой под жгутом;
- сила натяжения должна быть такой, чтобы сохранялся пульс на артериях;
- через каждые 20 минут следует менять положение жгутов на руке и ногах по часовой стрелке;
- важно следить за состоянием кожи ниже наложенного жгута – если кожа очень бледная и синюшная, то следует ослабить натяжение.
Что можно сделать дома самому
- Сесть, опустить ноги вниз.
- Постараться успокоиться.
- Открыть форточку.
- Измерить давление.
- При повышенном или нормальном давлении взять под язык таблетку нитроглицерина, выпить таблетку фуросемида. При низком давлении немедленно вызывать неотложку, положение при этом лучше принять полулежачее.
- Из старых методов допускается ванночка для ног с теплой водой или венные жгуты на конечности на короткое время (в качестве жгутов вполне подойдут капроновые чулки). Раньше применяли кровопускание, делать этого сейчас не стоит, но как крайняя мера в экстренных ситуациях и отсутствии медицинской помощи вполне оправдана.
Лечение
Сердечная астма является жизнеугрожающим состоянием и требует немедленной госпитализации в больницу!
Медикаментозное лечение
- Оксигенотерапия – подача увлажнённого кислорода через носовой катетер.
- Наркотические анальгетики – морфин вводится для устранения болевого синдрома и одышки. Он вызывает расширение венозных сосудов и в меньшей степени расширение артерий, что ведёт к уменьшению отёка лёгких. Также морфин приводит к снижению частоты сердечных сокращений, что тоже имеет важную роль в лечении сердечной астмы.
- Вазодилататоры – группа препаратов, действие которых направлено на уменьшение застоя в лёгких.
- Нитраты – вызывают расширение венозных сосудов, при этом не влияют на сократительную функцию сердца. Применяют нитроглицерин, нитроспрей, изосорбида динитрат. Эти препараты должны приниматься под строгим контролем артериального давления, так как могут вызывать выраженное его снижение.
- Нитропруссид натрия рекомендуется использовать у больных с тяжёлой сердечной недостаточностью или при митральном пороке сердца. При инфаркте миокарда их применение нежелательно, так как возможно проявление синдрома коронарного «обкрадывания» — это такой феном, когда снижается кровоснабжение в поражённых участках, а в здоровых – увеличивается, в результате чего усугубляется некроз миокарда.
- Несиритид – препарат, вызывающий мощную дилатацию (расширение) вен и артерий и мягко увеличивающий сократительную способность сердца. Применяется при острой декомпенсации хронической сердечной недостаточности.
Препараты, улучшающие метаболизм миокарда. Сердечные гликозиды:
- строфантин;
- корглюкон;
- дигоксин;
- дигитоксин.
Противопоказаниями к применению гликозидов являются:
- выраженная брадикардия – состояние, характеризующееся снижением частоты сердечных сокращений меньше 50 ударов в минуту;
- желудочковые аритмии – пароксизмальная желудочковая тахикардия – так как может быть желудочковая асистолия (остановка сердца);
- атриовентрикулярная блокада – нарушение проведения электрических импульсов из предсердий в желудочки, приводящее к нарушению ритма сердца.
Мочегонные препараты – применяются при задержке жидкости в организме. Они оказывают одновременно сосудорасширяющее действие и уменьшают сосудистое сопротивление в лёгких. Эффект от мочегонных препаратов достигается очень быстро – 5 — 30 минут. Из этой группы применяется:
- фуросемид – его необходимо применять под контролем калия и магния, так как он вымывает их из организма;
- торасемид – самый эффективный и современный препарат, способствует меньшей потере калия, чем при применении фуросемида.
Антикоагулянты – показаны больным с инфарктом миокарда, мерцательной аритмией, и т. д. Эта группа препаратов улучшает текучесть крови и предотвращает образование повторных тромбов. Применяют:
- гепарин;
- низкомолекулярные гепарины – эноксапарин, фраксипарин, далтепарин.
Хирургическое лечение
Заболевания, вызывающие сердечную астму и требующие хирургического вмешательства:
- кардиогенный шок при инфаркте миокарда;
- дефект межжелудочковой перегородки после инфаркта миокарда;
- разрыв стенки левого желудочка;
- аневризма аорты или её расслоение и разрыв;
- острая митральная недостаточность;
- эндокардит – воспаление внутренней выстилки сердца;
- острая аортальная недостаточность;
- острая декомпенсация кардиомиопатии.
Механические средства поддержания миокарда:
- ВАБК – внутриаортальная баллонная контрпульсация – методика, в основе которой лежит механическое нагнетание крови в аорту с помощью специального насоса во время диастолы, что обеспечивает временное замещение функции сердца. Применяется при кардиогенном шоке.
- Средства для поддержки желудочков – это специальные насосы, применяются непродолжительное время до операций по восстановлению функции сердца.
Трансплантация сердца – хирургическая операция, суть которой состоит в замене сердца больного человека на здоровое сердце.
Показания к трансплантации возникают обычно:
- при тяжёлом остром миокардите;
- послеродовой кардиомиопатии;
- обширном инфаркте миокарда, когда существует плохой прогноз после манипуляций по восстановлению кровоснабжения.
Что сделает врач скорой помощи
- Осмотрит, оценит состояние больного и примет решение об оказании помощи дома, о госпитализации или о немедленных реанимационных мероприятиях.
- Снимет ЭКГ.
- Внутривенно мочегонный препарат (лазикс).
- Повторно нитроглицерин под язык, в тяжелых случаях – внутривенно капельно.
- Седативный препарат (реланиум, в случае отека легких – морфин).
- При тахикардии и мерцательной аритмии – сердечные гликозиды (строфантин или дигоксин внутривенно).
- Ингаляции кислорода.
Обычно этих мероприятий бывает достаточно, состояние пациента улучшается. Он получает рекомендации вызвать врача из поликлиники или записаться самому на прием для прохождения обследования или коррекции лечения.
Дифференциальная диагностика
В первую очередь, сердечную астму нужно дифференцировать от бронхиальной астмы. Приступ бронхиальной астмы характеризуется затруднённым выдохом, также наблюдаются свистящие хрипы, которые слышны даже на расстоянии. Мокрота вязкая, трудноотделяемая.
Сердечной астме предшествуют сердечно-сосудистые заболевания, а при бронхиальной астме – хронические бронхиты, повторные пневмонии.
Приступы при бронхиальной астме снимаются ингаляторами со бронхоспазмалитиками, а при сердечной астме – эффекта от них нет.
Анализы и диагностика
Правильно организованная дифференциальная диагностика сердечной астмы с одышкой при уремии, остром стенозом гортани, приступом удушья при бронхиальной астме, истерическом припадке и медиастинальном синдроме позволяет оказать своевременную и качественную медицинскую помощь. Данные объективного осмотра, оценка клинических проявлений, результаты ЭКГ и рентгенографии органов грудной клетки позволяют установить точный диагноз.
Во время приступа кардиальной астмы аускультация затруднена из-за обилия хрипов и дыхательных шумов. Тем не менее, удаётся выявить ритм галопа, приглушённость сердечных тонов, акцент второго тона над лёгочным стволом и основные признаки заболевания (несостоятельность клапанного аппарата сердца, нарушения ритма и т.д.). Регистрируется повышение, а затем понижение кровяного давления, пульс становится частым и имеет слабое наполнение. При аускультации лёгких обращает на себя внимание наличие единичных, рассеянных сухих или влажных хрипов.
При проведении рентгенографии регистрируются признаки полнокровия и венозного застоя в малом круге кровообращения, нерезкость или расширение корней лёгких, снижение прозрачности лёгочных полей, появление специфических линий Керли, которые свидетельствуют об интерстициальном отёке лёгких.
Во время приступа на ЭКГ регистрируется снижение амплитуды зубцов, уменьшение интервала ST, возможно появление признаков коронарной недостаточности и нарушения ритма.
При кардиальной астме, которая протекает с рефлекторным бронхоспазмом, повышенной секрецией мокроты, обилием свистящих хрипов для дифференциальной диагностики с бронхиальной астмой оценивают наличие хронической патологии дыхательной системы у пациента, время появления первых симптомов, отсутствие у пациента аллергологического анамнеза, наличие острой или хронически протекающей сердечно-сосудистой патологии.
Прогноз при сердечной астме
Иногда приступ сердечной астмы может проходить самостоятельно без какого-либо медицинского лечения. Но даже, несмотря на это, существует высокий риск перехода сердечной астмы в отёк лёгких. Необходима экстренная госпитализация в лечебное учреждение.
Прогноз при сердечной астме зависит от заболевания, приведшего к развитию данного синдрома. В большинстве случаев он неблагоприятный, но, в основном, своевременное лечение и соблюдение врачебных рекомендаций позволяет предупредить повторные приступы, поддерживать удовлетворительное состояние пациента.
Прогноз и профилактика
Исход патологии определяется основным заболеванием, которое провоцирует приступы удушья. Чаще всего прогноз при сердечной астме неблагоприятный. В некоторых случаях строгое соблюдение ограничительного режима и комплексное лечение основного заболевания позволяет предупредить развитие повторных приступов и сохранить работоспособность на протяжении долгих лет. Профилактика приступов основывается на своевременной и грамотной терапии артериальной гипертонии, ИБС с явлениями сердечной недостаточности, соблюдении пациентом водно-солевого режима и предупреждении развития инфекционных заболеваний.
Профилактика
Профилактика сердечной астмы заключается в лечении и профилактике заболеваний, приводящих к развитию данного состояния: лечение ишемической болезни сердца, хронической сердечной недостаточности, артериальной гипертонии, болезни почек.
Общие рекомендации:
- нормализация режима труда и отдыха;
- умеренное количество физической нагрузки – лучше всего подходит ежедневная ходьба в течение 30 мин;
- ограничение от стресса и нервного переутомления;
- отказ от курения;
- ежедневный контроль АД и пульса;
- соблюдение диеты, направленной на снижение потребления соли, а также ограничение приёма жидкости и тяжёлой пищи.
- Прочие отклонения в функционировании митрального клапана. В таком случае речь идет о пролапсе МК или иных состояниях, не исключающих нормальный отток от левого предсердия к желудочку. Механизм несколько отличен. Застой выражен, растет диастолическое давление.
- Гипертоническая болезнь. Особенно в некомпенсированной фазе. Сердечная астма — итог длительного течения патологического процесса. При этом в дело вступает группа механизмов. Гипертрофия левого желудочка по умолчанию снижает качество и силу выброса крови в аорту, возникает избыточное давление в левом желудочке, стеноз главной артерии организма приводит к невозможности адекватной гемодинамики, отсюда высокая вероятность кардиальной астмы. В какие сроки возникнет неотложное состояние — сказать не сможет даже опытный врач. Требуется длительный период наблюдения.
- Стеноз аортального клапана. Приобретенный порок сосудистой системы. Суть заключается в сужении просвета и невозможности выброса крови. Итогом оказывается необходимость интенсификации сердечной деятельности. Левый желудочек работает на пределе возможностей, что рано или поздно влечет слабость сократительной способности миокарда. Астма — один из вариантов. Перегрузки нередко заканчиваются инфарктом или остановкой работы сердца.
- Воспаление мышечного слоя органа. Часто инфекционного характера. Реже аутоиммунного. Процесс крайне агрессивен, особенно, если провокаторами состояния выступают стафилококки золотистого типа или иные представители пиогенной флоры. Лечение срочное, под контролем специалистов, в стационаре. Причина собственно астмы — это деструкция кардиальных структур, склерозирование тканей (заращение рубцовыми клетками). Без лечения, если наступили анатомические дефекты, вероятно ослабление сократимости миокарда.
- Алкогольная кардиомиопатия. Нарушение нормальной функциональной активности мышечного слоя. Восстановлению практически не подлежит. Развивается в течение длительного срока. Одно из условий грамотной терапии — полный отказ от спиртного, то маловероятно в случае с тяжелым пациентом.
- Перенесенный инфаркт. Суть заключается в остром отмирании (некрозе) функциональной активных клеток-кардиомиоцитов и замещении последних рубцовыми структурами. Сократительная способность миокарда падает, количество выбрасываемой крови в один цикл снижается. Полное излечение невозможно, требуется пожизненная медикаментозная поддержка. Чем больше объемы поражения, тем существеннее проявления астмы. Вероятны рецидивы. Подробнее о поствинфарктном кардиосклерозе читайте в этой статье.
Это собственно этиологические причины. Они анатомически обуславливают начало процесса.
Почему возникает приступ
Клиника сердечной астмы сведена к признакам левожелудочковой недостаточности. Можно сказать, что СА буквально преследует больных с левожелудочковой патологией. Что характерно, ко времени суток симптоматика не привязана.
Если многие сосудистые катастрофы приходятся на ночное время, а также раннее утро, то касательно сердечной астмы нет таких замечаний: и днем, и ночью может начаться приступ.
Но несколько лидируют в этом грустном рейтинге все же ночные приступы. В частности, случаются после какого-то перенапряжения днем: физического ли, эмоционального ли.
По этой причине одышка может быть связана с нагрузкой:
- Эмоциональной;
- Физической.
Одышка от физической нагрузки
Насколько интенсивной должна быть физическая нагрузка, трудно сказать однозначно, все же это зависит от той степени сердечной недостаточности, которая присутствует у больного. Так, кому-то достаточно пройти несколько этажей вверх, как эти усилия станут триггером приступа. У других же даже резкий наклон станет провокатором одышки.
Очень часто приступ возникает после переедания. Обильный ужин, вызывающий переполненность желудка, становится причиной сердечного астматического приступа. И предшествует ему давящее ощущение в грудине, дискомфорт, а также сбой сердечного ритма.
Что же до эмоциональной нагрузки, то это стресс и психоэмоциональное напряжение – самые частые и самые опасные признаки повседневности. И если молодой и здоровый организм не так фиксируется на этих энергических потерях, не так растрачивает свои ресурсы, то болезнь всегда усиливает возможное негативное влияние стресса.
Усугубляется ситуация и тем, что у человека с серьезным заболеванием, часто, как это говорят в народе, портится характер. Постоянные тревоги, усталость от плохого самочувствия, конечно, не прибавляют сил и оптимизма. И, тем не менее, при сердечной астме показаны те мероприятия и процедуры, которые способствуют адекватной реакции на стресс, более спокойному восприятию действительности, обладанию собой.
Терапия
Лечение сердечной астмы проводится в две стадии. На первой устраняется приступ, затем назначается этиотропное и симптоматическое воздействие.
Снятие острого состояния осуществляют медикаментозным путем:
- Анальгетики, наркотические (при сильном болевом синдроме) и прочие (в ординарных случаях).
- Транквилизаторы. Снимают ощущение паники и тревоги. Успокаивают пациента.
- Ингаляции кислорода.
- Препараты, купирующие удушье. Эуфиллин и аналоги (так называемые ингибиторы фосфодиэстеразы).
- Кортикостероиды по мере необходимости.
- Сердечные гликозиды.
- Также антигипертензивные средства.
Первичные мероприятия проводятся бригадой скорой помощи.
В рамках этиотропного лечения устраняется основная причина развития кардиальной астмы.
Здесь существует множество вариантов. От медикаментозной поддерживающей терапии, как при инфаркте, инсульте, склеротических изменениях и прочих, до оперативных методик, на фоне течения пороков развития сердца и хронических аритмий.
Симптоматическая курация заключается в применении кортикостероидов, Эуфиллина, антигипертензивных на длительной основе или курсами. В период ремиссии для предотвращения рецидивов.
Особенно важен этот момент при невозможности радикальной помощи, гарантирующей отсутствие повторных эпизодов.
В обязательном порядке пациенту показан отказ от курения, алкоголя, наркотиков. Изменение режима питания (не переедать, не есть за 2-3 часа до сна), минимизация объемов потребления соли до 5-7 граммов сутки, грамотный питьевой режим 1.8 литра жидкости в день, не более, физическая активность в индивидуальных количествах (легкие прогулки или ЛФК, по возможности).
Типичные симптомы
Для приступа сердечной астмы характерно развитие во время ночного отдыха. Человек может пробудиться от того, что трудно дышать, у него начинается паника.
Симптомы,
типичные для приступа сердечной астмы:
- Удушливый кашель. Сначала он сухой, затем выделяется прозрачная мокрота. Слизистая оболочка бронхов отекшая, поэтому облегчение не наступает
. Через некоторое время мокрота приобретает розоватый оттенок, становится пенистой. Также пена может выделяться из носа и рта. - Одышка. Характеризуется долгим выдохом и затрудненным вдохом, а также сужением просвета бронхиол. Человеку трудно дышать и разговаривать при приступе, он не может набрать в легкие достаточного количества воздуха. В положении лежа и стоя одышка становится сильнее, поэтому больному приходится сесть.
- Бледность кожных покровов
. Развивается вследствие спазма капилляров. - Синеватый оттенок фаланг пальцев и кожного покрова около губ. Это следствие высокого уровня восстановленного гемоглобина в крови и острого недостатка кислорода.
- Паника, возбуждение. Эмоциональная нестабильность — результат кислородного голодания.
- Появление холодного пота. Повышенное потоотделение
обусловлено нарушением газообмена и избытком углекислоты в крови. - Набухание вен грудной клетки и шеи.
При осмотре врач выявляет дополнительные симптомы астмы, по которым можно дифференцировать клинический синдром с другими состояниями:
- простукивание грудной клетки сопровождается «коробочным» звуком;
- на вдохе работают межреберные мышцы;
- во время приступа артериальное давление
сначала повышенное, затем сильно пониженное.
Для постановки окончательного диагноза назначают аппаратное обследование
. Оно включает ЭКГ, допплерографию, рентген, УЗИ сердца.
Механизм отека легочной ткани
Правый желудочек закачивает кровь в сосуды малого круга кровообращения. Если при этом левый желудочек сокращается недостаточно эффективно (левожелудочковая недостаточность), то кровь застаивается в легочных сосудах. Давление в артериях и венах повышается, увеличивается проницаемость сосудистой стенки. Это приводит к выходу плазмы (жидкой составляющей крови) в ткань легких. Жидкость пропитывает пространства вокруг сосудов и бронхов, вызывает отек слизистой бронхиол и сужение их просвета, сдавливает альвеолы. При этом нарушается газообмен, и организм испытывает дефицит кислорода.
Особенности проявлений
Симптомы сердечной астмы ярче всего проявляются, когда человек спит. Он просыпается от того, что не может дышать, из-за этого появляется чувство приближения смерти, что вызывает панику. Больной начинает делать частые и глубокие вдохи, кашляет. Кашель обычно сухой. Это состояние вынуждает сесть в постели или встать и открыть окно.
Наблюдаются и внешние проявления в виде синих кончиков пальцев, лица, побледнения кожи, появления капель пота.
Когда врач проводит прослушивание с помощью стетоскопа, он не может услышать посторонние звуки в легких. Влажные хрипы и жесткость дыхания наблюдаются в случае отечных процессов в легочной ткани.
Сердечная астма – это тяжелое состояние, для которого характерны специфические симптомы:
- О скором появлении приступа могут говорить неприятные проявления. Больных беспокоят болезненные ощущения в области сердца. Состояние ухудшается, стоит человеку испытать малейшее напряжение.
- Ухудшение состояния происходит ночью. Причина этого в том, что когда пациент лежит, малый круг кровотока значительно переполняется кровью. В дневное время самочувствие может ухудшиться, если человек волнуется или напрягается физически.
- Ночной приступ сопровождается резким пробуждением из-за нарастающей одышки, превращающейся в удушье. Сначала это сопровождается сухим кашлем, позже начинается выделение прозрачной мокроты.
- Для уменьшения одышки и улучшения состояния больному приходится садиться в постели или вставать.
- Повышается возбуждение в связи с паническим страхом гибели.
- Увеличивается частота сокращений сердца и показатели давления.
- Наблюдается изменение окраски пальцев и области носогубного треугольника. Они обретают синий оттенок.
В таком состоянии человек может находиться часами. Если приступ длится долгое время, то посиневшие участки кожи приобретают серый оттенок, вены в области шеи четко проступают и широкие, так как в них накапливается много крови. Прощупать пульс нельзя, давление значительно снижается, больной ощущает сильную слабость и бессилие.
Если дыхание значительно затруднено, кашель из сухого превращается во влажный, в отделяемой мокроте присутствует кровь, значит, отекли легкие.
Режим дня
После купирования СА пациенту назначают профилактику, направленную на предупреждение повторного приступа. Ночной сон должен быть не менее 8-9 часов, положение в кровати с приподнятым головным концом. Для восстановления работы сердца рекомендуют посильные физические нагрузки: ходьба в умеренном темпе, плавание, велотренажер, лечебная физкультура. Ежедневная дыхательная гимнастика помогает улучшить кровоток в сердце и легких.
Необходимо отказаться от вредных привычек, избегать стрессовых ситуаций, переохлаждения и перегревания. Эти факторы повышают риск обострения сердечной астмы. Ежедневно необходимо контролировать показатели артериального давления и пульса. В период реабилитации пациентам рекомендуют санаторное лечение.
Как питаться?
После выписки больного из стационара, ему необходимо строго придерживаться назначений врачей с целью недопущения повторных приступов болезни. Основное внимание уделяется устранение факторов, которые опять могут вызвать одышку и кашель. Необходимо бросить пить, курить, придерживаться диеты и режима питания, нормализовать режим сна и бодрствования, избегать психоэмоциональных нагрузок.
Правильное питание, назначаемое врачом, основывается на таких принципах:
- Пища должна быть достаточно калорийной и хорошо усваиваться;
- Суточная норма еды принимается за 5-6 раз;
- Исключаются крепкие чаи и кофе, мучные, сладкие, острые и жирные блюда, копчености;
- Сокращается потребление соли;
- Рекомендуется употреблять козье молоко.
Медикаментозное лечение и диета назначаются врачом индивидуально в каждом конкретном случае.
Лечение народными средствами допускает употребление некоторых отваров: чаев на основе мать-и-мачехи, настоев из шиповника коричневого, листьев земляники, смесей лекарственных трав. Но необходимо помнить, что народные средства используются только в неактивном периоде болезни. В остром же периоде любое самолечение недопустимо.
Частые вопросы пациентов
Вопрос: Может быть приступ у ребенка?
Ответ: В детском возрасте чаще диагностируют бронхиальную астму. Приступы удушья вследствие отека легких возникают реже на фоне тяжелой левожелудочковой недостаточности. Сердечная астма появляется вследствие врожденных пороков и аневризмы сердца, кардиомиопатии, опухоли сердца, двухсторонней пневмонии.
Вопрос: При сердечной астме дают инвалидность?
Ответ: СА является проявлением другой патологии. Возникновение приступа удушья указывает на тяжелое течение заболевания, которое приводит к потере трудоспособности. Сердечная астма обычно развивается у людей уже имеющих 2 или 3 группу инвалидности.
Вопрос: Какие народные средства можно использовать для профилактики приступа?
Ответ: Нетрадиционная медицина рекомендует пить козье молоко, чай из соцветий зверобоя продырявленного или мать-и-мачехи. Для приготовления целебного напитка заваривают чайную ложку лекарственной травы на стакан кипятка. С целью улучшения вкусовых качеств можно добавить мед.
Вопрос №4. Какие санатории выбрать?
Ответ: Для пациентов с сердечно-сосудистыми заболеваниями лучше выбирать здравницы в привычной климатической зоне. Резкая смена климата может спровоцировать новый приступ. В условиях санатория продолжают лечение сердечной астмы, проходят обследование других органов и получают необходимую терапию по поводу сопутствующей патологии. Свежий воздух, занятия ЛФК, физиопроцедуры благотворно сказываются на работе всего организма.
Вопрос: Сколько живут с сердечной астмой?
Ответ: Продолжительность жизни зависит от заболевания, которое привело к приступу удушья. Если можно добиться ремиссии консервативным или хирургическим лечением, то выживаемость составляет более 10-15 лет. При неэффективности проводимой терапии больные умирают в течение 1-2 лет после первого приступа.
Профилактические мероприятия
Помимо медикаментов, решить проблему сердечной астмы поможет правильная организация питания и режим дня. Важно придерживаться следующих рекомендаций:
- сделать полезной привычкой умеренные физические нагрузки. Отлично подойдут ходьба, плавание, занятия на велотренажере. Главное – заниматься, не допуская перенапряжения, цель – не поставить рекорд, а вернуть себе здоровье;
- соблюдать режим сна: спать не менее восьми часов, а чтобы регулировать кровообращение, предпочтительна высокая подушка;
- чтобы сделать работу сердца и легких более слаженной, показаны ежедневные прогулки;
- а вот от вредных привычек (курения и алкоголя) следует воздержаться;
- необходимо стараться не допускать стрессов и переутомления, простудных заболеваний, поскольку эти факторы могут вызвать приступ;
- уровень артериального давления следует держать под контролем.
Все это поможет снизить нагрузки на сердце и повысить сократимость миокарда.
Советы по питанию
Еда должна быть сбалансированной и включать все необходимые для здоровья белки, углеводы и жиры, при этом легко усваиваться, пища не должна на длительное время оставаться в желудке. Наилучшим образом для больных сердечной астмой подойдут следующие блюда:
- каши (жидкие либо полужидкие);
- супы;
- молочные продукты (козье молоко, ряженка, кефир);
- отварное мясо или рыба;
- тушеные овощи.
А вот от этих продуктов пациенту, страдающему сердечной астмой, рекомендуется отказаться:
- крепкие чай и кофе;
- жирное мясо;
- копчености;
- мучные изделия.
Необходимо также ограничить попадание в организм сахара и соли. Чтобы снизить нагрузку на желудок и сердце, не следует принимать большую порцию пищи за один раз, лучше есть понемногу, но по 5-6 раз в сутки. За три часа до отхода ко сну принимать пищу не следует.
Соблюдение этих несложных рекомендаций позволит свести к минимуму повторный приступ, а также они могут стать отличной профилактикой этого осложнения.
Доврачебная помощь больному
Знать симптомы и лечение сердечной астмы необходимо не только врачам, но и всем людям, чтобы понимать, как действовать в случае, если у близкого человека начался приступ, как ему помочь. При приступе кардиальной астмы следует вызвать бригаду скорой помощи, а до ее прихода улучшить состояние больного помогут следующие действия:
- помочь человеку принять положение сидя, спустить ноги с кровати;
- обеспечить ему полный покой;
- очень важно сократить наполненность кровью легочных сосудов. С этой целью отлично подойдет горячая ванночка для ног, которая вызовет приток крови к нижним конечностям;
- после этого накладывается тугой жгут на ноги, ниже паха на 15 см, время для жгута – от 20 минут до получаса. Это задержит кровь в ногах, будет препятствовать ее чрезмерной циркуляции и поможет снизить нагрузку на малый круг кровообращения. Но такая мера возможна, если нет противопоказаний.
Важно помнить, что приступ сердечной астмы чаще всего происходит ночью и необходимо сохранять спокойствие и иметь все необходимое для первой помощи в зоне доступа.
Сердечная астма и отек легких – тяжелые осложнения, которые в запущенном состоянии могут вызвать смерть больного. Вот почему при первых же симптомах кардиальной астмы следует начать лечение.
Первые признаки
Симптомы сердечной астмы, как правило, проявляются в ночное время суток. Они представляют собой следующие явления:
- удушье;
- сухой кашель;
- бледность кожи;
- цианоз лица, носогубного треугольника, кончиков пальцев;
- повышенная потливость;
- отек легких, при котором прослушивается жесткое дыхание, влажные хрипы в нижних отделах легких;
- бронхоспазмы рефлекторного характера.
Подобные симптомы могут проявляться и при бронхиальной астме, что часто вызывает затруднение у доктора при постановке точного диагноза.
Первая помощь пациенту: короткий алгоритм
Сердечная астма – показание для неотложной транспортировки пострадавшего в кардиологический стационар или отделение интенсивной терапии специализированного центра.
На доврачебном этапе необходимо:
- вызвать бригаду скорой медицинской помощи (СМП);
- обеспечить больному свободный приток кислорода (расстегнуть тесные воротники, открыть окна);
- придать полусидящее положение, опустив нижние конечности (пациентам с низким давлением – горизонтальное);
- при наличии в анамнезе ишемической болезни сердца – Нитроглицерин или Изокет под язык;
- измерить артериальное давление, при низких показателях – наложить венозные жгуты поочередно на руки и ноги. Запрещено резко снимать – из-за риска развития кардиогенного шока.
Своевременно проведенные (в течение первых 30 минут) элементарные способы оказания экстренной помощи улучшают прогноз для пациента: выживаемость повышается в 2 раза.
Использование народных средств для купирования сердечной астмы категорически запрещено.
По приезду СМП больному обеспечивают венозный доступ (катетер) и вводят обезболивающие средства (Промедол, Морфин).
Неотложные действия при отеке легких
Неотложная помощь при сердечной астме на этапе госпитализации подразумевает комплекс мероприятий, которые направлены на повышение насосной функции сердца и компенсации возникнувших нарушений (симптоматическая терапия).
Согласно протоколу в условиях стационара проводят:
- кислородотерапию (в зависимости от состояния больного: через маску или в режиме искусственной вентиляции легких);
- при наличии кровохарканья с розовой пенистой мокротой – использование пеногасителей (Антифомсилан) с помощью специального ингалятора;
- мочегонная терапия: Фуросемид внутривенно болюсно 40 мг (Торасемид – 20 мг);
- вазодилататоры: внутривенно Нитроглицерин – допускается при повышении систолического артериального давления более 110 мм.рт.ст;
- при наличии признаков бронхиальной обструкции: Преднизолон, Теофиллин;
- инотропная поддержка (повышение силы сердечных сокращений): Допамин через шприц-инжектор в дозе 3-5 мкг/кг/мин, Добутамин 2-20 мкг/кг/мин;
- сердечные гликозиды (при наличии на ЭКГ наджелудочковой пароксизмальной тахикардии, мерцательной аритмии) – Дигоксин.
Пациентам с острым коронарным синдромом, фибрилляцией предсердий, при искусственных клапанах, тромбозах глубоких вен рекомендована антикоагулянтная терапия. Эффективные препараты – низкомолекулярные гепарины (Эноксипарин, Фраксиарин, Дельтапарин), которые вводятся подкожно с расчетом 0,1 мл на 10 кг веса человека.
Антиаритмическая терапия назначается в зависимости от формы нарушений:
- фибрилляция желудочков – электроимпульсная терапия (до 360 Дж), внутривенно — 150-300 мг Амиодарона, 1 мг Адреналина согласно рекомендациям по реанимации;
- синусовая или суправентрикулярная тахикардия: Метопролол;
- фибрилляция предсердий: Дигоксин 0,125-0,25 мг внутривенно, Амиодарон 150 мг, обязательно антикоагулянтная терапия;
- брадикардия (сниженная частота сердцебиений): Атропин 0,25-0,5 мл, Изопреналин 2-20 мкг/кг/мин.
После купирования острого нарушения пациент находится в течение 3 суток в отделении реанимации с последующим переводом в кардиологический стационар для профилактики возможных рецидивов, срывов ритма и осложнений.
Какие признаки наводят на мысль о сердечной астме?
Проявления этого заболевания разнообразны, поэтому распознать его на начальной стадии бывает трудно. К характерным симптомам относятся следующие:
- стойкая тахикардия (учащенное сердцебиение);
- отеки в области щиколоток;
- повышенное давление;
- упорные боли в груди;
- учащенное, поверхностное дыхание;
- чувство беспокойства.
Приступы разной степени тяжести часто случаются во время ночного сна. Не успеет больной задремать, как тут же просыпается, хватая ртом воздух. Иногда, чтобы восстановить дыхание ему приходится принять сидячее положение.
Что необходимо запомнить
Сердечная астма ― опасное для жизни состояние, которое требует оказания неотложной медицинской помощи. Чаще возникает в пожилом возрасте, но может встречаться и у детей.
Что важно запомнить:
- При появлении первых признаков удушья необходимо вызвать бригаду медиков.
- До приезда врачей больному оказывают первую помощь, чтобы не допустить развития отека легких.
- Госпитализация необходима для выявления причины приступа и терапии заболевания, которое привело к удушью. Лечением СА занимается кардиолог.
- Симптомы сердечной астмы похожи на клинику бронхиальной астмы, но лечение заболеваний отличается. Главный отличительный признак ― особенность одышки.
Сердечная астма практически всегда является показатель терминальной стадии сердечной недостаточности. Заподозрить нарушения в работе сердца и предупредить такие грозные осложнения можно. Обо всем этом в статье «Сердечная недостаточность — причины, симптомы и лечение».
Стадии развития заболевания
Выделяются следующие этапы течения сердечной астмы:
- Стадия, предшествующая приступу кардиальной астмы (называется также стадия предвестников). Больной чувствует себя нормально, но во время физических нагрузок ощущает одышку, затрудненное дыхание, нехватку кислорода, периодически кашляет. Стадия продолжается два-три дня, симптомы проявляются себя даже после подъема по лестнице.
- Приступ. Сердцебиение учащается, давление повышается, дышать становится очень трудно и человеку приходится принимать сидячее положение. Возникает тревога за собственное состояние и страх смерти.
- Отек легких. Опасное для жизни осложнение сердечной астмы, легкие заполнены жидкостью, что делает дыхание невозможным.
Как выявляют проблему
Сердечная астма – это состояние, серьезно угрожающее жизни. Поэтому важно, как можно раньше его определить. Сначала больного осматривают и выявляют признаки синдрома. После этого собирают анамнез и подбирают диагностические методики, которые обычно ограничиваются рентгеном и электрокардиографией.
На рентгенологическом исследовании определяют, есть ли проявления застойных процессов в малом круге кровотока. Также выявляют наличие изменений состояния легких.
На электрокардиографии видно, что сердце сокращается с неправильным ритмом и другие нарушения.
О легочном отеке
Сердечной астмой именуют форму острой недостаточности ЛЖ, а также ЛП, угрожающую отеком легких. Сам же легочный же отек относят к тяжелейшим состояниям, выражается он в массовом выходе транссудата из капилляров в интерстиции легких, а потом в альвеолы.
И данное действие неминуемо ведет к снижению альвеолярной функции, к дисфункции газообмена и развитию опаснейшей гипоксии. Меняется газовый состав биологической жидкости, причем значительно, растет концентрация углекислого газа. Вместе с гипоксией следует и серьезное угнетение нервных функций. И так как допустимый порог интерстициальной жидкости превышен, развивается легочный отек.
Отек легких
Основные вопросы по легочному отеку:
- Что такое интерстиций, что в него включено? Или мфо сосуды, и соединительнотканные элементы, и кровеносные сосуды, и межклеточная жидкость снабжены висцеральной плеврой. Полые трубочки с разветвлениями и есть комплекс, который составляет легкие. И вся эта система затянута в интерстиций. Непосредственно он сам формируется плазмой, что выходит из сосудов. Далее плазма подвержена обратному всасыванию, впитывается в лимфососуды, что впадают в полую вену. Подобная схема и лежит в основе транспорта к клеткам питательных элементов и кислорода.
- Какими бывают легочные отеки? Гидростатический легочный отек формируется, если повышено гидростатическое давление в кровеносных сосудах, это вызывает превышение нормы межклеточной жидкости. Мембранный легочный отек случается из-за избытка фильтрации плазмы.
- Как оценить состояние больного? Его определяет скорость, с которой интерстициальная стадия отека переходит в альвеолярную. Если недуг хронический, то отек с большей вероятностью развиваться будет плавно, и чаще этот процесс приходится на ночное время. Такой тип отека хорошо купируется лекарствами (как правило).
- Как оценивается отек с быстрым нарастанием симптомов? Отек, который сопряжен с пороком митрального клапана, повреждением паренхимы, ИМ – это быстро прогрессирующий отек. Состояние усугубляется быстро, реагировать приходится без промедлений.
- Каковы прогнозы? Они, к сожалению, неблагоприятные. Если это не кардиогенная патология, то терапии она поддается неплохо. А вот отек, вызванный той же сердечной астмой, тяжело купируется. Даже долгая терапия после кардиогенного отека дает не самую утешительную статистику, из двух человек за год один умирает.
Помните, что отек легких не квалифицируется как отдельное заболевание. Его способны спровоцировать патологии, которые не связаны ни с сердцем, ни с легкими.
Но все же стоит помнить, что сердечная астма, симптомы ее и признаки с наибольшей вероятностью могут обернуться легочным отеком.
Рецепты народной медицины
Зная, как лечить сердечную астму в домашних условиях, можно значительно сократить число приступов. Когда левожелудочковая недостаточность сопровождается слабо выраженными признаками, можно лечиться нетрадиционными методами. Такое лечение сердечной астмы категорически нельзя практиковать
, если выраженная одышка сопровождается выделением большого количества мокроты. Пенистая жидкость может за несколько минут перекрыть дыхательные пути и спровоцировать асфиксию. Когда болезнь развивается интенсивно, облегчить состояние можно
только в стационарных условиях.
При слабых симптомах сердечной астмы лечение народными средствами может быть таким:
- Настой брусники. Лекарство предотвращает застой жидкости и уменьшает нагрузку, которую испытывает миокард. Хорошо помогает при периферических отеках. Настой готовят так: столовую ложку сушеных брусничных листьев запаривают 1 ст. кипятка, настаивают 30 мин, процеживают и пьют 3 раза в день, до еды, по 85 мл.
- Настой шиповника. Оказывает мочегонное действие, насыщает организм витаминами С и P. Комплексный прием (в сочетании с лекарствами) способствует тому, что сосудистые стенки становятся более прочными и менее проницаемыми. Приготовление: сухие плоды спелого шиповника измельчают, 2 ст. л. засыпают в термос, заливают 500 мл кипящей воды и настаивают 7-8 часов. Процеживают и пьют по 0,5 стакана утром, в обед и вечером, за 25 минут до еды.
Чем еще можно лечиться, чтобы предотвратить приступы сердечной астмы:
- Сухие плоды боярышника. Настой укрепляет мускулатуру сердца
, способствует понижению уровня холестерина. Регулярный прием помогает нормализовать ритм и частоту сердечных сокращений, снять спазм кровеносных сосудов и предотвратить повышение давления. Готовят так: 4 ст. л. измельченного сырья заливают литром крутого кипятка, закрывают крышкой и оставляют на час. Отцеживают и принимают 3-4 раза в течение дня, по 6 ч. л., за 20 мин перед каждым приемом пищи. - Отвар пустырника. Средство помогает тем, кто страдает одновременно гипертонией и сердечной астмой. Пустырник оказывает успокаивающий эффект и понижает артериальное давление. Приготовление отвара: 4 ст. л. сухой травы заливают 1 л воды, проваривают в течение 17-20 мин на водяной бане, затем настаивают 1 час. Процеженный отвар пьют по 70 мл 3 раза в день, за полчаса до еды.
- Атеросклероз сосудов, протекающий одновременно с сердечной астмой, лечат лимонно-чесночной смесью. По 2 шт. свежих лимона и очищенных головок чеснока измельчают в блендере или на терке, заливают 1,5 л воды и ставят в темное место на 2-3 дня. Процеженный настой пьют по 100 мл 1 раз в день, незадолго до завтрака. Неизрасходованное лекарство хранят в холодильнике.
Есть много причин, провоцирующих симптомы сердечной астмы, и лечение народными средствами допустимо практиковать лишь тогда, когда основным фактором выступает гипертония (аномально высокое давление).
Сами по себе отвары и настои оказывают пользу лишь на I стадии сердечной астмы
, которую называют компенсированной.
По мере развития болезни в организме происходят процессы, требующие квалифицированной терапии. Без медикаментозного лечения возможны необратимые изменения.
Особенности кровообращения легких (малый круг кровообращения)
Каждую минуту через легкие проходит 5-6 л крови. По легочному стволу (крупнейшей артерии малого круга) она поступает из правого желудочка в легочные артерии. Кровь проходит через капилляры, опутывающие альвеолы. Здесь происходит газообмен: через тонкую мембрану углекислый газ просачивается в легкие, а кислород поступает в кровь.
После этого кровь собирается в легочные вены и поступает в левое предсердие. Именно левая половина сердца отвечает за отток крови из легких.
Астма бронхиальная и сердечная: отличия
Многие в силу отсутствия знаний могут приравнивать бронхиальную астму к сердечной. Ошибки чаще всего возникают из-за схожести некоторых симптомов. В обоих случаях человек испытывает и одышку, и удушающие приступы. Но отличие бронхиальной астмы от сердечной астмы состоит в том, что если в первом случае причина одышки – спазм бронхов и отек их слизистых оболочек, то во втором случае одышка является следствием неэффективной работы насосной функции сердца. Для бронхиальной астмы характерны предварительный контакт с раздражающими веществами, болезни легких, различные аллергические заболевания.
Бронхиальная астма всегда является самостоятельным заболеванием, а сердечная астма – это один из признаков сердечной недостаточности.
Несмотря на схожесть названий, причины бронхиальной и сердечной астмы кардинально разные
Дифференциальная диагностика бронхиальной и сердечной астмы очень важна для правильного лечения. Важную роль в установке правильного диагноза играют тщательно собранные жалобы, изучение истории возникновения заболевания, данные электрокардиограммы.
Описание
Это состояние представлено в виде клинического синдрома, при котором возникают симптомы, имеющие сходство с астматическим приступом.
В кардиологии это состояние считают самым тяжелым проявлением сердечной недостаточности в острой форме. Приступ способствует ухудшению состояния не только сердца, а и дыхательной системы.
Очень часто при данном синдроме молниеносно отекают легкие, что заканчивается гибелью больного.
Диагностический профиль
Прежде чем заниматься сердечной астмой в плане терапии и коррекции, нужна четкая ее диагностика. И этот диагностический алгоритм при возникновении приступа удушья одинаков и в экстренной ситуации, и в плановой (когда, к примеру, приступ купирован, но сам больной готовится к госпитализации или просто пришел к врачу прояснить ситуацию).
Если же госпитализация неотложна, обследуют больного быстро.
Какие исследования входят в стандартную диагностику:
- ЭКГ. На ней видны признаки острого ИМ, а также острого нарушения сердечного ритма. Если заболевания хронические, то в описании ЭКГ могут быть разные формулировки: от левожелудочковой гипертрофии до блокады ножек пучка Гиса и т.д.
- Рентген легких. При интерстициальном отеке рентген покажет смазанный, недостаточно четкий легочный рисунок, сниженную прозрачность в прикорневых участках, а также расширенные междолевые перегородки. Тень сердца оценивается как увеличенная.
- Лабораторные анализы. ОАК маркирует остроту процесса. При ИМ повышается СОЭ, КФК, тропины, лейкоциты.
- Спирометрия. Подобное исследование проводят, если существуют подозрения на бронхиальную природу приступов.
- УЗИ сердца. Это может быть самым важным в данном случае диагностическим методом, который показывает актуальную работу сердца, он оценивает его функциональную состоятельность. Метод определяет параметры сердечных камер, давление, им присущее, толщину стенок, состояние клапанов, а также ток крови.
УЗИ сердца
УЗИ сердца или ЭхоКГ действительно дает наиболее обширную картину состояния. На сердечную астму при проведении этого метода будут указывать: расширенные левые сердечные отделы, сниженный ударный объем, сниженная фракция выброса, патологии клапанов, рост давления в легочной артерии, регургитация.
Помимо указанных выше исследований может быть назначен суточный мониторинг ЭКГ, велоэргометрия, КАГ.
Бронхиальная астма (БА)
Это хроническое заболевание, при котором в дыхательных путях формируется воспалительный процесс. Существуют разновидности болезни:
- Аллергическая – аллергены запускают каскад патологической реакции организма человека. Определенные вещества и запахи провоцируют приступ астмы;
- Нейрогенная – как реакция нервной системы на проблемы человека. Развивается у людей с заниженной самооценкой, которые плохо реагируют на критику в свой адрес; может появляться у человека с истероидным типом личности, когда он пытается привлечь к себе внимание; иногда такая астма явлется ответом на сильный психоэмоциональный стресс;
- Инфекционно-зависимый вариант – развивается у людей старше 35 лет, обострения астмы сопровождаются инфекционными заболеваниями дыхательных путей: гайморитами, бронхитами, пневмонией.
Симптоматика бронхиальной астмы при каждом из вариантов немного отличаются.
Перед появлением характерных астматических признаков у человека возникает предастма.
Как начинается аллергическая астма у взрослых: предастма
В этот период заболевания еще нет развернутой картины, но тревожные звоночки уже есть. У человека часто заложен нос, отмечается обильное прозрачное отделяемое. Проблемы с носом могут усиливаться в присутствии какого-то определенного вещества, но иногда человек принимает аллергический насморк за простуду и долгое время не обращается к врачу.
Часто у больного на приеме ЛОР-врач обнаруживают полипы (разрастание слизистой оболочки), которые затрудняют носовое дыхание. Они возникают на фоне аллергического ринита.
У человека часто возникает кашель, он появляется в виде приступов, мокрота почти не отходит, либо прозрачная и скудная. Кашлевой приступ настигает ночью или под утро, он выраженный, иногда отмечается щекотание в горле. Иногда кашель такой сильный, что у больного появляются рвотные позывы.
После простудных заболеваний у человека с предастмой долгое время сохраняется кашель, который не проходит на фоне приема противокашлевых лекарств. Но его можно остановить, если применить ингаляционный препарат для лечения БА.
Симптомы аллергической астмы
При контакте с определенным веществом у человека развивается приступ аллергической астмы. Перед приступом у человека может возникать определенная аура – особое состояние, после которого всегда развивается удушье. Аура может быть разной: «вода» из носа, зуд в глазах, высыпания на коже, внезапная головная боль. Через определенный промежуток времени (у каждого он разный) развивается удушье.
У больного резко затруднен выдох. Он покойно вдыхает воздух, но вытолкнуть его обратно легкие уже не в состоянии. Грудная клетка почти не двигается, словно раздута (из-за скопившегося воздуха). На расстоянии слышны хрипы: они могут быть как свист или жужжание, если человек недавно переболел, то появляется небольшое бульканье. На высоте приступа отходит небольшое количество прозрачной стекловидной мокроты и наступает облегчение.
У человека с приступом аллергической астмы характерная поза: он сидит, с силой опираясь на руки, и резко наклонившись вперед. Данная поза физиологична – она облегчает движение грудной клетки и способствует улучшению самочувствия больного.
Кожа больного бледная, покрыта потом. Если приступ затягивается, то кожа теплеет, лицо и шея краснеют, появляются сжимающие боли в области сердца.
Сверхдлительный приступ может перерасти в астматический статус – это тяжелое состояние, которое может закончиться смертью больного. Астмастатус проходит 3 стадии.
- В первой удушье выраженная одышка сопровождается частыми приступами удушья. Человек неоднократно прибегает к помощи ингалятора, но с каждым разом его действие все слабее. Больной резко возбужден, зрачки расширены, наблюдается активная жестикуляция. При повышении АД возможно появление сильной головной боли в области затылка. Хрипы сильные, свистящие.
- Вторая стадия характеризуется еще более сильными и частыми приступами удушья. Больной становится вялым, апаичным, он ощущает сильную слабость. Мышцы грудной клетки уже слишком ослаблены, поэтому движения в ней ослаблены, человек дышит с большим трудом. Положение пациента вынужденное – он или лежит на подушках, или сидит, опираясь на руки. Кожа лица слегка синеватая, кожа туловища влажная и холодная.
- Третья стадия – кожа туловища синеет, у больного спутанность сознания сменяется комой. У человека не прослушивается пульс и сердечная деятельность. Эта стадия часто заканчивается смертью больного.
Нейрогенная астма
Приступы развиваются аналогично аллергическому варианту с единственным отличием: человек реагирует на психотравмирующую ситуацию. Например, у неуверенного в себе человека астма настигнет в момент принятия решения. Таким образом, организм отодвигает неприятный для себя момент на определенное время.
Инфекционно-зависимая астма
Приступы удушья сильнее и протекают тяжелее, чем при предыдущих вариациях. После окончания удушья отделяется мокрота желтого цвета. Болезнь провоцируется воспалительными заболеваниями и появляется преимущественно в осенне-зимний период.
Строение легких
Атмосферный воздух через верхние дыхательные пути попадает в бронхи. Бронхи делятся на ветви, каждая из которых образует более мелкие бронхи (3-5 порядка). Они в свою очередь разветвляются на тонкие трубочки-бронхиолы, диаметром 1-2 мм. Каждая бронхиола поставляет воздух в небольшой сегмент легкого – ацинус. В ацинусе бронхиола разветвляется и образует альвеолярные ходы. Каждый из них заканчивается двумя альвеолярными мешочками, на стенках которых располагаются альвеолы. Это тонкостенные пузырьки, в которых под слоем эпителия находятся кровеносные капилляры. Через их тонкую мембрану происходит обмен газами и выделение пара.
Иннервация легких осуществляется блуждающими и симпатическими нервами. Центры, регулирующие дыхание, находятся в дыхательном центре, расположенном в продолговатом мозге. Он вызывает сокращение мышц, обеспечивающих дыхание. В среднем это происходит 15 раз в минуту.
Чем лечить: список препаратов
Сердечная астма является жизнеугрожающим состоянием и требует немедленной госпитализации в больницу!
Лечение сердечной астмы начинают при появлении первых симптомов приступа. Меры направлены на снятие нервного напряжения, облегчение работы сердца, устранение возбуждения дыхательного центра, предотвращение отека легких.
Список препаратов используемых для лечения сердечной астмы представлен в таблице:
| Группа препаратов | Механизм лечебного действия | Представители | Способ применения |
| Нитраты и нитратоподобные средства | Снимают спазм коронарных сосудов. Улучшают питание сердца, повышают его сократительную функцию. | Нитроглицерин | 2 таблетки под язык с повторами через 10 минут. |
| Антигипертензивные средства | Снижают артериальное давление. Улучшают снабжение сердца кислородом, облегчают его работу. | Коринфар | 1 таблетка. Глотать, не разжевывая, запивая достаточным количеством воды. |
| Наркотические анальгетики | Устраняет сильные сердечные боли и одышку. Способствует расслаблению гладкой мускулатуры. | Омнопон (пантопон) | Назначают по 0,01—0,02 г внутрь или под кожу. |
| Раствора морфина гидрохлорида | Внутривенно 1 мл 1 % раствора. | ||
| Нейролептические средства | Оказывают сильное успокаивающее действие, устраняют приступ паники и тахикардию. | Дроперидол (показан при угнетении дыхания, бронхоспазме, отеке мозга) | Вводят 2,5-5 мг внутримышечно в сочетании с 0,05-0,1 мг Фентанила. |
| Антигистаминные препараты | Снижают проницаемость стенок сосудов, уменьшают отек и тахикардию. | Пипольфен Обладает успокаивающим и обезболивающим действием. | 1-2 мл раствора внутримышечно. |
| Кислородные ингаляции с парами спирта | Для уменьшения отека легких и пеногашения. Насыщает кровь кислородом, устраняет симптомы удушья. | Кислород + пары 70% спирта | Ингаляцию выполняют с помощью специальной аппаратуры через носовые и ротовые маски или катетеры. Сеанс длится 20-60 минут. |
Терапевтические методики
При проявлении симптомов сердечной астмы лечение проводится с учетом оценки состояния пациента. Медицинская помощь заключается в проведении реанимационных действий либо нормализации работы сердца. Чтобы стабилизировать состояние пациента, выполняются следующие действия:
- Назначение ЭКГ.
- Внутривенное введение мочегонного препарата (Лазикс).
- Нитроглицерин под язык, а в тяжелом случае — внутривенно капельно.
- Прием седативного средства (Реланиум). При подозрении на отек используется Морфин.
- Если ЭКГ подтвердило тахикардию либо мерцательную аритмию, принимаются сердечные гликозиды (Дигоксин либо Строфантин).
- Кислородная ингаляция.
Подобные мероприятия помогают нормализовать состояние пациента. Несвоевременное купирование СА приводит к развитию отека легких и смерти, поэтому экстренная помощь оказывается на месте. Терапевтические мероприятия направлены на подавление возбуждения нейронов, отвечающих за дыхательную функцию, снижение эмоционального напряжения, разгрузку малого круга кровообращения.
При проявлении первичных признаков синдрома рекомендуется вызвать бригаду скорой помощи либо самостоятельно доставить больного в медицинское учреждение. До приезда врачей обеспечивается максимальный покой. Пациент должен занять полусидячее положение, опустив ноги. При возможности организовывается горячая ванночка для ног. Показан прием Нитроглицерина с повторами каждые 5 минут. Проводится мониторинг давления.
Принципы лечения
Лица, которые страдают от сердечной астмы, одышки и боли, должны проходить симптоматическое лечение комплексного характера. Для устранения боли принимаются наркотические анальгетики. Если угнетается дыхание, появляется бронхоспазм, выписываются нейролептаналгетики (Дроперидолом).
Для быстрой разгрузки малого круга при гипертензии и венозном застое проводится кровопускание. Манипуляция осуществляется с 300−500 мл крови. Если отсутствуют противопоказания, на конечности накладывается жгут. Он сдавливает вены, создавая венозный застой на периферии. Через 30 минут жгут снимается. Во время процедуры контролируется артериальный пульс.
Рекомендуется лечить СА кислородными ингаляциями с этиловым спиртом, носовыми катетерами, масками. При отеке показана искусственная вентиляция легких (ИВЛ). Чтобы скорректировать давление, принимаются гипотензивные лекарства с мочегонными средствами. При СА пациентам вводятся растворы сердечных гликозидов:
- Дигоксин;
- Строфантин.
Если диагностические исследования выявили смешанную форму синдрома с бронхиальной астмой, назначается Эуфиллин. Для нормализации ритма сердца проводится дефибрилляция либо электроимпульсное лечение. После купирования приступа назначается дальнейшая терапия.
Названия препаратов
Для поддержки работы сердца показан прием препаратов нескольких фармакологических групп. Схема подбирается кардиологом в каждом случае индивидуально. При этом учитываются этиология, сопутствующая симптоматика. Чаще после приступа выписываются следующие медикаментозные средства:
- Нитраты. Способствуют расширению мелких сосудов, снижению периферического сопротивления, уменьшению притока крови к сердцу. К этой группе относятся следующие лекарства: Перлингатин, Нитроглицерин.
- Седативные препараты (Сибазон, Реланиум). Их действие направлено на снижение возбудимости, уменьшение тахикардии.
- Наркотические средства (Омномон). Способствуют уменьшению возбудимости дыхательного центра. Дополнительно устраняется боль.
- Мочегонные (Фуросемид). Снижают давление, уменьшая объем циркулирующей крови.
- Гипотензивные (Каптоприл). Принимаются с целью нормализации давления.
- Гликозиды (Строфантин). Препараты усиливают сократимость сердечной мышцы, увеличивая ударный объем.
- Противоаритмические средства (Кордарон). Оказывают прямое воздействие на поляризационные процессы, протекающие в миокарде.
Для проведения кислородной терапии используются пары спирта. Процедура необходима для уменьшения гипоксии и снижения образования пенистой мокроты. Если клиническая картина приступа носит скрытый характер, проявляются симптомы острого инфаркта, тогда требуется срочная госпитализация больного. Аналогичное решение принимается при первом приступе аритмии, альвеолярном отеке, низком давлении, неэффективности назначенной терапии.
Этиология синдрома
СА не является самостоятельным заболеванием. Синдром считается основным признаком разных болезней сердца. В период их обострения развивается острая недостаточность с удушьем. Причины, которые провоцируют такое состояние у мужчин, женщин и детей:
- Острый инфаркт. Болезнь проявляется отмиранием мышц сердца, что провоцирует боль, низкое давление, СА. Отдельно уделяется внимание атипичной или астматической форме, проявление которой связано с удушьем.
- Миокардит. Воспаление мышцы провоцирует ее ослабление.
- Гипертония. Во время приступа повышается давление в аорте.
- Стеноз митрального типа. Из-за сужения митрального отверстия предупреждается перекачивание крови, скопившейся в предсердии.
- Тромб или рак. К первичным признакам болезней относится сердечная астма.
Взрослые и дети, страдающие от хронических заболеваний сердечно-сосудистой системы, соблюдая режим и рациональное питание, проживают всю жизнь, не испытывая сердечную астму. Существуют факторы, которые лежат в основе появления приступа: переутомление, нервное напряжение, стресс, злоупотребление алкоголем, болезни дыхательных путей, аллергия.
Неотложная (доврачебная) помощь
Сердечная астма развивается стремительно, может длиться от 20-30 минут до 2-3 часов. В редких случаях удушье проходит самостоятельно, но нет клинических признаков, с помощью которых можно прогнозировать благоприятное завершение приступа. СА часто осложняется отеком легких со смертельным исходом. Поэтому при возникновении первых симптомов ― одышки и кашля, рекомендуют незамедлительно вызвать бригаду скорой помощи. Во время ожидания медиков необходимо оказать больному доврачебную помощь. Это поможет облегчить состояние и предупредить отек легких.
Алгоритм оказания неотложной помощи:
- Вызвать бригаду скорой помощи, указав симптомы на момент обращения.
- Помочь больному принять сидячее положение, ноги должны быть опущены на пол, для рук приспособить опору (спинку кровати, стул, табурет).
- Снять стесняющую одежду, расстегнуть ремень или галстук для облегчения дыхания.
- Обеспечить доступ свежего воздуха, открыв окно или форточку. Приток кислорода улучшает газообмен в легких.
- Под язык положить таблетку Нитроглицерина. Если нет такого препарата, его заменяют Коринфаром или Валидолом. В случае длительного ожидания медиков лекарство можно дать повторно.
- Ноги поставить в таз с горячей водой, положить к стопам грелку или бутылки с горячей водой. Тепло приводит к расширению сосудов и депонированию крови в нижних конечностях. Это разгружает кровеносную систему верхней части тела и облегчает работу сердца.
- Измерить показатели артериального давления и пульса при возможности. В случае высокого АД дать больному гипотензивный препарат, который он обычно принимает.
Бывают ситуации, когда машина скорой помощи задерживается в пути, а проводимые мероприятия малоэффективны. В таких случаях необходимо наложить жгуты на конечности по особой методике. Это позволит депонировать кровь в руках/ногах и разгрузить малый круг кровообращения.
Методика наложения жгутов:
- ноги перетягивают на 15-20 см ниже паховой складки, руки ― на 10 см ниже плечевого сустава;
- одновременно перетягивают 3 конечности;
- каждые 15-20 минут один жгут перекладывают на свободную конечность по часовой стрелке;
- жгут перетягивают поверх одежды или куска ткани для предотвращения травматизации кожи;
- методика проведена правильно, если конечность приобретает багрово-синюшный оттенок, при этом пульс на артериях должен прощупываться;
- на руках пульс контролируют на лучевой артерии в области внутренней части запястья, на ногах ― в подколенной ямке.
Вместо резинового медицинского жгута можно использовать подручные материалы: капроновые колготы, веревку, эластичный бинт. Перетягивание конечностей необходимо проводить правильно, в противном случае велик риск повреждения крупных сосудов и нервов.
Прогноз
Летальный исход на фоне чисто сердечной астмы составляет 20% или около того.
Сопутствующие патологии кардиального профиля, бронхолегочной системы увеличивают риски в разы. Потому сказать что-либо конкретное может только ведущий пациента врач, после диагностики и некоторого периода наблюдений, если речь о хронической форме патологического процесса.
Перспективы восстановление трудоспособности также относительно неблагоприятны. Всему виной сильная одышка, которая ставит крест даже на минимальной физической активности.
При механическом характере профессиональной деятельности показана смена сферы реализации трудовых навыков.
Улучшить прогноз может радикальное лечение или хотя бы строгое следование всем рекомендациям специалиста.
Характеристика заболевания
Приступы сердечной астмы у пациентов, страдающих данным синдромом, развиваются как внезапно, так и в течение длительного промежутка времени.
Более подвержены этому недугу люди старше 60 лет, склонные к полноте и имеющие проблемы с давлением либо перенесшие болезни сердца.
У мужчин и женщин данный вид астмы диагностируется с одинаковой частотой.
Для приступа сердечной астмы характерно то, что кровь циркулирует медленнее, чем это требуется для нормального функционирования организма.
В результате сосуды переполняются, и левом предсердии сильно повышается давление.
Важно!
Приступ сердечной астмы чреват тем, что может развиться осложнение в виде отека легкого.
Достоверные признаки тревожной ситуации — пенистая мокрота, громкие хрипы, различимые на расстоянии, холодный пот, тяжелое ортопноэ. При молниеносном течении может наступить смерть
, в других случаях приступ длится от 0,5 до 2-3 часов.
Сердечная астма характеризуется невозможностью полного излечения.
Больной может лишь соблюдать рекомендации врачей, чтобы сократить количество приступов. Этот тип патологии относят не к заболеваниям, а к синдромам, сопровождающимся разнообразными негативными проявлениями.
Как только появились подозрения, что у человека начинается приступ сердечной астмы, необходимо вызывать врачей,
а не пытаться доставить пациента в больницу.
Сердечная астма и отек легких тесно взаимосвязаны, следовательно, беспечность недопустима. Бывает так, что спасти больного можно только с помощью реанимационного оборудования.
Психологи о принятии болезни
Не станет открытием тот факт, что многие люди не получают адекватного лечения по причине того, что боятся врачей. Не видят в них партнера, который вместе с тобой заботится о твоем же здоровье, а видят человека, по настроению которого решается твоя судьба. Это действительно сложный, неоднозначный вопрос.
Сегодня в медицинских ВУЗах немалый акцент делается на выстраивании отношений «пациент-врач». Ведь не одно есть исследование, доказавшее, что симпатия к доктору, доверие, авторитет влияют на качество лечения, на процесс выздоровления больного.
Специалисты в области медицинской психологии сегодня популяризируют свои труды, к сожалению, далеко не все их потенциальные читатели и слушатели пользуется этим благом. А ведь если человек знает, как принять болезнь, как относиться к ней, как не исчерпать ресурсы, предназначенные для борьбы с недугом, растратив их на слезы, отчаяние, депрессию. Сердечные патологии – это не грипп, это зачастую навсегда и все очень серьезно.
Рекомендации психологов будут такими:
- Не бойтесь проживать все этапы. На первом этапе больной испытывает шок, он отрицает сам факт наличия у него серьезной патологии. Чтобы правильно прожить этот этап, нужно не убегать от информации, следует брать ее, но правильно и дозированно. Читать, понимать суть недуга, общаться с людьми с таким же диагнозом.
- Второй этап болезни злость, и его тоже нужно прожить. Но, тем не менее, не тратьте драгоценную свою энергию на злость, это обреченная на провал сделка. Если и злитесь, то не на себя, не на врачей, не на семью, а на саму болезнь. Тибетские ламы говорят, что для того, чтобы победить свой недуг, нужно его возненавидеть.
- Третий этап – это сделка, когда человек пытается смириться с ситуацией на выгодных ему условиях. Это время опасно тем, что именно на этой стадии больной начинает искать помощь где угодно, но не у врачей – обращается к знахарям, экстрасенсам и т.д. Это бег от болезни, хотя на самом деле человек пытается убежать от себя (что, конечно, невозможно). Как справиться? Нужно понять, что болезнь – никакое не возмездие, что никакая магия с ним не справится, что таких как вы – тысячи и сотни тысяч.
- Не поддавайтесь депрессии, но поймите ее. Она почти всегда неминуема, это следующий этап. Наступает четкое осознание реальности, меняется образ жизни, распорядок, болезнь и необходимость лечения меняют не только жизнь больного, но и затрагивают интересы его близких. В это время очень важно понять, что такая перестройка не вечна. Ощущение безнадежности редко с кем остается надолго, но не нужно его отрицать, обвинять себя в том, что эти чувства вас настигли. Но если болезнь буквально на химическом уровне запустила депрессию, нужно лечиться медикаментозно.
- Вы придете к фазе принятия и переоценки, помните это. Когда человек заболевает чем-то серьезным, он думает – это все. Но когда он доходит до стадии принятия, его может удивить мысль, что болезнь изменила его, что даже в ней (а может быть, и благодаря ней) продолжается его духовный рост. Человек заново оценивает свою жизнь, отношения с близкими, работу, цели планы. Очень часто именно на этом этапе он понимает, чем действительно он хочет заниматься.
Конечно, на каждом из этапов может быть ответвление в сторону. Потому современный человек должен знать – если он сам недостаточно ресурсный для себя в плане выстраивания взаимоотношений с болезнью, если близкие растеряны и, скорее, усугубляют его психоэмоциональное состояние, нежели помогают, есть психологи. И к ним нужно идти за помощью.
Выдающийся психолог Виктор Франкл не просто выжил в концлагере, он еще и сохранил себя после столь серьезного, казалось бы, необратимого для психики человека испытания. Он отмечает, что юмор является спасательным кругом. И если вы позволяете себе не шепотом и подобострастно говорить о своей болезни, а где-то даже посмеиваться над ней, ее устрашающий образ значительно померкнет.