Тубулоинтерстициальный нефрит — почечное заболевание, при котором поражаются интерстициальные ткани и почечные канальца. Однако нередко воспалению подвергаются и другие структурные ткани органов, что и обеспечивает специфичность данной патологии. Выделяют острые и хронические тубулоинтерстициальные нефриты.
См. также:
- Интерстициальный нефрит
Острый тубулоинтерстициальный нефрит достаточно распространенное явление, правда, диагностируется оно не всегда вовремя, да что уж там скрывать, даже не всегда правильно. При остром течении заболевание поражение, происходящее в органах, проявляется острыми снижениями их функций из-за того, что воспаляется и отекает почечная интерстиция. Это значит, что поражение клубочков происходит не изнутри, а в тканях, которые их окружают и должны защищать. Но при отечности данные ткани становятся помехой в нормальной работе клубочков и способствуют ухудшению работы почек.
Хронический тубулоинтерстициальный нефрит часто является исходом острого течения заболевания. Однако нередко возникает как самостоятельное заболевание, без предшествующего острого состояния. Причин, по которым это происходит, множество: интоксикации бытового, производственного или медикаментозного характера, инфекции, имунные нарушения и так далее.
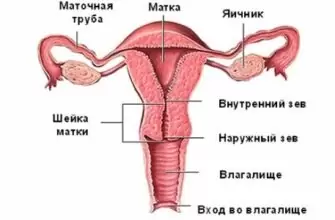
Тубулоинтерстициальное поражение почек
Среди опасных лекарственных средств — анаболики и анальгетики, антигистаминные, антиподагрические, наркотические, нестероидные противовоспалительные препараты, гормоны, диуретики, сульфаниламиды, мочегонные сборы. Однако первое место у антибиотиков — пенициллинов и макролидов.
Таблица: причины развития хронического тубулоинтерстициального нефрита
| Группа причин или действующих факторов | Примеры |
| Недуги, связанные с образованием кист |
|
| Фармацевтические препараты |
|
| Заболевания системы кровообращения |
|
| Воздействие внешних условий |
|
| Аутоиммунные патологии |
|
| Механические нарушения току мочи по урогенитальному тракту |
|
| Нарушения обменных процессов в организме |
|
Видео: Елена Малышева рассказывает о факторах, влияющих на здоровье почек
Формы и симптомы заболевания
Протекает нефрит как в острой, так и в хронической форме.
- Острый тубулоинтерстициальный нефрит (ОТИН) — воспаление в 95% случаев провоцируется аллергенами либо вирусной инфекцией. Ему присуще быстрое развитие. Симптомы появляются спустя несколько суток или недель. Если не начать лечение вовремя, в дальнейшем человеку грозит почечная недостаточность. Обычно прогноз оптимистичный.
- Хронический тубулоинтерстициальный нефрит (ХТИН) отличается неспешным проявлением симптоматики. Заболевание может таиться от полугода до нескольких лет, но не иметь никаких явных признаков. Эта форма нефрита — самый неблагоприятный вариант, так как не у всех заболевших возможно наступление ремиссии. Исход — почечная недостаточность.
Существует еще одна разновидность — неуточненный хронический тубулоинтерстициальный нефрит. Такой диагноз ставят, если невозможно корректно сформулировать особенности воспаления, возникли трудности с определением причин.
Крайне редкий вид — наследственный интерстициальный нефрит, или синдром Альпорта. Ребенок появляется на свет со структурным дефектом почечных клубочков. Впоследствии это приводит к нарушениям слуха и зрения, появлению в урине крови (гематурии), позже — к почечной недостаточности.
Проявления тубулоинтерстициальной болезни почек схожи с признаками других патологий этих парных органов. Иногда симптоматика отсутствует до появления почечной недостаточности.
Признаки, которые могут косвенно указать на тубулоинтерстициальный синдром:
- беспричинная жажда;
- высыпания (крапивница);
- повышение АД;
- стабильное поднятие температуры на 1-2°C;
- слабость, утомляемость, озноб, мигрень;
- тошнота, отсутствие аппетита, похудание;
- боль в спине, боку, мышцах;
- частые позывы в туалет, особенно ночью;
- болезненность во время мочеиспускания;
- гной в моче;
- увеличение обеих почек.
Острая форма нефрита имеет выраженные проявления. Для хронической тубулоинтерстициальной болезни характерны слабые признаки, усиливающиеся с течением времени. Несмотря на нарушение работы почек, отечность конечностей — редкое явление.
Если помимо отеков наблюдается анурия (прекращение образования урины), то виновники тубулоинтерстициального нефрита — нестероидные противовоспалительные медикаменты.
Что представляет собой патология
Тубулоинтерстициальный нефрит клиницисты чаще называют нефритом интерстициальным, однако первый вариант названия патологии более точно отражает её суть. Болезнь представляет собой воспалительный процесс, развивающийся в канальцах и интерстиции почек. Канальцы — это полые трубочки, входящие в структуру почечного нефрона. В них происходит фильтрация жидкости и обратное всасывание нужных организму веществ из образованной первичной мочи. Интерстиций (межуточная ткань) — это волокнистая рыхлая соединительная ткань, которая в виде прослоек находится в почке между нефронами и собирательными трубочками; в ней находятся нервные волокна, кровеносные и лимфатические сосуды.
Почечные канальцы, в которых происходит воспаление при тубулоинтерстициальном нефрите, выполняют важные функции
Тубулоинтерстициальный нефрит не приводит к деструкции основной почечной ткани — паренхимы, при этом патологический процесс не поражает лоханку и чашечки почки.
Болезнь встречается в любом возрасте, в том числе у детей раннего возраста и пожилых людей. Большинство пациентов с этим диагнозом из возрастной группы от 20 до 50 лет.
Течение патологии может быть:
- острым;
- хроническим: манифестным — с ярко выраженной клинической симптоматикой;
- латентным, то есть скрытым;
- волнообразным — с периодами ремиссий и обострений.
По механизму развития нефрит разделяют на:
Вторичный тубулоинтерстициальный нефрит возникает на фоне ранее существующих почечных патологий, например, пузырно-мочеточникового рефлюкса
Интерстициальный нефрит тщательно классифицируют по этиологическим признакам, то есть в зависимости от причины, вызвавшей воспаление. Выделяют такие виды болезни:
- постинфекционный — возникающий после различных инфекций;
- токсико-аллергический — причиной которого является действие токсических и химических веществ, некоторых лекарств, сывороток или вакцин;
- аутоиммунный — возникающий на фоне расстройства собственного иммунитета;
- дисметаболический — причиной которого становятся обменные нарушения (дисметаболические нефропатии);
- радиационный — развивающийся после лучевой терапии;
- идиопатический — возникающий по неясным причинам.
Клиническая картина патологии может быть:
- развёрнутой, когда наблюдаются все симптомы, присущие патологии;
- тяжёлой — с проявлениями ОПН (острой почечной недостаточности), то есть синдромом резкого снижения или полного прекращения работы почек, а также длительной анурией, когда выделение мочи полностью отсутствует;
- очаговой — со слабовыраженными проявлениями, полиурией (увеличенным суточным объёмом выделяемой мочи), благоприятным течением и быстрым восстановлением нарушенных почечных функций; считается самым лёгким вариантом заболевания;
- абортивной — протекающей без классической смены фаз, характерных для тяжёлой формы (олигурия, то есть уменьшенный объём мочи, — анурия — полиурия); такое течение приводит к быстрому выздоровлению больного.
Острая форма
Острое воспаление возникает в 90% случаев как выраженная аллергическая реакция на различные лекарственные средства или в качестве ответа на инфекцию (чаще вирусную). Для острого процесса характерны массивная воспалительная инфильтрация и диффузный отёк межуточной ткани. Развивается быстро — от нескольких суток до нескольких недель. У больного повышается температура, наблюдается гематурия (появляется кровь в моче) и тянущие боли в пояснице. Тяжёлый вариант клинического течения, несвоевременно начатая терапия или продолжение приёма нефротоксических лекарств влекут за собой хроническое поражение фильтрующей системы и постоянной недостаточности почек.
При остром тубулоинтерстициальном нефрите микроскопически обнаруживают отёк интерстиция и его воспалительную инфильтрацию
Хроническая форма
Длительно протекающая воспалительная реакция вызывает постепенную инфильтрацию интерстиция и его фиброз (образование рубцов), а также функциональное расстройство и атрофию тубулярной (канальцевой) системы, что приводит к постепенной и стойкой утрате почечніх функций. Обычно эти процессы происходят долго — на протяжении нескольких лет. Помимо канальцев, в процесс могут вовлекаться клубочки нефронов (гломерулы), в которых происходят основные процессы фильтрации крови. Со временем развивается гломерулосклероз, то есть замещение клубочков нефункционирующей соединительной тканью. В зависимости от причины, вызвавшей хроническое воспаление, процесс может носить односторонний характер или двусторонний, тогда как острый тубулоинтерстициальный нефрит поражает сразу обе почки. Исходом хронического воспаления является нефросклероз — сморщивание почки с синдромом ХПН (хронической почечной недостаточности).
Видео: подробно о тубулоинтерстициальном нефрите
Диагностика
Для дифференцирования интерстициального нефрита используют типичные обследования при подозрении на почечные патологии:
- Анализы крови: биохимический, общий. Для тубулоинтерстициального нефрита характерно повышение количества белка, лейкоцитов, креатинина, мочевины, увеличение СОЭ.
- Исследования мочи: клиническое, проба Зимницкого, бакпосев на стерильность. Анализы позволяют определить содержание белков, лейкоцитов, оценить плотность урины, концентрационную и секреторную функцию органов. Посев выявляет наличие инфекции.
- УЗИ либо КТ — для изучения состояния канальцев, определения размера почки, ее возможных деформаций, связанных с отеками в острой фазе нефрита.
- Нефробиопсия – забор образца паренхимы для рассмотрения под микроскопом.
Особенности заболевания у детей
Среди детей данное почечное заболевание встречается достаточно часто. Многие ученые умы уверены, что причина тубулоинтерстициального нефрита в детском возрасте носит иммуноаллергическую этиологию. Подвержены ему чаще всего детки и подростки, которые генетически предрасположены к нарушениям, связанным с функциями макрофагально-фагоцитирующей системы.
Часто заболевание в детском возрасте развивается на фоне разнообразных нефропатий. Способствует прогрессированию заболевания и бесконтрольный прием сульфаниламидов и антибиотиков.
Лечение
Главная цель терапии — устранение причины, спровоцировавшей тубулоинтерстициальный нефрит у взрослых и детей. Если состояние пациента не внушает тревоги, то лечение проводят амбулаторно. Острая форма часто требует госпитализации.
Общие моменты
Иногда от тубулоинтерстициального острого нефрита, появившегося из-за приема медикаментов, избавиться легко. Необходима только их срочная отмена. Аллергическая реакция как причина нефрита устраняется с помощью кортикостероидных препаратов. Если виновником стало какое-либо заболевание, немедленно начинают его комплексное лечение.
Острая почечная недостаточность — состояние, которое требует очищения крови (гемодиализа).
Препараты
Все лекарственные средства требуют точного соблюдения дозировки, предписанной врачом. Для избавления от тубулоинтерстициальной болезни почек применяют:
- Антигипертензивные препараты для понижения артериального давления. В этой роли выступают Бисопролол, Валсартан, Каптоприл, Эналаприл, Энап.
- Глюкокортикостероидные противовоспалительные, призванные нормализовать метаболизм и снять отечность: Кеналог, Медопред, Полькортолон, Преднизолон.
- Иммуномодуляторы или иммуносупрессоры, подавляющие аутоиммунные реакции: Декарис, Лизобакт, Циклофосфамид, Эндоксан.
- Нестероидные противовоспалительные, купирующие болевой синдром, нормализующие температуру тела: Аспирин, Брустан, Ибуклин, Нурофен.
- Диуретики, выводящие из организма лишнюю жидкость: Диакарб, Диувер, Лазикс, Триампур.
- Мембраностабилизаторы, регулирующие кислотно-щелочной баланс: Блемарен, Димефосфон.
- Натуральные уросептики: Канефрон, Уролесан, Фитолизин, Цистон.
Режим и диета
Независимо от того, где находится больной, постельный режим — обязательное условие. Помимо этого, необходима коррекция питания. Если тубулоинтерстициальный нефрит осложнен гипертонией либо диагностирована почечная недостаточность, предписывают диету №7, которая строго ограничивает количество соли, белка и жидкости.
Если грозные признаки нарушения структуры тубулоинтерстициальной ткани отсутствуют, в список запрещенных продуктов попадают трудноперевариваемые белки. Это жирное мясо, рыба, полуфабрикаты из них, наваристые бульоны, все кислое, соленое и острое. В последнюю категорию входят лук, чеснок, сельдерей. Нельзя есть сладости, пить крепкий чай, кофе, какао. Алкоголь — главная угроза почкам.
Питьевой режим и объем соли не ограничивают. Необходимо большое количество жидкости, питание должно быть частым, но порции – маленькими.
Физиотерапия
Эти терапевтические процедуры нормализуют метаболизм, улучшают лимфо- и кровоснабжение, снимают отечность, снижают интенсивность болевого синдрома. При тубулоинтерстициальном типе нефрита применяют:
- грязелечение (обертывание);
- иглоукалывание;
- лазерную терапию;
- ультразвуковое лечение.
Помимо этих терапевтических методов, назначают общеукрепляющий массаж, комплекс лечебной физкультуры.
Народные средства
Разрешение на использование альтернативного метода дает лечащий врач, он и рекомендует наиболее подходящие рецепты с учетом причин, спровоцировавших нефрит. Главное противопоказание к народным рецептам — болевой синдром.
Как готовить домашние лекарства:
- Льняное семя. 1 ч. л. сырья заливают стаканом кипящей воды, настаивают, укутав, 3 часа. Принимают утром и вечером: взрослые по 200 мл, дети — 50-100 мл. Оптимальный курс, который можно повторить спустя 2 недели, — 21 день.
- Первоцвет. 1 ст. л. цветков заваривают в 200 мл кипятка, настаивают час, процеживают. Принимают трижды в день по четверти стакана.
- Зверобой, крапива, мать-и-мачеха, тысячелистник. Смешивают сырье в равных объемах, 1 ст. л. заливают стаканом кипятка, оставляют на 2 часа, фильтруют. Настой выпивают за 2 раза перед едой. Длится курс около месяца.
Диагностические мероприятия
Для того чтобы поставить верный диагноз, врач проводит опрос больного, осматривает его и направляет на лабораторно-инструментальные обследования.
Лабораторные методы диагностики:
- Развёрнутый анализ крови. При заболевании в анализе обнаруживают лейкоцитоз (повышенное количество лейкоцитов), эозинофилию (высокое содержание эозинофилов), ускорение СОЭ — эти признаки свидетельствуют о воспалительном процессе в организме. При длительной гематурии выявляются признаки анемии — понижен гемоглобин и уровень эритроцитов.
- Биохимия крови. Выявляются отклонение показателей креатинина, мочевины, белков и электролитов от нормы, что свидетельствует о расстройстве почечных функций.
- Клинический анализ мочи. Выявляют протеинурию (белок в моче), лейкоцитурию (высокое содержание лейкоцитов), эозинофилурию (высокое количество эозинофилов — клеток крови, отвечающих за обезвреживание чужеродных белков), микрогематурию (изменённые эритроциты в моче). Характерно снижение плотности мочи. При обменных нарушениях выявляют кристаллурию — высокое содержание солей. Для хронической формы нефрита наличие большого количества лейкоцитов и эритроцитов нетипично.
- Проба Зимницкого и Реберга. Помогают определить концентрационную и выделительную возможности почек.
- Исследование мочи на наличие инфекционных возбудителей (посев на стерильность). Как правило, определяется их отсутствие.
- Анализ мочи на бета-2 микроглобулин. Исследование служит маркёром поражения почечных канальцев.
Клинический анализ мочи — обязательное исследование при патологии почек
Инструментальные исследования:
- Эхосонография (исследование ультразвуком). При остром процессе выявляется увеличение почек с высокой эхогенностью из-за диффузного отёка. О длительно протекающем хроническом процессе свидетельствует уменьшение и ассиметрия почек. Это говорит об атрофии и сморщивании почечной паренхимы.
- Ренография — радионуклидное исследование почек. Метод помогает оценить почечный кровоток, клубочковую фильтрацию, секрецию и реабсорбцию в канальцах.
- Биопсия почек — наиболее ценный метод обследования в плане информативности. Его применяют при сомнительном диагнозе, отсутствии улучшений, несмотря на прекращение контакта с токсическим или лекарственным веществом и проводимую терапию. С помощью тонкой иглы производят прокол, забор маленького образца ткани, а затем изучают его под микроскопом. При остром процессе обнаруживают сохранённые клубочки, отёчную межуточную ткань с инфильтрацией иммунными клетками —лимфоцитами, лейкоцитами, эозинофилами, клетками плазмы. При хроническом воспалении обнаруживают как нормальные, так и полностью разрушенные клубочки, атрофированные канальцы, инфильтрированный интерстиций с элементами фибропластических изменений.
Биопсия почки — наиболее информативный метод диагностики при нефрите
Дифференциальная диагностика проводится с такими заболеваниями:
- острый тубулярный некроз;
- гломерулонефрит (гематурическая форма);
- острый пиелонефрит;
- наследственный нефрит;
- врождённые нефропатии.
Особенности болезни в детском возрасте
Тубулоинтерстициальный нефрит у детей имеет некоторые отличия от протекания у взрослых. Острую форму, которую диагностируют в 95% случаев, вызывают медикаменты, хроническую — врожденный порок либо нарушение метаболизма. Лечение аналогично, но препараты и их дозировку выбирает педиатр.
Канальцевые расстройства у ребенка сопровождаются сильной болью в брюшной полости и пояснице, остальные симптомы также проявляются ярче. В моче при тубулоинтерстициальном детском нефрите появляется мутный осадок, нередко с кровью.
Если комплексное лечение выбрано правильно, для исчезновения признаков нефрита требуется от 2 до 3 недель.
Как часто возникает?
Внезапное воспалительное поражение интерстициальной ткани почек является относительно редким, и подробной информации о частоте заболеваемости нет, известно только что оно составляет около 15% тяжелой острой недостаточности.
Нефрит может возникнуть в любом возрасте, но чаще всего он проявляется у пожилых людей. Частота хронического интерстициального нефрита также неизвестна, однако, это недомогание является причиной 5-10% случаев почечной недостаточности конечной стадии, требующей неотложного лечения.
Прогноз и возможные осложнения
Тубулоинтерстициальное заболевание почек — патология, нуждающаяся в длительной терапии. Острая форма при адекватном лечении проходит за 2-6 месяцев, хроническая ему не поддается, а переводится в спящую стадию. Если нефрит трансформировался в острую почечную недостаточность, срок жизни может сократиться примерно на 3 года.
Вылеченный своевременно, тубулоинтерстициальный синдром у детей не грозит опасными последствиями. Почки восстанавливаются за 6-8 месяцев.
У взрослых острая форма заболевания провоцирует:
- анемию;
- артериальную гипертензию;
- острую легочную недостаточность — отек легких;
- воспалительные процессы в соседних органах;
- самопроизвольные аборты и выкидыши;
- трансформацию в хронические патологии — нефрит и почечную недостаточность;
- энурез.
Прогноз
Генетический, токсический и метаболический тип болезни не поддается коррекции, возникает терминальная почечная недостаточность. Запущенная болезнь может стать причиной отека легких.
При хроническом тубулоинтерстициальном нефрите стадии заболевания, а также продолжении воздействия на организм вредоносного агента, есть риск в назначении пожизненного гемодиализа.
После окончания лечения фиброз почек остается, сами же функции восстанавливаются, прогноз благоприятный.
Профилактика
Чуткое отношение к собственному телу снижает риск тубулоинтерстициального нефрита. Необходимо:
Отёки формируются из-за накопления жидкости
Покраснение белков глаз — результат разрыва сосудов
Мешки под глазами — первый признак проблем с почками
Одним из самых распространённых лабораторных исследований является анализ мочи. Однако далеко не все пациенты осведомлены о том, как правильно сдавать урину, что становится причиной задержки в получении результатов. К примеру, одна из моих больных решила принести мочу сразу после менструации: в ней содержалось большое количество крови и сгустков, на фоне чего ей был поставлен диагноз гематурии и начато совершенно другое лечение, которое не принесло облегчения. После повторного взятия образцов выяснилось, что пациентка страдает от хронического тубулоинтерстициального нефрита, находящегося в фазе обострения. Чтобы избежать несвоевременной постановки диагноза, рекомендуется приносить урину только в одноразовых баночках, проведя туалет наружных половых органов. Женщинам не стоит сдавать биологические жидкости в период менструации и 5–7 дней после его окончания.
Основные методы выявления недуга:
- общий анализ мочи: при тубулоинтерстициальном нефрите урина имеет жёлтый цвет, мутная из-за примесей белка, лейкоцитов и цилиндрический клеток, бактерии обнаруживаются менее чем в 10% случаев;
- ультразвуковое исследование почек помогает оценить размеры органа, различные деформации чашечно-лоханочной системы, а также благодаря ему можно провести сравнение патологии с пиелонефритом;
- эндоскопия с биопсией — доступ к почке осуществляется через небольшой разрез, кусочек тканей берётся для проведения микроскопического исследования и подтверждения повреждения канальцевой системы.
Таблица: дифференциальная диагностика тубулоинтерстициального нефрита и других заболеваний
| Сравнительная характеристика | Тубулоинтерстициальный нефрит | Мочекаменная болезнь | Цистит | Пиелонефрит |
| В чём заключается сущность болезни | Поражение канальцев и почечной ткани (почти всегда неинфекционного характера) | Образование в различных отделах урогенитального тракта патологических конгломератов, затрудняющих отток мочи | Воспаление слизистой оболочки мочевого пузыря | Изменения в чашечно-лоханочной системе преимущественно воспалительного типа |
| Преобладающие изменения урины | Незначительное помутнение | Наличие крови, сгустков и песка, мелких камешков | Покраснение мочи, увеличение количества лейкоцитов | Урина цвета мясных помоев, преобладание белка |
| Локализация и особенности болевого синдрома | В нижней части спины, ноющий и давящий | По ходу мочеточников (правые и левые отделы живота), острый, по типу почечной колики | Над лобком, тянущие и режущие | В области поясницы, усиливаются на фоне физических нагрузок |
Прогнозы терапии и нежелательные последствия для организма человека
Хронический тубулоинтерстициальный нефрит требует длительного лечения. Средние сроки избавления от симптомов и частичного восстановления организма составляют от 2 до 7 месяцев. На вероятность развития осложнений и нежелательный последствий оказывают влияние другие имеющиеся у пациента патологии (в особенности повреждения сердца, сосудов, эндокринных желёз), его образ жизни, наличие вредных привычек.
У пожилых людей из-за недостаточной способности организма к регенерации восстановление протекает гораздо медленнее. В особенно тяжёлых случаях может понадобиться несколько лет.
Во время восстановительного периода пациенту крайне важно придерживаться врачебных рекомендаций, чтобы избежать развития нежелательных осложнений. Мой коллега участвовал в лечении молодого мужчины с хроническим тубулоинтерстициальным нефритом, который профессионально занимался спортивной борьбой. Период обострения недуга выпал как раз на период основной подготовки к соревнованиям, в результате чего пациент много времени провёл в больнице. Перед выпиской доктор предупредил мужчину, что необходимо снизить интенсивность тренировок или даже перейти к более спокойному и менее травматичному виду спорта. Пациент в течение недели придерживался предписанный рекомендаций, после чего вернулся к привычной программе. Интенсивная физическая нагрузка вместе с травматическим повреждением поясничной области способствовала ухудшению состояния больного. Только что вылеченный нефрит вновь обострился, а пациент попал в реанимацию, где врачи долгое время боролись за его жизнь.
Нежелательные последствия патологии:
- уремическая интоксикация — отложение мочевины в различных органах и тканях с нарушением их целостности;
- острая или хроническая почечная недостаточность, вследствие которой пациенту приходится посещать гемодиализ (искусственное очищение крови);
- анемия — малокровие;
- формирование кист — полостей, внутри которых находится жидкость;
- развитие воспалительных заболеваний мочевого пузыря (цистит), уретры (уретрит) и почек (пиелонефрит);
- нарушение обменных процессов в организме;
- тромбозы и эмболии;
- склонность к возникновению спонтанных кровотечений;
- недержание урины.
Механизм образования болезни
Учитывая функциональные особенности почек, закономерность развития токсической нефропатии можно представить следующим образом. При попадании в организм человека отравляющих веществ, происходит прямое или косвенное воздействие на работу внутренних органов, в том числе почек. В результате повреждается их структура, нарушается работа, возникает патологическое состояние, сопровождающееся определенными симптомами.
По направленности негативного воздействия, а соответственно, по механизму образования токсическая нефропатия делится на специфическую и неспецифическую. В первом случае происходит повреждение непосредственно самих почек, напрямую в результате поражения отравляющими веществами. Во втором – почки повреждаются по причине отравления организма ядами, не оказывающими прямого влияния на почки, а нарушающими работу иных органов и их систем, что, в свою очередь, приводит уже к поражению почек.
Примером механизма развития неспецифической токсической нефропатии могут послужить следующие процессы:
Заражение крови способно вызвать поражение почек вследствие распространения токсинов и отравляющих веществ по организму через кровоток.
- Неправильное переливание крови также приводит к поражению почечных тканей, если реципиенту была перелита кровь несоответствующей группы.
- Механическое сдавливание различных частей тела может привести к выбросу белков мышечной ткани в кровь, в результате чего возникает поражение почечного фильтра.
- Заболевания печени нередко приводят к поражению почек. В случае нарушения функции нейтрализации печенью токсинов и других вредных веществ, они способны распространяться по организму, нанося вред различным органам, в том числе почкам.
Прямое поражение почек может возникать по нескольким причинам. К числу факторов, вызывающих данное патологическое состояние, относятся различные негативные явления, например:
попадание в кровь химических соединений отравляющих веществ, входящих в состав ядов насекомых, животных, а также ядовитых растений;
- отравление лекарственными препаратами (при длительном, неправильном, бесконтрольном применении), например, противовоспалительными и антибактериальными средствами;
- отравление солями тяжелых металлов;
- попадание в организм значительного количества пестицидов;
- отравление органическими растворителями и др.
Вызвать в почках данный процесс могут и другие причины, например, радиационное излучение, механические травмы, поражение электрическим током. При назначении лечения основное значение имеет именно характер поражения. В любом случае, подобное состояние требует немедленных мер медицинского воздействия.
Человек, подвергшийся воздействию любого из перечисленных факторов, подлежит немедленной госпитализации для полного обследования на предмет степени и характера повреждения, а также осуществления мер по нейтрализации данного воздействия.
Что нужно пройти при подозрении на заболевание
- https://med-atlas.ru/vnutrennie-organy/tubulointerstitsialnyiy-nefrit-chto-eto-takoe.html
- https://apochki.com/vospaleniya/nefrit/tubulointersticialnyj-nefrit.html
- https://simptom.info/nefrologiya/tubulointersticialnyj-nefrit
- https://pochkam.ru/bolezni-pochek/tubulointerstitsialnyj-nefrit.html
- https://zdorovi.net/bolezni/tubulointersticialnyj-nefrit.html
- https://medicalj.ru/diseases/urology/912-nefrit-ostryj-tubulointersticialnyj
- https://sovdok.ru/bolezni-pochek/hronicheskiy-tubulointersticialnyy-nefrit.html
- https://armbarca.ru/chto-takoe-tubulointersticialnyi-nefrit-i-v-chem-ego-osobennost/
- https://lechenie-i-simptomy.ru/tubulointersticial-nyy-nefrit-u-detey-simptomy-lechenie.html
- https://KardioBit.ru/pochki/lechenie/tubulointerstitsialnyj-nefrit-chto-eto-takoe-simptomy-i-lechenie
- https://symptomd.ru/icd10/n11.9_hronicheskiy_tubulointersticialnyy_nefrit_neutochnennyy
- https://SimptoMer.ru/bolezni/zheludochno-kishechnyj-trakt/1040-tubulointerstitsialnyy-nefrit-simptomy
- https://online-diagnos.ru/illness/d/hronicheskiy-tubulointerstitsialniy-nefrit
- https://myfamilydoctor.ru/ostryj-tubulointersticialnyj-nefrit-simptomy-i-lechenie/
- https://nefrologiya.pro/pochki/vospalenie/tubulointersticialniy-nefrit/
Что необходимо для установления правильного диагноза?
Для диагностики острого тубулоинтерстициального нефрита необходимо сделать ряд анализов:
• Клинический анализ крови – как правило, заболевание сопровождается эозинофилией, анемией. Также могут присутствовать такие признаки воспаления как лейкоцитоз и повышение СОЭ. • Биохимический анализ крови – указывает на повреждение ткани почек и определяет тяжесть поражения. Признаки: повышение уровня мочевины и креатинина, часто – повышение трансаминаз крови, изменение электролитного состава крови, метаболический ацидоз. • Общий анализ мочи – низкая плотность мочи, протеинурия, гематурия, цилиндрурия. • УЗИ почек – почки обычных или увеличенных размеров. • При необходимости – выполнение нефробиопсии. Морфологически: интерстициальное воспаление с эозинофилами, лимфоцитарная инфильтрация канальцев, некроз канальцевого эпителия.
Патогенез ОИН
Точный механизм не выяснен; но большинство исследователей склоняется к иммунному генезу. Начальное звено воспаления – действие нефротоксичного фактора на канальцевые мембраны и интерстиций почек с появлением здесь комплексов антигенов. Затем подключаются гуморальные механизмы иммунитета и появляются антитела против собственных канальцевых мембран, повышается титр IgG, IgM.
Иммунные комплексы накапливаются в мембранах и провоцируют здесь воспаление и гистологические изменения паренхимы и поражение канальцев. Воспалительный отек сдавливает сосуды и вызывает их спазм.
Почечный кровоток ухудшается, что приводит к ишемии почек. Это одна из причин снижения СКФ, что ведет к росту уровня креатинина и мочевины крови. Помимо всего, воспалительный отек повышает внутри почечное давление, что также ведет к понижению СКФ.
Сами клубочковые капилляры долгое время не нарушаются. Поражение канальцев и отек интерстиция снижает реабсорбцию воды, белка и полезных веществ.
Возникает полиурия, протеинурия и гипостенурия как следствие. Нарушения канальцев появляются с начала болезни и держатся до 3 месяцев и больше. Почки увеличиваются в своих размерах и весе.
Почечная капсула натянута и может легко отделиться от паренхимы. Все морфологические изменения не зависят от причины, они однотипны. При раннем диагностировании и лечении все изменения патологии редуцируются за 3-4 месяца.
Наследственный нефрит
Заболевание имеет различные клинические проявления. Наследственный нефрит у детей может проявиться:
- в период внутриутробного развития;
- в течение первого года жизни;
- в возрасте от трех до шести лет;
- в школьном возрасте.
По наследственности заболевание передается от отца к дочери, от матери – и к дочери, и к сыну.
Характеризуется неполной формой поражения почек и глаз, аномалией костного скелета. Нередко сочетается с невритом слухового нерва (синдром Альпорта).
Провоцирующим фактором проявления болезни может быть инфекция, перенесенная ребенком.
Клиническое течение наследственного нефрита
На начальном этапе нет ярко выраженных симптомов заболевания, так как не нарушена функциональная деятельность почек. Обнаружить клинические изменения возможно только по результатам анализа мочи (кровь, белок, повышенные лейкоциты и эритроциты).
По мере развития заболевания начинают проявляться характерные признаки нефрита:
- слабость, быстрая утомляемость;
- понижение слуха;
- падение зрения;
- побледнение кожных покровов.
По истечении определенного количества времени снижается слух, ухудшается зрение. В основном это происходит по достижении ребенком возраста 6 – 10 лет.
Если вы заметили, что ребенок стал хуже слышать, жалуется на сильную усталость, у него ухудшился аппетит, не ждите, что «само пройдет». Срочно обратитесь за консультацией к врачу.
Всем мамам важно знать причины повышенного или пониженного сахара в моче у ребенка, т.к это может привести как к диабету, так и к другим опасным болезням.
А знаете какие болезни у детей проявляются рвотой и поносом, но без температуры? В нашем материале названы все такие заболевания.
Если у ребенка температура тела 40 градусов без прочих симптомов, то это может быть и болезнь и серьезная травма малыша.
Типы наследственного нефрита
Классифицируют заболевание у детей по трем типам:
Нефрит почек может иметь несколько основных причин:
- Инфекционный агент – действие вирусов или бактерий при: ангине, вызванной стрептококком;
- скарлатине;
- инфекционном эндокардите;
- сепсисе;
- пневмонии;
- менингококковой инфекции;
- вирусном гепатите типа В;
- инфекционном мононуклеозе и др.
- СКВ – системная красная волчанка;
- алкоголем;
Этиология явления
В 76% случаев после ОПН развивается ИН. Причины возникновения острого интерстициального нефрита могут быть следующие:
- Препараты по степени убывания нефротоксичности: антибиотики (пенициллины, цефалоспорины, гентамицин, тетрациклины, рифампицини др.), сульфаниламиды, НПВС, противоэпилептические ЛС, антикоагулянты(варфарин), мочегонные (тиазиды, фуросемид), иммуносупрессоры (азатиоприн, сандимун), другие (аллопуринол, каптоприл, клофибрат, аспирин).
- Инфекции.
- Системные болезни: аутоиммунные патологии (СКВ, синдром Шегрена,
- отторжение трансплантата и пр.), метаболические нарушения (гиперкалиемия, гиперкальциемия, повышение оксалатов и уратов), отравления анилином, уксусной кислотой, этиленгликолем и тяжелыми металлами, лимфопролиферативные болезни, отравления грибами, формальдегидом и др.,
- Идиопатический острый интерстициальный нефрит.
При ХИН треть больных имеет аномалии почек от рождения; 20% — больные с длительным потреблением анальгетиков; 11% — больные с МКБ. Также играет роль АГ, радиация; у остальных – причина остается неизвестной. В целом причины аналогичны ОИН.
Для чего нужна биопсия почки?
Биопсия почки – диагностический метод, при помощи которого у пациента берут для проведения исследования образец почечной ткани. Она позволяет установить точный диагноз и определить тактику дальнейшего лечения.
Диагностическая биопсия почки проводится в специализированных нефрологических отделениях и только в тех случаях, когда другие методы диагностики себя полностью исчерпали.
Показания
Биопсия может быть рекомендована при возникновении необходимости уточнить диагноз. Она позволяет дифференцировать первичный нефрит и нефропатию, а также определить тип амилоида.
Проведение биопсии почек крайне важно при патологиях, сопровождающихся микрогематурией, нефротическим или остронефротическим синдромом, когда на начальных этапах возникновения заболевания возник инсулинозависимый сахарный диабет.
При наличии у больного двухсторонней почечной гематурии, когда иной урологический источник исключен, проводится биопсия почки, чтобы дифференцировать болезнь Берже, нефриты наследственного характера или хронические интерстициальные, а также пролиферативный гломерулонефрит.
Биопсия также показана при ренальной острой почечной недостаточности, когда этиологию выяснить не удается, особенно в тех случаях, когда размеры почек полностью соответствуют норме. Оправданно ее проведение и при тубулопатии неясного генеза.
Биопсия проводится не только с целью установления диагноза, но и чтобы подобрать эффективную терапию. В частности, проведение массивной иммунодепрессивной терапии будет абсолютно бесполезным при наличии морфологических вариантов нефрита.
В медицинской практике существуют случаи, когда относительно результатов биопсии почек был изменен и диагноз патологии, вместе с этим вся схема лечения.
В частности, при установлении у больных диагноза почечной недостаточности после проведения биопсии обнаруживали аллергический острый тубулоинтерстициальный нефрит (11%), требующий иммунодепрессивной терапии быстропрогрессирующего гломерулонефрита (14%), некротизирующие васкулиты (20%).
Биопсия почки позволяет разработать схему эффективной почечной терапии, включая и хирургическое лечение.
Помогает биопсия выявить своевременно противопоказания к трансплантации донорской почки.
Повторная биопсия проводится с целью отслеживания динамики внутренних процессов при выявленных патологиях почек. Она позволяет контролировать эффективность лечебных мероприятий. Также повторная биопсия проводится с целью контроля трансплантата.
Противопоказания
К сожалению, проведение биопсии почек показано не всем пациентам. Существует ряд противопоказаний, которые подразделяют на абсолютные и относительные.
К абсолютным противопоказаниям относятся такие, которые делают категорически невозможным проведения биопсии почек.
Если пациент в прошлом перенес нефрэктомию одного почечного органа, или же одна из почек не может выполнять все природные функции, проведение биопсии при присутствии единственной функционирующей почки категорически запрещается.
При наличии целого ряда сложнейших и опаснейших заболеваний почек, к которым относятся опухоль, гидронефроз, поликистоз, гнойный перинефрит, аневризма артерии почек, пациентам рекомендуют другие методы диагностического обследования.
При нарушениях свертываемости крови возникает риск сильнейшего внутреннего кровотечения. Непереносимость новокаина и других анестезиологических средств также делает невозможным проведение биопсии.
Препятствием к проведению данной диагностической процедуры может стать хроническая сердечная недостаточность.
Не проводится биопсия при психической неадекватности пациента, включая ситуацию, когда он находится в коме.
К относительным противопоказаниям относятся обстоятельства, которые препятствуют проведению процедуры в конкретное время. При исключении тех или иных факторов возможность проведения биопсии почек может быть пересмотрена.
Если не удается нормализовать при помощи медикаментозных средств артериальное давление, диастолическая гипертония при этом постоянно выше 100 мм рт. ст., пациенту не рекомендуют проведение такой процедуры.
Сложнейший атеросклероз, абсолютно выраженная почечная недостаточность, миеломное заболевание, нефроптоз, выраженный нефрокальциноз, патологически подвижная почка – это патологии, препятствующие проведению биопсии.
Проведение биопсии почек запрещено у женщин в дни, предшествующие менструации.
Подготовка к проведению процедуры
Проведению биопсии почек предшествует подготовительный этап, во время которого и врачи, и пациент должны выполнить определенные действия.
Врач, прежде чем назначить биопсию, изучает историю болезни пациента, медицинскую карту, чтобы установить все патологии, которые были выявлены ранее. Это необходимо для исключения абсолютных и относительных противопоказаний.
Врач направляет больного в лабораторный центр для сдачи анализов крови и мочи, чтобы исключить наличие в организме пациента инфекции.
Кроме этого, специалисты определяют группу крови пациента, резус-фактор. Проводя анализ крови, устанавливают состояние свертывающей системы.
Когда ничто не препятствует проведению биопсии, а необходимость ее достаточно велика, врач знакомит больного с целью ее проведения, объясняет, в чем заключается ее важность и необходимость, а также предупреждают о вероятных последствиях.
Также врач объясняет пациенту, как правильно подготовиться к биопсии почек.
Пациент, в свою очередь, должен задать вопросы (если таковые имеются), чтобы выяснить для себя все неточности.
Пациент обязан сообщить об имеющихся у него аллергиях, патологиях, об употребляемых в этот момент лекарственных препаратах. Пациент обязательно должен подписать форму информированного согласия.
За полмесяца до проведения биопсии прекращается прием препаратов, способствующих разжижению крови.
За семь дней до процедуры прекращается прием обезболивающих средств, поскольку они также влияют на изменения показателей свертываемости крови.
Накануне проведения биопсии последний прием пищи должен быть не позднее, чем за восемь часов до процедуры. В день проведения запрещается и употребление воды.
Проведение процедуры
Пациенту обязательно дают успокоительное средство, чтобы нейтрализовать увеличивающийся страх.
Больного предупреждают о неукоснительном выполнении всех рекомендаций, которые будут поступать от доктора. Пациент укладывается на живот, поскольку в этом случае почки будут находиться ближе к поверхности тела.
На спину укладывают тех, кто перенес трансплантацию почек.
Место прокола определяют при помощи ультразвукового аппарата, после чего врач намечает его специальным маркером. Далее кожные покровы области прокола и расположенные вблизи от него обрабатываются антисептиком.
В место прокола вводят новокаин, чтобы обеспечить местное обезболивание.
На коже делается небольшой надрез, через который будет проникать игла. Ее введение контролируется при помощи ультразвука.
После того, как игла проникла в паренхиму почек, пациента просят задержать дыхание, чтобы взять образец ткани. Тихий щелчок свидетельствует о том, что специальный инструмент, расположенный на конце иглы, сумел захватить образец ткани почек.
Если одного образца для проведения анализа недостаточно, приходится повторять процедуру несколько раз. При завершении процедуры врач на несколько минут сильно нажимает на место прокола, чтобы остановить кровотечение.
Кожные покровы вновь обрабатываются антисептическим средством во избежание инфицирования. В течение получаса больному рекомендуют еще полежать, далее он может идти домой.
Процедура может продолжаться от получаса и больше. В течение всего этого времени медицинский персонал контролирует состояние пациента, включая его пульс и давление.
Биопсия почки относится к разряду малоинвазивных оперативных вмешательств, поэтому на поверхности тела остается только маленький рубец.
Тем пациентам, которым проведение биопсии крайне важно, но наряду с этим у них отмечается склонность к кровотечениям, все-таки разрешают проведение биопсии почек, но только открытым способом.
В этом случае врач делает большой разрез, сам осматривает почку и берет в нужном месте образец ткани для проведения анализов.
Осложнения
Биопсия проводится чаще всего без каких-либо осложнений, но исключить их полностью нельзя. Частота серьезных осложнений составляет около 3,6% случаев.
К таким осложнениям относятся кровотечения, непрекращающиеся более 24 часов, требующие вмешательства врачей.
При необходимости пациенту проводят переливание крови. Обильное кровотечение, продолжающееся более трех суток, обычно провоцируется инфарктом почки.
О наличии кровотечения свидетельствуют болевые ощущения, снижение артериального давления, гемоглобина, образованием гематомы.
Гематому можно обнаружить только при проведении ультразвукового обследования, во время которого уточняются также ее размеры, принимается решение о методике ее дальнейшего лечения.
Тяжелыми осложнениями считаются ситуации, когда происходит инфицирование гематомы с дальнейшим развитием гнойного паранефрита.
В очень редких случаях, но все-таки происходят нарушения целостности почек, повреждения соседних органов, механическое повреждение крупных сосудов.
Чтобы избежать осложнений, не ухудшить состояние здоровья, пациенту настоятельно рекомендуют выполнять все требования врача.
После процедуры лучше всего в течение шести часов соблюдать постельный режим, чтобы позволить организму расслабиться и восстановить силы.
Обязательно следует соблюдать питьевой режим, пить достаточное количество воды. В течение двух суток запрещено поднимать тяжести и выполнять любые физические упражнения.
В домашних условиях больной обязан контролировать свое самочувствие, следить за своим пульсом и артериальным давлением, за отхождением мочи.
При наличии по истечению двух суток крови в моче, болевых ощущений, головокружении, лихорадке, обмороках следует обязательно обратиться к врачу.
Биопсия – диагностический метод, альтернативы которому нет, только она позволяет получить данные для установления точного диагноза.