Патологии строения половых органов у женщин с каждым годом обнаруживаются все чаще. Многие из них не позволяют стать мамой, поскольку яйцеклетка не закрепляется в маточной полости или эмбрион останавливается в развитии. Одной из аномалий является седловидный тип матки, часто проявляющийся не самостоятельно, а в комплексе с другими патологиями половой системы. Есть ли у женщин с такой аномалией возможность забеременеть?
Общие сведения
Седловидная матка — это не самая распространенная аномалия. По статистике, только у 1% женщин диагностируется эта форма патологии.
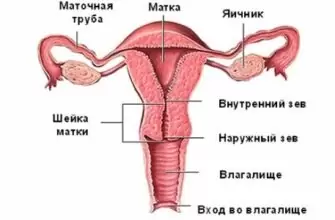
Место расположения матки — средняя часть малого таза. Здесь же располагаются мочевой пузырь, шейка матки, прямая кишка, влагалище и придатки. В норме матка имеет форму перевернутой груши, средняя длина достигает 4-7 см, толщина матки примерно 5 см, а ее ширина около 4 см.
Благодаря эластичным гладкомышечным стенкам матка может значительно увеличиваться в размерах. Этот процесс происходит во время беременности, и только в постепенно «расширяющейся» матке плод нормально развивается. Именно матка «запускает» процесс родоразрешения, когда начинает «выталкивать» плод наружу.
Если негативные факторы начинают воздействовать на процесс слияние протоков, то перегородка полностью не рассасывается, а результатом этого становится формирование двурогой или седловидной формы матки.
В большинстве вариантов провокатором развития аномалии является интоксикация женского организма. Это может произойти, если женщина употребляет алкоголь или наркотики, курит. Патологии в развитии могут быть следствием продолжительного лечения сильнодействующими препаратами, или если женщина трудится на вредном производстве.
Существуют и другие провоцирующие факторы, наличие которых увеличивает риск развития аномалии:
- частые стрессы и переживания;
- генетическая предрасположенность;
- неполноценное питание (дефицит в организме беременной витаминов и минеральных веществ);
- невылеченные или перенесенные при беременности инфекционные процессы (краснуха, токсоплазмоз, грипп, цитомегаловирус);
- патологии и отклонения в работе эндокринной системы;
- гестоз;
- пороки сердца, которые провоцируют развитие гипоксии плода;
- продолжительный и тяжелый токсикоз.
Причины патологии
Матка седловидной формы наблюдается у 23 процентов женщин.
При этой патологии наблюдается развитие разнообразных заболеваний в мочевыделительной системе.
Важно!
Достаточно часто беременность при седловидной матке являются невозможной, так как у женщины диагностируется бесплодие.
При данной патологии у некоторых женщин неправильно протекает беременность. Роды при заболевании протекают с осложнениями
.
Матка седловидной формы – это патология, которая развивается на фоне воздействия разнообразных провоцирующих факторов:
- Стрессовых состояний и постоянных нервных перенапряжений. На фоне депрессивных состояний протекание беременности может быть с осложнениями.
- Инфекционных процессов – токсоплазмоза, кори, гриппа, краснухи, сифилиса, процесс вынашивания ребенка значительно усложняется.
- Авитаминоза. При неправильном питании или употреблении витаминов матерью в недостаточном количестве диагностируется их нехватка и у плода.
Именно поэтому диагностируется развитие патологического процесса. - Вредных привычек при беременности, которые приводят к интоксикации организма. Прием спиртных напитков, курение или употребление наркотиков во время вынашивания приводит к рождению девочки с двурогим органом.
- Токсикоза. Если в период беременности часто появляются сильно выраженные признаки токсикоза
, то это может стать причиной патологии.
Аномалия органа может наблюдаться у девочек, которые вынашивали женщины с пороками сердца
. Если в эндокринной системе женщины наблюдаются нарушения, то это может привести к возникновению патологий у плода женского пола.
Причины седловидной матки у женщин являются достаточно разнообразными. Именно поэтому перед беременностью рекомендуется пройти обследование для обнаружения патологии.
Матка седловидной формы и беременность
Седловидная форма никак не мешает наступлению зачатия. Аномальная форма внутреннего полового органа не становится препятствием для успешного проникновения сперматозоидов в полость матки. Вероятность наступления беременности у женщин с седловидной формой матки такая же, как и с нормальной.
Но аномалия в развитии может стать существенной проблемой для успешного вынашивания малыша. Седловидная матка также негативно может повлиять и на процесс родов.
У женщин с указанной аномалией риск возникновения осложнений гораздо выше. Возможные отклонения в процессе беременности:
- преждевременное прерывание (выкидыш) беременности;
- замерзшая беременность;
- поперечное предлежание плода;
- низкое расположение плаценты (или ее предлежание).
Самым опасным видом осложнения является полное предлежание плаценты. Патология способна спровоцировать обширное кровотечение. При диагностировании патологии женщине противопоказаны естественные роды. В 100% случаях женщинам проводится плановое кесарево сечение.
Виды и формы маток
Различают два основных патологических вида матки:
- Однорогая. Редко встречающаяся патология, которая характеризуется наличием только одного парамезонефрального протока при не сформировавшемся или частично сформировавшемся втором, то есть фактически это половина матки. Исход вынашивания зависит от размеров органа, но часто заканчивается преждевременными родами или кесаревым сечением.
- Двурогая, или роговидная. Орган по форме напоминает сердце, поскольку разделен перегородкой на две части. Проблему часто выявляют на УЗИ после 10 недели беременности, но бывает и так, что пациентка не может зачать. Или долгожданная беременность заканчивается выкидышем. Поскольку каждый из рогов меньше нормы, возникает перерастяжение мышц и увеличивается риск разрыва матки при родоразрешении.
Согласно классификации Адамяна, двурогая матка бывает нескольких типов:
- Полное удвоение. Орган делится на два рога, обнаруживаются две полости, расходящиеся в стороны, и в каждой есть отдельная шейка.
- Неполное удвоение. Дно расщепляется на части не полностью, размеры рогов одинаковы.
- Седловидная. Расщепление на два отдельных рога слабо выражено, орган напоминает седло.
Седловидная матка, согласно Международной классификации болезней – это легкая форма двурогой (рекомендуем прочитать: как выглядит двурогая матка: фото). Однако на практике данные понятия разделяют.
Нормальная грушевидная форма встречается у 22% женщин 18 – 35 лет. После одного зачатия или нескольких родов она становится овоидной (с уплощенной областью перешейка).
Седловидная матка и роды
Нет уверенности, что при седловидной форме матки роды у женщины пройдут нормально, то есть без осложнений. Также невозможно определенно сказать, что аномалия станет причиной осложненных или тяжелых родов. Все зависит от организма женщины и его особенностей.
Роды у пациенток с таким типом матки начинаются на 36–37 неделе. Из-за неравномерных интервалов между схватками пациенткам часто проводят кесарево сечение. Оперативное родоразрешение также проводится при весе малыша более 4 кг и наличии рубца на матке из-за предыдущего кесарева сечения. Осложнением является кровотечение из-за неспособности матки к сокращению, а также плотное крепление последа к ее стенкам.
Клинические проявления во время беременности
До наступления беременности проявления клинических симптомов при седловидной форме матки женщины не возникает. Часто женщины узнают о наличии аномалии только при обследовании на этапе планирования зачатия или же во время беременности.
В редких случаях патология может стать причиной появления следующих особенностей женского организма:
- болезненные и слишком обильные менструации;
- появление «мазни» в последние дни менструации;
- острая боль во время полового контакта;
- отторжение организмом внутриматочной спирали.
Если у молодых супругов возникают проблемы с зачатием малыша, то имеет смысл пройти полное медицинское обследование, включающее тщательную диагностику матки.
Во время беременности диагностировать аномалию позволяет УЗИ. Часто седловидная форма никак «не мешает» процессу вынашивания ребенка. То есть женщина не ощущает патологических симптомов, и беременность протекает в норме.
Но при выявлении аномалии будущей маме рекомендовано тщательно следить за своим состоянием. При появлении признаков влагалищного кровотечения следует вызывать бригаду скорой помощи.
Особенности лечения
Если патологический процесс является ярко выраженным и зачатие невозможно, то решить проблему можно хирургическим путем.
В данном случае проводится гистероскопия. Если операция будет проведена успешно, то это увеличит возможность зачатия ребенка в несколько раз. Применение оперативного вмешательства осуществляется в том случае, если на протяжении длительного времени оплодотворение не наступает или наблюдается несколько выкидышей подряд.
Важно!
Если возможность выносить ребенка имеется, то после оплодотворения женщина находится под строгим врачебным контролем.
Процесс вынашивания ребенка начинают контролировать уже через несколько недель
после зачатия.
В данном случае беременной рекомендуется соблюдение строгого постельного режима. Некоторым пациенткам рекомендовано прохождение курса гормонотерапии. В данном случае делают назначение Утрожестана или Дюфастона.
При возникновении необходимости представительницам слабого пола делают назначение спазмолитиков и токолитиков – Но-шпы, Индометацина, Папаверина.
Во время беременности рекомендуется принимать препараты, с помощью которых обеспечивается нормализация метаболических процессов, маточно-плацентарного кровообращения и коагуляции. Лечение проводится с применением Актовегина, Курантила, Троксевазина. При неэффективности терапии наиболее часто рекомендуется проведение кесарева сечения
до даты ПДР.
Диагностика
Седловидная матка — это не заболевание, для которого характерно наличие определенных симптомов. Подобная форма аномалии строения детородного органа может встречаться даже у абсолютно здоровых женщин. На плановых осмотрах гинеколог не способен выявить наличие аномалии, так как для определения отклонений в строении необходима специализированная аппаратура.
Для диагностики отклонений строения внутреннего полового органа используются следующие виды обследования:
УЗИ
Важно, чтобы аппаратура была оснащена специальными влагалищными датчиками. В ходе обследования проводится ультразвуковой осмотр матки и маточных придатков.
УЗИ будет эффективно лишь в том варианте, если деформация ярко выражена. То есть, специалист смог бы «увидеть» на мониторе основные размеры и особенности матки (увеличение ширины дна и толщину миометрия — мышечная оболочка органа).
УЗИ органов малого таза целесообразно проводить в середине менструального цикла или во второй его половине. В этот период эндометрий становится толще, что позволяет четче увидеть имеющиеся отклонения.
МРТ
С помощью высокоточного исследования врач проводит оценку состояния придатков, маточных труб, близ располагающих сосудах и тканях.
МРТ позволяет выявлять на ранних стадиях патологии развития внутренних половых органов, определяет наличие новообразований доброкачественного или злокачественного характера, нарушений работы системы кровообращения.
Гистероскопия
В ходе исследования используется специальный аппарат — гистероскоп. Аппарат вводится через цервикальный канал. Врач осматривает состояние полости матки, шейки и маточных труб.
Метод обследования помогает выявлять любые болезненные состояния, отклонения в строении половых органов, а также патологии.
Противопоказаниями к проведению процедуры являются:
- острые и тяжелые заболевания печени и сердца;
- тромбофлебит;
- воспалительный процесс в органах малого таза;
- инфекционные процессы;
- беременность;
- подозрение на внематочную беременность.
Диагностические мероприятия
Для того чтобы правильно поставить диагноз, необходимо пройти осмотр у гинеколога. Доктор делает назначение дополнительных методов
обследования. Наиболее часто пациентки проходят ультразвуковую диагностику, УЗГСС, гистеросальпингографию. Достаточно эффективным диагностическим методом является гистероскопия. Женщина в обязательном порядке должна пройти магниторезонансную томографию.
При ультразвуковом исследовании органов малого таза не всегда можно определить аномалию строении органа. Если наблюдается значительная деформация, то с помощью поперечного сканирования осуществляется определение увеличения ширины дна матки до 68 миллиметров. В данном случае миометрий стенки дна утолщается до 14 миллиметров.
Для определения патологии ультразвуковое исследование проводится с применением влагалищного датчика во второй фазе цикла.
Это интересно! Совместимы ли двурогая матка и беременность
Максимально информативной является гистеросальпингография
. Рентгенограмма дает возможность определения двух устьев фаллопиевых труб. Такие же признаки заболевания можно определить во время ЯМРТ. С помощью гистероскопии визуально обследуется полость органа. Если при патологии протекает беременность, то состояние женщины контролируется допплерографией маточно-плацентарного кровотока. Также рекомендовано проведение
кардиотокографии и фонокардиографии
плода.
Лечение
Седловидная форма не требует определенного лечения, если аномалия не сопровождается болезненными симптомами. При наличии боли во время менструации или при дискомфорте во время полового контакта женщине могут быть назначены обезболивающие препараты или спазмолитики.
Если аномалия диагностируется у женщины в период вынашивания плода, то лечение должно быть направлено на сохранение малыша. Препаратами повлиять на расположение плода или плаценты невозможно, поэтому единственным методом лечения аномалии является операция. Хирургическое вмешательство показано в тех случаях, когда шансы выносить малыша у женщины резко сокращаются (по причине аномального строения органа).
Операция может быть назначена женщинам, которые не могут забеременеть. Доказано, что после хирургического лечения шансы выносить и родить здорового ребенка у женщин увеличиваются практически в 10 раз.
Хирургическое лечение проводится 2 способами:
- гистероскопия;
- лапароскопия.
Выбор метода лечения зависит от степени опущения маточного дна.
Хирургическое лечение предполагает иссечение (разрез) полости матки с последующим его ушиванием. Цель операции —создание анатомически правильной формы.
Проведение операции показано только тогда, если достоверно доказано (диагностическим обследованием), что именно аномальное строение детородного органа является первопричиной невозможности вынашивания ребенка или невозможности зачатия.
Существует риск преждевременных родов. Это объясняется деформированной структурой плодовместилища. Если у беременной женщины в процессе вынашивания развиваются определенные осложнения (гипоксия плода, влагалищные кровотечения), то ей врач должен назначить лечение.
Схема терапии подбирается индивидуально. Это зависеть от степени деформации органа, а также от физиологического состояния женщины. Препараты будущим роженицам подбираются очень осторожно. Обязательно учитывается срок беременности и наличие сопутствующих патологий.
Для профилактики преждевременных родов и риска развития осложнений могут быть назначены следующие препараты:
- гормональные (Утрожестан);
- спазмолитики;
- токолитики;
- лекарства, нормализующие кровоток (Актовегин).
Какие позы подходят для зачатия?
Идеальными позами для зачатия являются миссионерская и коленно-локтевая, поскольку матка при половом контакте расположена под нужным углом для длительной задержки семени. При седловидном типе половых органов для прохождения сперматозоидов в трубы нет никаких препятствий, поэтому для зачатия достаточно после коитуса положить под таз подушку, приподняв его.
Специалисты считают, что позы в сексе никак не влияют на успешность зачатия, ведь сложности возникают не с затруднением попадания спермы в маточную полость, а с прикреплением яйцеклетки. Они утверждают, что природа сотворила репродуктивные системы обоих полов так, чтобы здоровая женщина могла беспрепятственно забеременеть вне зависимости от позиции во время полового акта. Если пара предпринимает попытки на протяжении долгого времени, но ничего не выходит, значит, нужно проверять здоровье, а не искать ошибки в используемых позах.
Для увеличения шансов наступления беременности партнеры могут чаще заниматься сексом – не реже 2–3 раз в неделю. Еще больше возможностей возникнет при правильном определении овуляции – ее можно высчитывать по циклу или использовать аптечные тесты.
Планирование беременности после операции
После проведения хирургического лечения процесс зачатия важно отложить на определенный срок, который устанавливается индивидуально. На стенке матки присутствует рубец, и пока он не станет состоятельным, беременность нежелательна.
Как только подтвердится зачатие, женщина должна сразу же обратиться к гинекологу. В дальнейшем ей важно регулярно находится под наблюдением врача. Специалист в период всей беременности должен наблюдать за физиологическим состоянием беременной, назначать ей аппаратные и лабораторные обследования.
Часто на ранних сроках у женщин, перенесших операцию, сохраняется угроза прерывания беременности. Если риск выкидыша есть, то беременной назначается соответствующая терапия (гормональные и спазмолитические препараты). В этот период ей рекомендован постельный режим.
Не всегда причиной бесплодия является аномальное строение полового органа. Согласно данным медицинской статистики, только ярко выраженная деформация органа может стать причиной невозможности зачатия (в этом случае яйцеклетка не способна прикрепляться к стенкам матки). Невыраженная деформация матки редко становится причиной бесплодия. Часто, аномалия сопровождается и другими патологиями урогенитальной системы. Именно это и является первопричиной невозможности забеременеть.
Можно ли забеременеть?
Если врач говорит об аномалиях матки, это шокирует пациентку. Однако седловидная матка и беременность – совместимые понятия. Это означает, что беременность может наступить естественным путем. Чтобы вынашивание проходило без последствий, женщина должна знать о своей проблеме и приходить на все плановые осмотры. Возможные осложнения:
- неправильное расположение плода при родоразрешении;
- маточное кровотечение;
- риск выкидыша;
- внематочное расположение плодного яйца;
- роды раньше срока;
- предлежание плаценты;
- дефицит кислорода для плода.
При угрозе выкидыша врач назначает лечение, включающее прием спазмолитиков, гормональных средств, медикаментов, повышающих свертываемость крови. Пациенткам показан постельный режим. Форма половых органов не влияет на развитие плода, если оно проходит без осложнений.
Когда наблюдается выраженный седловидный тип матки, пациентка может столкнуться не только со сложностями при зачатии, но и бесплодием. Строение матки не позволит прикрепиться ни одному эмбриону.
Симптомы
Основная проблема в том, что седловидная форма детородного органа – это патология, которая никак не проявляется, самочувствие женщины остается нормальным, менструальный цикл не нарушается. Женщина долгое время может и не подозревать о болезни. Если внутреннее строение матки сильно искажено, то заподозрить это можно по отсутствию зачатия при регулярной половой жизни. Но чтобы убедиться, нужно обследоваться у гинеколога.
Вот так, для сравнения, выглядит нормальная матка без аномалий. Нет ни перегородок, ни арки сверху, как у седловидной матки
Если изменения формы дна матки не столь выражены, то беременность вполне реальна. Но, как правило, такое состояние сопровождается различными нарушениями, вплоть до невынашиваемости плода. Также возможны постоянные угрозы прерывания, либо преждевременных родов. Неправильное строение матки всегда вызывает проблемы при беременности.
Чем опасна патология
Важно понимать, что особое строение репродуктивного органа может привести к осложнениям. Среди основных явлений, представляющих угрозу, принято выделять следующие риски.
- Невынашивание. Может спровоцировать самопроизвольное устранение зачатия или роды раньше положенного срока. Возникает из-за неверного прикрепления плацента и меньшей толщины эндометриального слоя. При этом отмечается низкая степень растягивания маточной области.
- Предлежание плодного яйца: появляется вследствие низкого прикрепления плода. Существует вероятность подтекания и раннего отхождения околоплодных вод.
- Ограничение движений плода, что приводит к неверному расположению эмбриона (плод находится в косом, тазовом или поперечном положении.
- Нарушение кровоснабжения и кровообращения плода.
- Факт истмико — цервикальной недостаточности: проявляется в виде раннего раскрытия шейки, отсутствует возможность удержания эмбриона;
- Прикрепление в рудиментарном роге.
- Раннее отслоение плодного яйца: возникает вследствие недостаточности кровообращения.
Однозначный ответ на вопрос, двурогая матка – плохо ли это, специалисты затрудняются предоставить.
Все зависит от индивидуальных параметров отдельно взятого женского организма.
Что такое седловидная и двурогая матка
Седловидная матка относится к подвиду аномалий развития матки. Причины его происхождения по сей день остаются неизвестными.
Патология является врожденной и формируется по причине влияния негативных факторов на женщину во время беременности. Формирование детородного органа у будущего младенца происходит с 10 по 14 неделю. Вследствие физиологических процессов формируется маточно-влагалищная полость в количестве двух штук. Они разделяются саггитальной перегородкой (саггитальная – значит разделяющая спереди назад). К завершению гетстационного срока это образование рассасывается, а полость детородного органа становится однородной. Для сохранения седловидной матки причины могут быть следующие:
- влияние негативных факторов на организм будущей мамы (наркомания, алкоголизм, табакокурение);
- перенесенные инфекционные заболевания беременной;
- хронические заболевания и пороки у женщины, вынашивающей ребенка.
Основным предположением причин развития патологии является отрицательное воздействие внешних и внутренних факторов на организм беременной женщины.
Матка седловидной формы относится к подвиду двурогой матки. Это состояние, при котором появляется разделение полости детородного органа на две части с образованием неполной перегородки. Двурогая матка, в свою очередь, имеет отдельную классификацию:
- полная (разделение начинается на уровне крестцово-маточных связок, а два рога смотрят в противоположные стороны);
- неполная (разделение проходит только в верхней части детородного органа, а смежные полости имеют одинаковое строение и размеры);
- седловидная (в области дна имеется проседание, по форме напоминающее седло).
От нормальной матки седловидную и двурогую отличает только внутреннее строение, а размеры и положение детородного остаются естественными. Зачастую патология становится препятствием для беременности, но это не означает, что седловидная матка является приговором.
Интересный факт: у представителей кошачьей породы седловидная матка является нормой. Во время вынашивания потомства у них можно прощупать котят, расположенных по бокам живота по типу горошин в стручке.
Допустимые отклонения от нормы
Показатели нормы размеров матки у каждой нерожавшей женщины выглядят по-разному. Он носит индивидуальный характер. Всё зависит от величины органа. Это считается третьей частью от длины матки.
Основные показатели
На показатели способны влиять такие факторы:
- Нарушения эндокринной системы;
- Количество раз зачатия, беременности и уже прошедших родов;
- Индивидуальные показатели организма женщины;
- Фазы менструального цикла.
Показатели во время месячных могут колебаться от начала цикла и в конце. Минимальные значения могут быть в первый день, а максимальные в последний. Нормальное состояние при ультразвуковом обследовании матки, толщина слизистой оболочки зависит от цикла менструаций. На 5 или 7 день этот показатель не превышает 6 мм. Через две недели она увеличивается от 7 до 14 мм.
Размеры матки
| Группа женщин | Длина, мм | Ширина, мм | Толщина, мм |
| Женщины репродуктивного возраста | 47 | 35 | 50 |
| Женщины не рожавшие, но были беременны | 54 | 38 | 55 |
| Женщины после родов | 61 | 42 | 60 |
Во время менопаузы у женщин назначается УЗИ детородного органа. Это обследование является стандартным для диагностики патологий. Этот способ даёт достаточно точную информацию. Ультразвуковой метод считается безопасным и женщины не ощущают неприязни к процессу.
Основные показатели
Когда у женщины наступает период менопаузы, то при УЗИ обращают внимание на показания:
- Плотности детородного органа;
- Переднезаднего размера;
- Состояние атрофии слизистого слоя;
- Обнаружение в детородном органе спаек.
Во время этого периода у женщины отмечают тонкий слизистый слой. Толщина уменьшается до 6 мм. Когда показатель переходит данный порог и продолжает падать, то это говорит о начале климатического периода. Отклонения могут быть на несколько мм. Повлиять на показатели могут гормональные нарушения и состояние репродуктивной системы.
Размеры
| Период | Длина, мм | Ширина, мм | Толщина, мм |
| Первые 5 лет | 56 – 58 | 30 – 32 | 41 — 42 |
| После 5 лет | 51 – 54 | 26 – 28 | 37 – 39 |
Гинеколог обычно оценивает отклонение от нормального размера детородного органа и назначает ультразвуковое обследование на первый день месячных.
Отклонения у женщин можно оформить в таблицу
| Отклонение длины | Отклонение ширины | Отклонение толщины | |
| Женщины детородного возраста, во время беременности и родов | 3 мм | 6 мм | 2 мм |
| Во время менопаузы | Отклонение длины | Отклонение ширины | Отклонение переднезаднего размера |
| До 5 лет и после 5 лет | В меньшую и большую сторону на 30 мм | ||
Во время обследования с помощью УЗИ и обнаружение беременности, размер детородного органа будет увеличиваться. Главным показателем в этот момент, считается длина матки.
Гинеколог следит за её показателями, начиная с 3 триместра. До этого периода размеры матки проверяют с помощью ручного осмотра или ультразвукового обследования с использованием влагалищного датчика.
Специалист способен определять срок беременности по размеру детородного органа. Он способен выявить отклонения с помощью размеров матки. Гинеколог способен с помощью проведения пальпации определить, как орган будет увеличиваться дальше.
Такое происходит, когда у женщины начинается 3 месяц беременности. С каждой неделей к предыдущему размеру прибавляется по 1 см. В момент родов этот показатель способен доходить до 40 см.
Если возникает небольшое отклонение от нормы, то это не во всех случаях патология. Показатели у каждой женщины индивидуальны и если они достаточно хорошие, то специалист рекомендует проходить профилактическое обследование раз в год.
Возможность забеременеть
Зачастую наличие диагноза никак не сказывается на репродуктивном потенциале. Пациенты могут заинтересоваться тем, как забеременеть при двурогой матке, только после ряда неудач.
После диагностирования бесплодия предлагается оперативное вмешательство.
Подразумевается проведение метропластики или операции Томпсона, Штрассмана. Выделяют следующие способы их осуществления:
- Гистероскопический: используется оптическая система, отражающая маточную полость, проводится бескровное удаление перегородки, отсутствует длительный восстановительный период.
- Лапароскопический: осуществляется прокол в стенке брюшной полости, отсутствуют болевые ощущения, нет дефектов косметического характера, подготовительный и восстановительный период — от 1 до 2 дней.
Влияние на роды
Женщины с выраженной двурогой маткой редко дохаживают до 40 недель. Чаще всего роды происходят раньше. При этом ребенок считается доношенным со срока 38 недель.
Аномалия может сказаться на течении родов. Неправильная форма органа ведет к изменению расположения мышечных пучков, поэтому наблюдаются нарушение сократимости тканей, дискоординация родовой деятельности. Чтобы избежать осложнений, рекомендована госпитализация с 38 недель. В большинстве случаев врачи склоняются к кесареву сечению.
Третий родовой и послеродовый периоды могут сопровождаться нарушениями сократимости матки. Вероятны задержка частей плаценты или плодных оболочек в полости. Это приводит к возникновению тяжелых кровотечений. Нарушается отток лохий, что увеличивает риск развития послеродового эндометрита. Скопление кровянистых выделений завершается развитием гематометры, которая требует оперативного лечения.
Проблемы с зачатием?
Многих женщин интересует вопрос: «Если у меня седловидная матка, значит, я не смогу зачать ребенка и как забеременеть?». Хочется сразу ответить, что данный порок развития не всегда приводит к бесплодию, и у многих женщин беременность наступает без проблем. Трудности с зачатием возникают только у тех женщин, которые имеют значительно выраженную седловидность матки вследствие нарушения прикрепления оплодотворенной яйцеклетки. В случае имеющейся внутриматочной перегородки (кроме седловидной матки) беременность, если и наступает, то в 90% ситуаций заканчивается самопроизвольным абортом.
Если же у женщины седловидность матки выражена незначительно, но она все равно не может забеременеть, значит, следует искать другие причины бесплодия. Следует помнить, что данная аномалия матки часто сочетается с другими пороками урогенитальной системы. Кроме того, не у всех имеет место нормальный гормональный баланс организма или отсутствуют хронические экстрагенитальные заболевания (см. воспаление придатков, непроходимость маточных труб, боровая матка для зачатия).
Беременность
Женщин и девушек, которые планируют беременность и узнали о своем диагнозе, интересует: что значит седловидная матка и как такая форма патологии может повлиять на зачатие, вынашивание и роды. Если форма матки седловидная, то это не значит, что наступление беременности и вынашивание невозможно.
Зачатие при седловидной аномалии матки наступает самостоятельно, но в процессе роста плода требуется тщательное врачебное наблюдение.
При пороке развития матки в форме седла возможны следующие осложнения беременности:
- повышение риска самопроизвольного выкидыша;
- преждевременные роды;
- нарушение нормального расположения плода, что значит поперечное, косое положение;
- слабость родовой деятельности;
- гипотония матки после родов, что значит высокий риск развития кровотечений и нарушение инволюции;
- дискоординация родовой деятельности из-за нарушения структуры водителя ритма, что актуально при схватках и потугах;
- замедление самостоятельного отделения плаценты.
После наступления беременности женщину подвергают УЗИ чаще, по сравнению с остальными пациентками. Это значит, что такие показатели, как локализация хориона, кровотоки в матке, объем полости органа будут оцениваться 1 раз в 3 — 4 недели, но возможно и чаще.
Специалисты отмечают следующие особенности или парадоксы, происходящие в седловидной матке после наступления беременности:
- взаимное приспособление аномального маточного тела и плодного яйца, способствующие нормальному прогрессированию гестации;
- латерализация эмбриона, что значит перемещение хориона на боковые стенки матки к целостному эндометрию;
- высокая миграционная способность плаценты в благоприятные в аспекте кровоснабжения места;
- асимметрия кровотока — это значит, что в области прикрепления эмбриона наблюдается усиление кровотока в маточных сосудах, чего не отмечается в беременной матке без аномалии.
Организм приспосабливается к беременности для успешного ее завершения.
- возраст первородящей женщины старше 35 лет;
- профилактика многоплодной беременности;
- наличие дисфункции яичников;
- сопутствующая патология гинекологического тракта;
- профилактика плацентации в области дна.
Врачи предлагают пациенткам с седловидной формой матки, планирующим беременность, выполнить процедуру ЭКО для профилактики осложнений.
У экстракорпорального метода оплодотворения существует ряд преимуществ, позволяющих повысить шанс на благоприятный исход.
- В случае наступления естественной многоплодной беременности, возрастает риск плацентации на дне, что чревато преждевременной отслойкой, кровотечениями, фетоплацентарной недостаточностью. Репродуктолог подсаживает 1 эмбрион, что существенно снижает риски.
- При подсадке врачи используют специальный фиксирующий гель, который удерживает эмбрион в определенном месте. Это значит, что вероятность его миграции ко дну снижается.
- Профилактика внематочной беременности. Седловидная форма может сопровождаться нарушением перистальтики труб, их частичной непроходимостью — это повышает риск беременности вне матки. В протоколе ЭКО цикл женщины модулируется, нормализуются гормональные показатели, состояние маточного тела в целом. Это существенно снижает вероятность эктопичной беременности.
Метод родоразрешения определяется характеристиками течения гестации, наличием сопутствующей патологии. Седловидная форма матки не значит обязательный итог в виде кесарева сечения. Женщины с пороком рожают как естественным путем, так и оперативным способом.
Нормальная анатомия
Овоидная матка располагается в малом тазу между прямой кишкой и мочевым пузырем. Базовыми характеристиками органа считают положение, размер, форму. Основываясь на этих параметрах, можно предположить с какими проблемами приходится сталкиваться женщине.
- Нормальной формой органа считается грушевидная. Дополнительной разновидностью является овоидная. Следует разобраться, что такое овоидная форма матки, в каких случаях встречается. У девушек более распространена матка в виде перевёрнутой груши. Со временем, после нескольких родов область перешейка уплощается, приобретается характерная овоидная форма. У некоторых женщин овоидная матка формируется после одного зачатия. Оставшиеся вариации форм являются аномалиями развития. Некоторые типы, например, седловидная – считаются более «мягкими», не мешают нормальному прикреплению зародыша и вынашиванию. Другие, двурогая – могут вызвать тяжелые осложнения, особенно при присоединении эмбриона в области перегородки.
- В норме орган находится в положение anteflexio anteversio. Эти латинские термины обозначают, что овоидная матка располагается на одинаковом расстоянии от прямой кишки и мочевого пузыря – строго посередине. При этом тело органа загнуто кпереди и образует с шейкой тупой угол. Изогнутая кзади матка получила название retroflexio. Перегиб вызывает проблемы с зачатием, поэтому специалисты рекомендуют специальные выгодные для оплодотворения позы.
- Размеры: варьируют в зависимости от количества родов, возраста, менструального цикла. Для каждого состояния известны специфические параметры. Стандартизированный размер образования у женщин репродуктивного возраста: высота – 7-9 см, ширина – 5-6 см, толщина – 3-4 см.
Нормальная овоидная форма и положение образования, сформированные в процессе органогенеза плода, обеспечивают максимально комфортные условия функционирования: отсутствуют неприятные симптомы и проблемы с зачатием. Отклонение от общепринятых параметров приводит к смещению смежных органов, появлению у женщин соответствующих жалоб.
Возможные патологии
Расположение органа занимает нижнюю часть живота. Вертикальная ось идет параллельно оси таза. От входа во влагалище высота нахождения может варьироваться, таким образом, фиксируются размеры от 8 до 12 см.
Среди частых заболеваний, которые меняют размеры и форму органа находится миома — доброкачественная опухоль. Патология увеличивает объем до 20 см. Небольшие новообразования, в большинстве случаев, рекомендуются к наблюдению, а большие удаляются хирургическим путем. Также нередко выявляется аденомиоз — утолщение стенок, при котором эндометрий прорастает в толщу мышц. Структурные изменения наблюдаются при кистозных образованиях, полипах, фибромах, эрозиях, дисплазиях, раке.
Регулярный осмотр у врача предупредит появление тяжелых заболеваний, а также установит патологии на ранней стадии развития. Не стоит пренебрегать врачебными осмотрами. Своевременное лечение позволит избежать тяжелых осложнений, бесплодия или летального исхода.
Основные анатомические варианты. Классификация
Выделяют несколько вариантов патологии:
- Седловидная двурогая матка, ее называют также дугообразной (uterus arcuatus). Это наиболее благоприятный тип, с неярко выраженным дефектом строения. Дно органа посередине имеет углубление, а внутренняя полость практически не деформирована.
- Двурогая матка с частичной (неполной) внутренней перегородкой (uterus subseptis). Маточная полость при этом разделяется на 2 половины, которые сообщаются около шейки. Длина перегородки может быть различной. Такая аномалия обусловлена неполной реабсорбцией места слияния мюллеровых протоков.
- Двурогая матка с полной перегородкой (uterus septis), которая перегораживает внутреннюю полость на 2 изолированные половины и простирается от дна до внутреннего зева.
- Матка с удвоенным (разделенным) телом и общей шейкой (uterus bicollis unicollis). При этом имеются 2 отдельные маточные полости, открывающиеся в общий цервикальный канал.
- Удвоение тела матки, сопровождающееся атрофией и/или атрезией одного рога. При этом следует дифференцировать врожденное недоразвитие части органа и посттравматическое заращение его просвета. К рубцовой деформации чаще всего приводит медицинский аборт при двурогой матке.
- Двурогая матка с атрезией внутренней полости. Такой вариант объясняется отсутствием слияния мюллеровых протоков с одновременным заращением их просвета. Орган при этом имеет солидное строение или содержит небольшую изолированную полость в области одного рога.
Возможна также ситуация, когда матка двурогая, а шейка удвоенная (uterus bicollis bicollis). При этом цервикальные каналы могут взаимно изолироваться с помощью перегородки или открываться в верхней трети влагалища независимо друг от друга. Многие специалисты относят такой вариант порока развития не к двурогости, а к полному удвоению органа.
Аномалии тела и шейки матки могут сочетаться с патологией строения влагалища. В таких случаях диагностируются полная или неполная вагинальная перегородка или 2 изолированных полностью сформированных влагалища.
Используют и упрощенную классификацию. Согласно ей, выделяют седловидную матку, неполный и полный типы расщепления органа.
Что именно представляет собой матка?
Матка относится к мышечным органам. Располагается она в области малого таза. В небеременном состоянии (в норме) имеет размер спичечного коробка. Матка – полый орган, состоящий из 3 основных слоёв:
- периметрий (наружный) – покрывает тело органа, граничит с брюшиной и мочевым пузырём;
- миометрий (мышечный) – является срединным слоем. Служит для растяжения и сокращения размеров органа, участвует в родовой деятельности при сокращениях матки (схватках);
- эндометрий (внутренний) – нарастает заново каждый менструальный цикл. Служит местом прикрепления эмбриона, играет огромную роль в развитии малыша. Если беременность не наступает, отмирает от матки и выходит наружу с примесью крови (месячные).
Во время особого периода в жизни женщины – беременности, матка способна растягиваться во много-много раз. Этот орган единственный в организме обладает такой эластичностью. Согласитесь, сложно представить мягки спичечный коробок, в который можно было бы засунь новорождённого ребёнка. А если это двойня, или тройня?
За последнее время число многоплодных беременностей резко увеличилось. Это можно связать с тем, что многие пары в 21 веке стали прибегать к помощи современных репродуктивных технологий, например, экстракорпоральному оплодотворению (ЭКО). Сейчас рождение тройни уже не нонсенс. Многоплодие встречалось и раньше. Достаточное количество случаев, описанных в мировой медицине, свидетельствуют о рождение сразу четырёх, пяти, шести и, даже семи живых здоровых близнецов. Единственный в мире факт рождения одновременно восьми жизнеспособных малышей зарегистрирован в США в 2009 году. Американка Нади Сулейман в результате ЭКО воспроизвела на свет одновременно 6 мальчиков и 2 девочек. Но абсолютный мировой рекорд, занесённый в книгу Гиннесса, поставила жительница Индии. Она родила 11 живых детей. Её матка во время беременности достигла нереально больших размеров.
Способы коррекции
Невыраженная седловидная матка не требует хирургического вмешательства, но беременные должны находиться под постоянным наблюдением. Если же есть серьезное проседание дна, то может потребоваться коррекция формы. Также операция показана при удвоении тела органа. Она проводится лапароскопическим или лапаротомическим доступами. При этом на разведенных в стороны рогах делают разрез, который позволяет войти в полость и удалить имеющуюся перегородку. Затем края раны сшиваются так, чтобы разрез переместился из фронтальной плоскости в сагиттальную. Швы накладываются из кетгута — материала, который не требует удаления.
После пластики необходимо подобрать способ контрацепции, который защитит от зачатия на ближайшие два года. Женщинам с оперированной маткой необходимо дождаться формирования полноценного рубца. В противном случае есть риск разрыва органа во время вынашивания или родов.
Пациенткам с подобной аномалией нужно избегать искусственных абортов. При наличии перегородки не всегда можно качественно провести подобные манипуляции. Есть риск, что останутся части плодного яйца, эндометрия, которые будут мешать нормальному сокращению органа. Поэтому нужно использовать надежную контрацепцию.
Лечение и диагностика
Опытный врач может определить двурогую патологию по жалобам пациентки. Признаками становятся выкидыши, невозможность зачатия, кровотечения и нерегулярный менструальный цикл. Далее для подтверждения диагноза проводится полно гинекологическое исследование, из анализов назначают?
- УЗИ малого таза;
- гистероскопию;
- лапароскопию;
- МРТ.
Оперативное вмешательство при роговом разделении рекомендуют только при нескольких подряд выкидышах или бесплодии. Главная задача операции – восстановление маточной полости в единое целое. В оперативной хирургии, как правило, проводят экстирпацию рудиментарного рога или полному удалению перегородки, которая разделяет полость. Для этого есть две методики процедуры:
- операция Штрассмана;
- операция Томпсона.
Первый вариант считается стандартным, проводится лапаротомия, рассечение дна матки поперечным разрезом и затем проводят иссечение срединной перегородки. Оболочку матки в конце процедуры сшивают. Для коррекции также используют иногда гистероскопическую методику. После оперативной корректировки и восстановления единого пространства матки женщине на 6-8 месяцев устанавливают ВМС (внутриматочная спираль).
Позы для зачатия при матке неправильной формы
Что касается оптимальной позы для зачатия при седловидной матке, как врач, сразу скажу, что нет подходящих или неподходящих поз для того, чтобы забеременеть. В настоящее время в Интернете очень распространены форумы, где активно обсуждаются позы во время секса, наиболее благоприятные при той или иной гинекологической патологии. Девочки, не обольщайтесь!
Половой акт и связанное с ним удовольствие направлены на то, чтобы женщина забеременела, в какой бы позе он не происходил (да хоть на голове) – так заложено природой. Мужские сперматозоиды обладают выраженной активностью и подвижностью, долгое время не теряют жизнеспособности и поэтому шансы забеременеть у здоровой женщины гораздо выше шансов «пронесло».
Если же женщина не может зачать ребенка, даже придерживаясь рекомендованной позы, следует искать проблему либо в себе (а она необязательно будет состоять в патологии, на которую грешит сама), либо в мужчине (возможно, что у него мал процент активных и живых спермиев в эякуляте, см. расшифровка спермограммы).
Седловидная матка не играет никакой роли в проникновении «живчиков» в ее полость и затем в маточные трубы, где они встретятся с яйцеклеткой, чтобы оплодотворить ее. Вопрос в том, сумеет ли оплодотворенная яйцеклетка прикрепиться к слизистой матки и в правильном месте? Поэтому, повторюсь, поза при коитусе не играет никакой роли.
Разновидности
Учёные проводят классификацию двурогой матки. Этот список можно пополнить такими отклонениями:
- дугообразная (седловидная) форма;
- общая шейка с разделённым телом;
- неполная перегородка(внутренняя);
- наличие полной перегородки;
- атрезия, произошедшая во всей полости;
- атрофия, случившаяся в одном роге;
- удвоенная шейка.
Загиб матки норма и патология
Нормальной формы считается матка, которая расположена в середине малого таза, когда влагалищный отдел расположен кзади и книзу, а дно вперед и верх. При таком расположении, в части, где находится шейка, и ее тело образуется так называемый «глухой угол».
Загиб матки (ретрофлексия) – это когда она отклонена кзади и в стороны. Конечно, же, если матка кзади – это не патология, поэтому при таком диагнозе роды не противопоказаны. Это всего лишь индивидуальная особенность строения и формы органа по отношению к другим внутренним органам.
Если отслеживать статистику, то такие патологии, как правило, в большей части приобретенные, а не врожденные.
Возможными причинами могут выступать:
- чрезмерные физические нагрузки;
- воспалительные процессы;
- эндометриоз;
- запоры и проблемы со стулом;
- роды;
- инфекции ЖКТ;
- спаечный процесс;
- раковые новообразования в малом тазу;
- удержание мочи в мочевике.
Также загиб кзади может быть спровоцирован гинекологическим заболеванием, что усиливается проявлением симптоматики. Тогда появятся: влагалищные слизистые сгустки, боли ноющего характера, выделения разнообразной плотности, оттенка и консистенции.
В период месячных болевые ощущения становятся более выраженными. Причиной может выступать невозможность оттока менструации или само заболевание.
Необходимо посетить врача-гинеколога, который проведет общий осмотр и отправит на ультразвуковое обследование. К примеру, если половой орган поддается передвижению, в некоторых ситуациях специалист может поставить ее на правильное место, то это свидетельствует о врожденной патологии.
Если матка не подвижна, скорее всего, есть спайки. Из-за спаечного процесса активный сперматозоид не может попасть в матку, поэтому и не происходит оплодотворение.
Важно помнить, если запустить процесс, то впоследствии может произойти опущение/выпадение органа – это опасно и приносит много хлопот. Тогда потребует операция, и вероятность зачатия падает на 50%
Также существует седловидная, которая относится она к ряду двурогой матки. Такая форма полового органа и беременность вещи вполне совместимые. Матка такой формы напоминает сердце.
Сама по себе седловидная матка не обозначает, что женщина не может иметь детей, как правило, лечение проводится оперативным путем. А некоторые сложности с зачатием легко супружеская пара решит, используя правильные позы для зачатия.
Седловидная матка никак не отражается на общем самочувствии женщины, поэтому выявить ее можно только при помощи УЗИ. На самом деле специальной терапии не существует, как правило, решение проблемы начинается, если несколько раз подряд у женщины из-за такой формы органа самопроизвольно прерывалась беременность.
Признаки седловидной матки на УЗИ и другие методы диагностики
Есть несколько способов диагностики или определения этой патологии.
- Гистеросальпингография (ГСГ, метросальпингография, гистерография) — рентген внутренних половых органов. В матку через узенький катетер вводится контрастное вещество. После чего делается снимок. Минус данного вида исследования — инвазивность, есть неприятные ощущения, плюс небольшое ионизирующее облучение.
- Магнитнорезонансная томография (МРТ). Очень информативно, но есть минус — дорого.
- УЗИ. Плюсы — дешево, не больно, не требует наркоза и не имеет противопоказаний. Но не каждый специалист сможет определить по УЗИ неправильную форму матки. Видимо, по этой причине выявляемость аркуатной матки в сравнении с двурогой, такая низкая. Специалист внимательно рассматривает область дна матки, М-эхо в этой области, нет ли выбухания миометрия, измеряет длину и ширину матки, при подобных пороках развития они больше среднего.
Причины возникновения «седла» в дне матки
Данный порок развития женской репродуктивной системы относится к врожденным, не приобретенным. В 10-14 недель беременности, внутриутробно то есть, начинается формирование матки. Сначала она у всех состоит из двух полостей, полностью разделяется перегородкой то есть. Ближе к концу беременности остается лишь одна полость, однако матка сохраняет небольшую деформацию в дне (верхней части). Многие девочки рождаются с аркуатной маткой. Но есть и те, у которых матка остается с внутриутробного периода двурогой. Седловидность — это самая легкая аномалия развития.
К содержанию
Опасность заболевания
Пациентка с двурогой маткой может жить такой же жизнью, как и здоровые женщины. Повседневная активность при этом, в большинстве случаев, не меняется, а патология не представляет опасности для жизни.
Неблагоприятными считаются атрофические изменения в матке или атрезия просвета, которые могут встречаться при определенных видах патологии. При атрезии возникает замкнутая полость, внутри которой находится здоровый и функционирующий эндометрий. Каждый месяц в нем происходят циклические изменения и отторгается внутренний слой, что приведет к воспалительному процессу и образованию гноя.
При сильной деформации могут возникать похожие проблемы – содержимое полости матки эвакуируется не до конца и застаивается, в результате чего возникает инфицирование, которое распространяется на органы брюшной полости и даже попадает в системный кровоток.
Причины отклонений
Зародыш очень чувствителен к любым воздействиям. Если для взрослого организма утрата нескольких клеток незаметна, то аналогичные повреждения на этапе формирования внутренних органов могут закончиться плачевно. Женщина, которая не планировала беременность, на ранних сроках не всегда знает о наступлении зачатия. Поэтому не способна оградить эмбрион от негативного влияния. Возможны следующие причины нарушения онтогенеза.
- Инфекция. В первом триместре опасно воздействие любого возбудителя. В том числе вирусы герпеса, папилломы человека, краснухи, а также хламидии, мико- и уреаплазмы, условно-патогенная инфекция при хроническом воспалении.
- Интоксикация. Курение, употребление алкоголя и лекарств приводят к повреждению эмбриона и развитию тяжелых врожденных патологий. Токсическим действием обладают пары бензина, лакокрасочной продукции, поэтому работа на химическом производстве также опасна для будущей мамы.
- Гиповитаминоз. Нехватка витаминов, микроэлементов, а также питательных веществ негативно сказывается на формировании зародыша и его органов.
- Болезни матери. Эндокринные патологии (сахарный диабет, гипотиреоз), тяжелые болезни сердца и сосудов способны приводить к нарушению закладки внутренних органов у малыша.
- Токсикоз. В раннем сроке гестации тяжелый токсикоз лишает ребенка питательных веществ и витаминов, выводит из организма полезные минералы с рвотными массами.
Генетические патологии также выступают вероятной причиной неправильного развития половых органов. Отклонения носят наследственный характер или являются единичной мутацией у данного плода.
Аномалии других внутренних органов развиваются по тем же причинам. Часто изменения носят сочетанный характер.