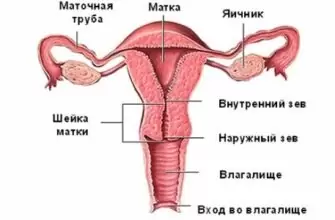
Синдром Шегрена — аутоиммунная воспалительная патология, проявляющаяся признаками поражения экзокринных желез — слезных, слюнных, сальных, потовых, пищеварительных. Синдром впервые был описан в конце 19 века офтальмологом из Швеции Х. Шегреном, в честь которого он и получил свое название. Шегрен наблюдал на пациентами, которые жаловались на сухость в глазах и во рту, а также на боль в суставах. Спустя некоторое время данным недугом заинтересовались ученые смежных медицинских областей.
Факторы, способствующие развитию патологии – наследственность и аутоиммунный ответ на вирусную инфекцию. Синдром Шегрена развивается при снижении иммунитета. Иммунная система воспринимает собственные клетки организма как чужеродные и начинает вырабатывать против них антитела. Иммуноагрессивные реакции сопровождаются лимфоплазматической инфильтрацией протоков экзокринных желез. Воспаление распространяется на все органы и ткани больного. При поражении желез слизистых полостей возникает их дисфункция, и снижается выработка секрета. Так происходит развитие «сухого синдрома». Гипофункция экзокринных желез обычно сочетается с системными иммуновоспалительными заболеваниями: периартериитом, васкулитом, дерматомиозитом. Генерализованная форма патологии характеризуется поражением почек с развитием интерстициального асептического нефрита, сосудов с развитием васкулита, легких с развитием пневмонии.
Патология развивается преимущественно у женщин климактерического возраста, относится к наиболее распространенным аутоиммунным патологиям и требует проведения комплексной терапии. Синдром имеет код по МКБ-10 M35.0 и наименование «Сухой синдром Шегрена».
Синдром Шегрена проявляется сухостью во рту, жжением во влагалище, резью в глазах, першением в горле. Внежелезистые проявления патологии — артралгия, миалгия, лимфадениты, полиневриты. Диагностика синдрома основывается на клинических данных, результатах лабораторных исследований и функциональных тестов. Своевременное лечение патологии глюкокортикостероидами и цитостатиками делает прогноз заболевания благоприятным.
Что это такое?
Синдром Шегрена — аутоиммунная воспалительная патология, проявляющаяся признаками поражения экзокринных желез — слезных, слюнных, сальных, потовых, пищеварительных.
Синдром впервые был описан в конце 19 века офтальмологом из Швеции Х. Шегреном, в честь которого он и получил свое название. Шегрен наблюдал на пациентами, которые жаловались на сухость в глазах и во рту, а также на боль в суставах. Спустя некоторое время данным недугом заинтересовались ученые смежных медицинских областей.
Причины патологии
Точный механизм развития болезни неизвестен. Считается, что синдром Шегрена – аномальная реакция организма на определенный раздражитель. При этом отмечается, что отдельные группы пациентов имеют индивидуальную предрасположенность к болезни.
В группу риска входят такие категории:
- люди, страдающие аллергией;
- ВИЧ-инфицированные;
- женщины в период климакса;
- работники потенциально вредных предприятий.
Одна из распространенных теорий развития синдрома утверждает, что причина патологии заключается в неадекватной иммунной реакции организма на ретровирусную инфекцию. В число провоцирующих факторов включают герпес, цитомегаловирус.
К другим возможным причинам синдрома относятся:
- психоэмоциональное перенапряжение;
- тяжелые физические нагрузки;
- генетическая предрасположенность;
- интоксикации лекарственными препаратами;
- алкоголизм и наркомания;
- гормональные сбои;
- поражения центральной нервной системы;
- инфекционные заболевания.
Согласно статистическим данным, синдром встречается в основном у женщин. В большинстве случаев патологию диагностируют на фоне сопутствующих заболеваний. В таком случае синдром носит вторичный характер.
Он может развиваться при таких недугах:
- тиреоидит;
- системный склероз;
- цирроз печени;
- аутоиммунная форма гепатита;
- ревматоидный артрит.
На фоне представленных заболеваний синдром Шегрена развивается у 30% пациентов.
Классификация
Классификация заболевания заключается в причинах развития недуга у человека, поэтому в медицине выделяют две формы:
- Синдром Шегрена, который характеризуется появлением совместно с иными аутоиммунными заболеваниями.
- Болезнь Шегрена. Возникает как индивидуальный вид заболевания.
Выделяют два типа этого недуга, которые различаются по характеру возникновения и дальнейшему обострению:
- Хроническое — обуславливается воздействием на железы. Характер протекания медленный и зачастую без выражения проявлений. Имеет продолжительные признаки недомогания организма.
- Подострое — возникает резко и сопровождается активностью поражения различных органов.
Формы и стадии заболевания
Выделяют следующие формы синдрома Шегрена:
- 1. Хроническая
. Такая форма отличается медленным течением. У пациента отсутствует яркая симптоматика,поражаются в основном экзокринные железы, нарушается их функция. - 2. Подострая
. Синдром Шегрена возникает неожиданно и сопровождается симптомами воспаления, повышением температуры, поражаются не только железы, но и внутренние органы. По степени выраженности признаков выделяют раннюю, выраженную и позднюю стадию синдрома Шегрена. Различают следующие степени активности патологии: - 3. При высокой
степени активности синдрома Шегрена у человека появляются признаки воспаления конъюнктивиты, роговицы и десен, паротита, увеличения лимфоузлов,печени и селезенке. - 4. При умеренном
течение патологии наблюдается частичное разрушение железистой ткани. - 5. При минимальной
активности синдрома Шегрена в патологический процесс вовлекаются слюнные железы, что становится причиной нарушения их функции и появления ксеростомии. Также может начаться гастрит и кератоконъюнктивит.
Патогенез
Аутоиммунный процесс приводит к апоптозу секретирующих клеток и эпителия выводных протоков, вызывая повреждение железистой ткани.
Синдром Шегрена ассоциирован с увеличенным уровнем в спинномозговой жидкости IL-1RA, антагониста интерлейкина-1 (ИЛ-1). Это позволяет предположить, что болезнь начинается с повышения активности системы ИЛ-1, что компенсаторно влечёт за собой повышение IL-1RA, чтобы уменьшить связывание ИЛ-1 с рецепторами.
С другой стороны, синдром Шегрена характеризуется уменьшением уровня ИЛ-1 в слюне, что может вести к воспалению слизистой ротовой полости и её сухости.
Этиология и патогенез
Этиопатогенетические факторы синдрома Шегрена в настоящее время остаются неизвестными. Данный синдром относят к аутоиммунным заболеваниям. Многолетними исследованиями ученых было установлено, что недуг развивается под воздействием негативных факторов на организм человека, предрасположенного к синдрому.
Факторы, способствующие развитию синдрома:
- повышение иммунологической реактивности,
- наследственность,
- эмоциональные стрессы — нервно-психическое перенапряжение, депрессии, психозы,
- физические стрессы – переохлаждение или перегрев организма,
- биологические стрессы — вирусная, бактериальная, грибковая, микоплазменная, протозойная инфекция,
- химические стрессы – передозировка лекарственных средств, различные интоксикации,
- гормональный сбой в организме.
Патогенетические звенья синдрома:
- активация иммунитета,
- нарушение регуляции В-лимфоцитов в крови,
- продукция Т-лимфоцитами цитокинов – интерлейкина-2, интерферона,
- воспаление экзокринных желез,
- лимфоцитарная и плазмоцитарная инфильтрация выводных протоков,
- пролиферация железистых клеток,
- повреждение экскреторных путей,
- возникновение дегенеративных процессов,
- некроз и атрофия ацинарных желез,
- снижение их функциональности,
- замещение железистой ткани соединительнотканными волокнами,
- пересыхание полостей.
Лимфоидные инфильтраты возникают не только в экзокринных железах, но и во внутренних органах, суставах, мышцах, приводя к их дисфункции и появлению соответствующей симптоматики. Постепенно очаги воспаления утрачивают свой доброкачественный характер, приобретают полиморфность и начинают распространяться вглубь окружающих тканей.
Синдром Шегрена — тяжелая патология, требующая незамедлительного проведения лечебно-диагностических процедур.
Симптомы болезни Шегрена
Появление глазных симптомов при болезни Шегрена обусловлено сниженной секрецией слезы (слезной жидкости). При этом пациенты ощущают жжение, «царапанье» и «песок» в глазах. Субъективные симптомы сопровождаются зудом и покраснением век, скоплением вязкого секрета в уголках глаз, сужением глазных щелей, снижением остроты зрения. Развивается сухой кератоконъюнктивит — воспаление роговицы вместе с конъюнктивой глаза.
Слюнные железы при болезни Шегрена увеличиваются в размерах. У трети пациентов в результате увеличения парных околоушных желез отмечается характерное изменение овала лица, получившего в литературе название «мордочки хомяка». К числу типичных симптомов болезни Шегрена также относятся сухость губ и слизистой рта, стоматит, заеды, множественный кариес зубов (чаще пришеечной локализации). Если в ранней стадии болезни Шегрена сухость слизистых отмечается только во время физической нагрузки и волнения, то в выраженном периоде ощущение сухости отмечается постоянно, заставляя пациента часто увлажнять рот и запивать пищу.
При осмотре выявляется ярко-розовая окраска слизистых, их легкое травмирование при контакте, сухость языка, малое количество свободной слюны пенистого или вязкого характера. На таком фоне присоединение вторичной (вирусной, грибковой, бактериальной) инфекции ведет к развитию стоматита. Для поздней стадии болезни Шегрена характерны резкая сухость полости рта, ведущая к расстройствам глотания и речи, трещины губ, ороговение участков слизистой рта, складчатый язык, отсутствие свободной слюны в полости рта.
Отмечается гипофункция других экзокринных желез с явлениями сухости кожи, носоглотки, вульвы и влагалища, развитием трахеита, бронхита, эзофагита, атрофического гастрита и т. д. При болезни Шегрена могут отмечаться суставной синдром по типу полиартралгий или полиартрита, нарушение чувствительности стоп и кистей, невропатии тройничного нерва и лицевого нерва, геморрагические сыпи на конечностях и туловище, лихорадка, миозиты, гепато- и спленомегалия.
- Воспаление околоушной слюнной железы проявляется ее увеличением в размерах, отечностью, выделением гноя из протоков, лихорадкой, невозможностью открыть рот. При остром паротите увеличенные околоушные железы изменяют контуры лица, которое начинает напоминать «мордочку хомячка».
- Слизистая оболочка носоглотки пересыхает, на ней появляются корки. Больных часто мучают носовые кровотечения, хронические риниты, отиты, синуситы. Через несколько недель пропадает голос, ухудшаются обонятельные и вкусовые ощущения. При развитии серозного среднего отита возникает боль в ухе, и снижается слух со стоны поражения.
- Сухость кожи связана со снижением или отсутствием потоотделения. Она зудит и шелушится, на ней появляются язвочки. Подобная симптоматика часто сопровождается лихорадкой больного. На коже нижних конечностей и живота появляются точечные кровоизлияния и пигментные пятна.
- Поражение пищеварительной системы проявляется признаками атрофического гастрита, гипокинезии желчевыводящих путей, панкреатита, цирроза печени. У больных возникает отрыжка, изжога, тошнота, рвота, горечь во рту, боль в правом подреберьи и в эпигастрии. Аппетит ухудшается из-за болезненного приема пищи.
Внежелезистые проявления патологии свидетельствуют о поражении внутренних органов и не являются специфическими для данного синдрома:
- Артралгия — характерный признак синдрома Шегрена. У больных развивается артрит мелких суставов кисти: они отекают, болят, плохо двигаются. Воспаление крупных суставов – коленных и локтевых протекает не тяжело, симптомы часто регрессируют самостоятельно. Пациенты жалуются на утреннюю скованность и ограничение движений в мелких суставах.
- У женщин возникает зуд, жжение и боль во влагалище. От повышенной сухости слизистых страдает сексуальная жизнь больных. У них не выделяется смазка при половом контакте. Отек, гиперемия и сухость во влагалище приводит к развитию хронического кольпита и снижению либидо.
- Поражение органов дыхательной системы проявляется симптомами трахеита, бронхита, пневмонии. Возникает одышка, кашель, хрипы. В тяжелых случаях развивается фиброз легких, хроническая интерстициальная пневмония, плевриты.
- Аутоиммунный воспалительный процесс в почках приводит к развитию гломерулонефрита, почечной недостаточности, протеинурии, дистального почечного тубулярного ацидоза.
- Признаки синдрома Рейно характерны для данного недуга – гиперчувствительность к холоду, неприятные ощущения в дистальных отделах конечностей, пятнистая и точечная сыпь на коже, зуд, жжение, образование язв и очагов некроза.
- У больных часто возникают признаки полинейропатии, неврита лицевого и тройничного нервов, менингоэнцефалита, гемипарезов. Характерным клиническим симптомом воспаления периферических нервов является потеря чувствительности по типу «носков» и «перчаток».
- Упадок сил, слабость, артралгия и миалгия прогрессируют и переходят в неактивность мышц, их болезненность. Возникают сложности при сгибании и разгибании конечностей.
- На месте поврежденных желез могут образовываться опухоли, в том числе и злокачественные. Рак кожи приводит к трагическому исходу.
При отсутствии своевременной диагностики и рациональной терапии у больных развиваются тяжелые осложнения и негативные последствия.
Причинами смерти больных являются:
- васкулит,
- лимфомы,
- рак желудка,
- эритропения, лейкопения, тромбоцитопения,
- присоединение бактериальной инфекции с развитием гайморита, трахеита, бронхопневмонии,
- почечная недостаточность,
- нарушение мозгового кровообращения.
Диагностика
Диагностика синдрома Шегрена начинается с выявления основных клинических признаков патологии. Специалисты выясняют жалобы больных, собирают анамнез жизни и болезни, проводят объективное обследование. Заключение о недуге специалисты делают после получения результатов дополнительных методов исследования:
- общего и биохимического анализов крови,
- биопсии слюнных желез,
- теста Ширмера,
- сиалографии,
- сиалометрии,
- иммунограммы,
- осмотра глаз,
- УЗИ слюнных желез.
Основные диагностические методики:
- ОАК — тромбоцитопения, лейкопения, анемия, высокая СОЭ, наличие ревматоидного фактора.
- В биохимическом анализе крови — гипергаммаглобулинемия, гиперпротеинемия, гиперфибриногенемия.
- Иммунограмма — антитела к ядрам клеток, ЦИК, иммуноглобулины G и М.
- Тест Ширмера – за нижнее веко больного закладывают специальную бумагу на 5 минут, а затем измеряют длину мокрого участка. Если он меньше 5 мм, синдром Шегрена подтверждается.
- Маркирование роговицы и конъюнктивы красителями проводят с целью выявления эрозий и очагов дистрофии.
- Сиалографию проводят с помощью рентгена и специального вещества, которое вводят в протоки слюнных желез. Затем проводят серию рентгеновских снимков, на которых обнаруживают частки расширения протоков или их деструкцию.
- Сиалометрия — стимуляция слюноотделения аскорбиновой кислотой для выявления ее выделения за единицу времени.
- УЗИ и МРТ слюнных желез — неинвазивные и безопасные методы диагностики, позволяющие обнаружить в паренхиме железы гипоэхогенные участки.
Своевременная диагностика и ранее лечение помогут справиться с данным недугом. В противном случае значительно возрастает риск развития тяжелых осложнений и смертельного исхода.
Синдром Шегрена — все особенности успешного лечения
Синдром Шегрена — это аутоиммунная болезнь, которая вызывает системное поражение соединительных тканей. От патологического процесса больше всего страдать приходится экзокринным железам — слюнным и слезным. В большинстве случаев заболевание носит хроническое прогрессирующее течение.
Синдром Шегрена — что это за болезнь?
На комплекс симптомов сухого синдрома впервые внимание обратил шведский врач-офтальмолог Шегрен чуть меньше ста лет назад. Он обнаружил у большого количества своих пациентов, которые приходили к нему с жалобами на сухость в глазах, пару других одинаковых симптомов: хроническое воспаление суставов и ксеростомию — сухость слизистой ротовой полости. Наблюдение заинтересовало и других докторов, ученых. Выяснилось, что это патология распространенная и для борьбы с нею требуется специфическое лечение.
Синдром Шегрена — что это такое? Эта хроническая аутоиммунная болезнь появляется на фоне сбоев в работе иммунной системы. Организм отдельные собственные клетки принимает за чужеродные и начинает активно вырабатывать к ним антитела. На фоне этого развивается воспалительный процесс, который приводит к снижению функции желез внешней секреции — как правило, слюнных и слезных.
Синдром Шегрена — причины
Сказать однозначно, почему развиваются аутоиммунные заболевания, медицина пока что не может. Потому и то, откуда берется сухой синдром Шегрена — загадка. Известно, что в развитии болезни участвуют генетические, иммунологические, гормональные и некоторые внешние факторы. В большинстве случаев толчком к развитию недуга становятся вирусы — цитомегаловирус, Эпштейн-Барра, герпеса — или такие болезни, как полимиозит, системная склеродермия, красная волчанка, ревматоидный артрит.
Первичный синдром Шегрена
Есть два основных типа болезни. Но проявляются они приблизительно одинаково. Высушивание слизистых в обоих случаях развивается по причине лимфоцитарной инфильтрации экзокринных желез по ходу желудочно-кишечного тракта и дыхательных путей. Если заболевание развивается как самостоятельное и появлению его ничего не предшествовало, то это первичная болезнь Шегрена.
Вторичный синдром Шегрена
Как показывает практика, в отдельных случаях болезнь возникает на фоне других диагнозов. По статистике, вторичный сухой синдром обнаруживается у 20 — 25% пациентов. Ставится он, когда заболевание удовлетворяет критериям таких проблем, как ревматоидный артрит, дерматомиозит, склеродермия и прочих, связанных с поражениями соединительных тканей.
Синдром Шегрена — симптомы
Все проявления болезни принято разделять на железистые и внежелезистые. То, что синдром Шегрена распространился на слезные железы, можно понять по ощущению жжения, «песка» в глазах. Многие жалуются на сильный зуд век. Часто глаза краснеют, а в уголках их скапливается вязкое белесое вещество. По мере прогрессирования заболевания возникает светобоязнь, глазные щели заметно сужаются, острота зрения ухудшается. Увеличение слезных желез — явление редкое.
Характерные признаки синдрома Шегрена, поразившего слюнные железы: сухость слизистой во рту, красной каймы, губ. Часто у пациентов образуются заеды, и, помимо слюнных, увеличиваются еще и некоторые близлежащие железы. Поначалу болезнь проявляет себя только при физических нагрузках или эмоциональных перенапряжениях. Но позже сухость становится постоянной, губы покрываются корочками, которые трескаются, из-за чего повышается риск присоединения грибковой инфекции.
Иногда из-за сухости в носоглотке корки начинают формироваться в носу и слуховых трубах, что может привести к отиту и даже временной потере слуха. Когда сильно пересушивается глотка и голосовые связки, появляется сиплость и хрипотца. А бывает и так, что нарушение глотания приводит к атрофическому гастриту. Диагноз проявляется тошнотой, ухудшением аппетита, тяжестью в подложечной области после приема пищи.
Синдром Шегрена — анализы
Диагностика заболевания предполагает проведение лабораторных исследований. При диагнозе болезнь Шегрена, анализы показывают приблизительно такие результаты:
- В общем анализе крови определяется ускоренная СОЭ, анемия и низкий уровень лейкоцитов.
- Для ОАМ характерно наличие белка.
- Белок повышен и в биохимическом анализе крови. Кроме того, в исследовании выявляются максимальные титры ревматоидного фактора.
- Специальный анализ крови на наличие антител к тиреоглобулину в 35% показывает повышение их концентрации.
- Результаты биопсии слюнных желез подтверждают симптомы синдрома Шегрена.
Синдром Шегрена — лечение
Это серьезная проблема, но она не смертельная. Если вовремя обратить внимание на ее признаки и при диагнозе болезнь Шегрена лечение начать, с нею можно жить, вполне комфортно себя при этом чувствуя. Главное для пациентов — не забывать о важности здорового образа жизни. Это поможет укрепить иммунитет, не позволит активно развиваться патологическому процессу и значительно снизит риск развития осложнений.
Можно ли вылечить синдром Шегрена?
Как только диагноз подтверждается, пациент получает терапевтические рекомендации. Синдром Шегрена на сегодня лечится успешно, но избавиться от болезни полностью пока не представляется возможным. По этой причине проводится только симптоматическая терапия. Критериями оценки качества лечения считается нормализация клинических проявлений недуга. Если все терапевтические назначения помогают, лабораторные показатели и гистологическая картина улучшаются.
Синдром Шегрена — клинические рекомендации
Терапия сухого синдрома предполагает облегчение симптоматики и при необходимости борьбу с фоновым аутоиммунным заболеванием. Пред тем как лечить синдром Шегрена обязательно проводится диагностика. После, как правило, используются такие средства:
- глюкокортикоид Преднизолон (схема и дозировка определяется индивидуально в зависимости от тяжести синдрома и выраженности его симптомов);
- ангиопротекторы — Пармидин, Солкосерил;
- иммуномодулятор Спленин;
- антикоагулянт Гепарин;
- Контрикал или Трасилол — препараты, приостанавливающие выработку протеолитических ферментов;
- Циостатики — Хлорбутин, Азатиоприн, Циклофосфан (в основном рекомендуют принимать вместе с глюкокортикоидами).
Чтобы избавиться от сухости во рту, назначают полоскания. Синдром сухого глаза лечится закапыванием физраствора, Гемодеза. Пересушенным бронхам и трахее может помочь препарат Бромгексин. С воспалением желез борются аппликации с Димексидом, Гидрокортизоном или Гепарином. Иногда сухость во рту при диагнозе синдром Шегрена приводит к развитию стоматологических болезней. Чтобы предупредить их, нужно позаботиться о максимальной гигиене ротовой полости.
Болезнь Шегрена — лечение народными средствами
Сухой синдром — целый комплекс симптомов и признаков. Со всеми ними лучше бороться традиционно. Но иногда при болезни синдром Шегрена народные методы, применяемые параллельно, помогают улучшить состояние пациента. Некоторые больные, например, отмечают, что капли для глаз из сока укропа и картофеля действуют значительно эффективнее аптечных слезных жидкостей.
Травяной отвар для полоскания
Ингредиенты:
- цветы ромашки — 1 ст.л.;
- листья шалфея — 1 ст. л.;
- вода — 1 стакан.
Приготовление и применение:
- Травы смешать и слегка измельчить.
- Воду закипятить и залить в сухую смесь.
- Лекарству нужно настояться минут 40.
- После процеживания оно готово к применению.
Синдром Шегрена — прогноз
Эта болезнь протекает без угрозы для жизни. Но из-за нее качество жизни пациентов заметно ухудшается. Лечение помогает предотвратить осложнения и сохраняет трудоспособность взрослых — синдром Шегрена у детей встречается крайне редко. Если же терапию не начать, заболевание может перерасти в тяжелую форму, которая при присоединении вторичных инфекций, таких как бронхопневмония, синусит или рецидивирующий трахеит, иногда приводит к инвалидизации.
Как лечить Синдром Шегрена?
Направлениями терапии сухого синдрома являются облегчение непосредственно его симптоматики при параллельном лечении фонового аутоиммунного заболевания.
Могут быть использованы лекарственные средства следующих групп:
- Глюкокортикоиды (преднизолон): схема и доза препарата зависят от степени тяжести заболевания и наличия и степени выраженности системных проявлений.
- Цитостатики (хлорбутин, циклофосфан, азатиоприн): как правило, применяются в сочетании с глюкокортикоидами.
- Аминохинолиновые препараты: Делагил, Плаквенил.
- Ингибиторы протеолитических ферментов: Контрикал, Трасилол.
- Антикоагулянты прямого действия: Гепарин.
- Ангиопротектооры: Солкосерил, Ксантинола никотинат, Пармидин, Вазапростан, применяются в случае наличия синдрома Рейно.
- Иммуномодуляторы: Спленин.
Применяются и эфферентные методы лечения: гемосорбция, плазмаферез, как правило, в сочетании с пульс-терапией преднизолоном или метилпреднизолоном.
В качестве заместительной терапии могут быть использованы следующие методы:
- полоскания рта жидкостью – при сухости в полости рта;
- закапывание в глаза физиологического раствора, гемодеза, раствора ацетилцистеина – при сухости глаз;
- бромгексин – при сухости трахеи и бронхов.
При воспалении слюнных желез применяют аппликации димексида с гидрокортизоном, гепарином и 5% раствором аскорбиновой кислоты, а также вводят непосредственно в протоки метипред.
Критериями качества лечения являются нормализация клинических проявлений болезни, лабораторных показателей, улучшение гистологической картины биоптата слюнной железы, отрицательные результаты тестов поражения глаз.
Лечение
Специфическое лечение синдрома Шегрена в настоящее время не разработано. Больным проводят симптоматическую и поддерживающую терапию.
- «Офтагель», «Слеза натуральная», «Систейн», «Видисик» и прочие глазные капли применяют для уменьшения симптомов ксерофтальмии.
- «Пилокарпин» – препарат, способствующий оттоку слюны и предназначенный для борьбы с ксеростомией. Больным рекомендуют пить много жидкости мелкими глотками или жевать резинку, стимулирующую слюноотделение.
- В нос закапывают физраствор, орошают слизистую «Аквамарисом», «Аквалором».
- Лубриканты позволяют устранить сухость во влагалище.
- НПВС применяют для лечения мышечно-скелетных симптомов.
- Кортикостероиды «Преднизолон», «Бетаметазон», иммуносупрессоры «Метотрексат», «Циклофосфан» и иммуноглобулины помогают больным с тяжелыми осложнениями.
- Аппликации «Димексида» с «Гидрокортизоном» или «Гепарином» на область желез помогают справиться с их воспалением.
- Дополнительно больным назначают ингибиторы протеаз «Контрикал», «Трасилол», прямые антикоагулянты «Гепарин», ангиопротектооры «Солкосерил», «Вазапростан», иммуномодуляторы «Спленин».
- Предупредить проявление сухости бронхов позволяет прием отхаркивающих средств – «Бромгексин».
- При присоединении бактериальной инфекции назначают антибиотики широкого спектра.
- Ферментные препараты применяют при пищеварительной дисфункции.
- Витаминотерапия предназначена для общего укрепления организма.
- Масла облепихи и шиповника, метилурациловая и солкосериловая мази смягчают пораженные слизистые и стимулируют процессы регенерации.
- Для полоскания рта применяют отвары шалфея, коры дуба, ромашки, подорожника. Сухую кожу смазывают питательными кремами с добавлением эфирных масел: розы, лаванды, апельсина, кокоса, льна.
В запущенных случаях проводят экстракорпоральное лечение – плазмаферез, гемосорбцию, ультрафильтрацию плазмы.
Отсутствие своевременного и правильного лечения может стать причиной инвалидизации больных. Адекватная терапия, назначенная специалистом-ревматологом, останавливает дальнейшее развитие патологии, предотвращает тяжелые осложнения и сохраняет трудоспособность.
Прогноз для жизни
Синдром Шегрена может повреждать жизненно важные органы с переходом в стабильное состояние, постепенным прогрессированием или, наоборот, длительной ремиссией. Такое поведение характерно и для других аутоиммунных заболеваний.
Некоторые больные могут иметь слабо выраженные симптомы сухости глаз и ротовой полости, тогда как у других развиваются серьёзные осложнения. Одним пациентам полностью помогает симптоматическое лечение, другим приходится постоянно бороться с ухудшением зрения, постоянным дискомфортом в глазах, часто рецидивирующими инфекциями ротовой полости, отеком околоушной слюнной железы, затруднением жевания и глотания. Постоянный упадок сил и суставная боль серьёзно снижают качество жизни.
У части пациентов в патологический процесс вовлекаются почки — гломерулонефрит, ведущий к протеинурии, нарушению концентранционной способности почек и дистальному почечному тубулярному ацидозу. Больные синдромом Шегрена имеют более высокий риск возникновения неходжкинской лимфомы по сравнению со здоровыми людьми и людьми, больными другими аутоиммунными заболеваниями. У около 5 % пациентов развивается та или иная форма лимфомы. Кроме того, установлено, что у детей женщин, больных синдромом Шегрена во время беременности, более высокий риск развития неонатальной красной волчанки с врожденной блокадой сердца.
Основное и симптоматическое лечение синдрома Шегрена
Обследованием пациентов и назначением терапии при синдроме Шегрена занимается врач-ревматолог. В процессе может потребоваться консультация нефролога, окулиста, гинеколога, гастроэнтеролога, пульмонолога и других специалистов. В основе терапии – гормоны и цитостатические средства с иммуносупрессивным воздействием. Эффективна комбинация Преднизолона с Хлорбутином или Циклофосфаном.
Симптоматическое лечение при болезни Шегрена заключается в профилактике вторичного инфицирования и устранении излишней сухости. Большинству людей с данным заболеванием удается жить нормально, лишь изредка оно проявляется сильнее и может быть причиной гибели человека. При выраженном системном проявлении синдрома в назначение добавляют глюкокортикоиды, иммунодепрессанты и другие препараты.
Симптоматическое лечение при болезни Шегрена:
- Экстракорпоральная гемокоррекция для лечения сопутствующих васкулитов, цереброваскулита, полиневрита или гломерулонефрита. По обстоятельствам проводят плазмаферез, гемосорбцию или фильтрацию плазмы.
- Искусственная слюна и масляные растворы для увлажнения и восстановления слизистой рта. Эффективны блокады с новокаином, препараты кальция и мази (Метилурацил, Солкосерил).
- Искусственная слеза и регулярное промывание глаз антисептическими средствами. Возможно использование мягких контактных линз для профилактики дистрофии.
- Лекарственные аппликации с антимикотиками (противогрибковые препараты) или антибиотиками против воспаления в околоушных железах.
- Терапия ферментами при неправильной работе поджелудочной железы. Адекватная профилактика сахарного диабета.
- Применение соляной кислоты и желудочного сока при желудочной недостаточности. Также используют Пепсин.
- Диета и дополнительное употребление йогуртов с лактобациллами для профилактики стоматита, вагинита и подобных осложнений.
- Ежедневное применение фторсодержащий гелей для защиты зубной ткани.
Для увлажнения глаз можно использовать препараты (капли и гели), продаваемые в аптеках без рецепта. Комфорт глаз также обеспечивается за счет повышения влажности в домашних и рабочих помещениях. Больному не рекомендуется сидеть возле обогревателей и кондиционеров. На улице нужно ходить в очках и всячески защищать глаза от солнечного излучения.
Чтобы увлажнять ротовую полость, необходимо пить много чистой воды или распылять в рот раствор глицерина (на 1 л воды 20 мл средства). Стимулировать выработку слюны можно при помощи воды с соком лимона, леденцов или обычной жевательной резинки. Важно, чтобы эти средства не содержали сахар и вредные компоненты. Безболезненно увлажнить и очистить носовые ходы помогают теплые солевые растворы.
Для устранения сухости влагалища существуют различные гипоаллергенные свечи, мази и гели. Рецепт на препарат лучше попросить у своего гинеколога на плановом осмотре, чтобы не усугубить положение. При повышенной чувствительности кожного покрова не рекомендуется принимать горячий душ или ванну и насухо вытираться грубым полотенцем. После водных процедур на кожу можно нанести увлажняющее средство или специальное масло, чтобы сохранить влагу.
Профилактика
На сегодняшний день не существует какая-либо специфическая профилактика синдрома Шегрена. Единственное, можно предотвратить частое обострение болезни и замедлить ее прогрессию следующими способами:
- Постоянное употребление лекарственных препаратов, которые прописал лечащий врач.
- Проведение мероприятий по профилактике развития вторичных инфекций.
- Ограничение воздействия внешних факторов, способствующих усилению симптоматики.
- Исключение стрессовых ситуаций.
- Пребывание вдали от источников вредного облучения организма.
- Ежедневное достаточное увлажнение воздуха в жилом помещении.
Синдром Шегрена характеризуется частой сменой периодов ремиссии и обострения. Регулярный упадок сил, мышечная слабость, боль в суставах – все это снижает качество жизни человека, больного данным хроническим заболеванием. Высокая смертность наблюдается в тех случаях, если болезнь дополняется острой пневмонией, почечной недостаточностью, онкопатологией.
Хейлит Кандидоз полости рта Неприятный запах изо рта: причины и лечение у взрослых Конъюнктивит Блефарит Стоматит у детей: фото, симптомы и лечение
Прогноз и возможные осложнения
Синдром Шегрена не несет серьезной угрозы, если правильно осуществлять лечение, но его проявления могут усложнить жизнь человека. Необходимо вовремя устранять симптомы и осуществлять поддерживающие процедуры, чтобы человек не стал инвалидом из-за тяжелых осложнений. Только благодаря комплексному лечению удается замедлить разрушение соединительной ткани и сохранить работоспособность человека.
Осложнения и последствия синдрома Шегрена:
Общие рекомендации
Хоть полностью вылечить болезнь нельзя, можно направить все силы на облегчение общего состояния при обострении. Для этого можно придерживаться некоторых несложных рекомендаций, исключив из жизни:
- Стрессовые ситуации.
- Повышенные физические нагрузки.
- Воздействие факторов, которые вызывают неприятные ощущения в глазах: ветер, задымление, сухой воздух.
- Курение, распитие алкогольных напитков, некоторые лекарства.
Медикаменты
Лечение симптомов болезни Шегрена проводится с использованием следующих лекарственных препаратов:
- Метилцеллюлоза 1% (искусственная слеза). Лечебный препарат закапывают в глаза каждый час.
- Метилурациловая мазь. Лекарство способствует ускорению регенерации роговичных клеток.
- Гидрокортизоновая мазь, которая подавляет воспалительный процесс.
- Гормональный препарат Преднизолон, способствующий нормализации гормонального фона.
- Фурацилин или Альбуцид, для устранения вторичных инфекций.
Излечить симптомы заболевания можно и в комплексе с ношением очков или контактных линз, которые помогут сохранить влажность роговицы
Также требуется контроль состояния слюнных желез. Сухость слизистых рта может вызвать не только неприятные ощущения, но и повлиять на профессиональную деятельность человека, например, если она связана с необходимостью постоянного разговора (телеведущий, лектор и др.). Нормализовать функционирование слюнных желез можно с помощью специальных препаратов, которые выписывает врач в индивидуальном порядке.
При беременности
Беременность – такой период в жизни женщины, во время которого не все медикаменты разрешены к использованию. В этом случае может пострадать будущий ребенок: запрещенные препараты негативно сказываются на формировании органов и систем плода. Как правило, при синдроме Шегрена проводят мягкую терапию местного воздействия, которая поможет излечить симптомы синдрома Шегрена:
- антисептические растворы используют для промывания глаз и других слизистых оболочек;
- специальные препараты применяют для орошения пораженных слизистых;
- принимают витаминные комплексы для поднятия защитных сил организма;
- заместительная терапия соляной кислотой.
В некоторых случаях больному проводят гемокоррекцию (фильтрация и переливание крови).
Народные средства
В домашних условиях можно заниматься самолечением, но, главное, еще больше не навредить и без того ослабленному организму. В любом случае стоит обращаться к специалисту, который подскажет, как правильно проводить лечение дома, и чего делать не рекомендуется.
Часто используют следующие народные средства:
- Сырые куриные яйца. Яйцо помыть под проточной водой, продезинфицировать, отделить белок от желтка. Далее 3 кубика белка соединить с таким же объемом физраствора и ввести средство в ягодичную мышцу путем инъекции. Процедуру проводят 1 раз в 7 дней.
- Картошка и укроп. Из любого ингредиента получают сок, смачивают в нем марлевый тампон, который после прикладывают в качестве компресса к глазам.
- Кислые фрукты. В рацион можно добавить лимон или другие кислые фрукты, которые способствуют усилению слюноотделения.
Любой народный метод терапии должен быть согласован с лечащим врачом.
Симптоматика заболевания органов
Симптомы болезни активно отражаются на большинстве органах человека, поэтому рассмотрим основные изменения и недомогания.
Почки и пищеварительная система отражают картину появления недуга у человека. В частности, возникает цирроз печени, деформируются клетки, что приводит к гепатиту. Симптомы проявляются в виде тошноты и рвотных выделений, возникает горечь во рту. Болезненность приёма пищи приводит к ухудшению аппетита, а также к развитию язвы за счёт снижения кислотности желудка.
Цирроз печени
Половые органы женщин также поражаются заболеванием и имеют особую опасность. Симптомы проявляются в виде появления зуда, жжения и пересыхания во влагалище. Отсутствует увлажнение этого органа, особенно наблюдается это при половом контакте, когда у женщины не выделяется смазка. Но судить только по этим признакам нельзя, так как такие симптомы присущи и недомоганию вагинит. Для выяснения точного диагноза потребуется анализ крови.
Кожные покровы также отображают картину заболевания, так, замечается снижение или отсутствие потоотделения, возникает сухость кожи, шелушение, поражаются сальные железы. Нередко симптоматика сопровождается повышением температуры тела больного. Через непродолжительный период на коже возникают язвочки, после чего переходящие в крапивницу.
Мышцы и суставы становятся неактивными, возникает сложность сгибания разгибания рук и ног, появляется патология. В мышцах возникает боль, даже если они находятся в состоянии покоя. Возникает комплексная слабость тела и упадок сил.
Онкологические патологии также возникают у больных синдромом Шегрена. Появляются злокачественные опухоли на местах пересыхания желез. При отсутствии противодействующих факторов возникают сбои иммунной системы, а это может привести к появлению рака кожи и трагическому исходу.
Лечение других заболеваний на букву — с
| Лечение сальмонеллеза |
| Лечение саркоидоза кожи |
| Лечение саркоидоза легкого |
| Лечение саркомы Капоши |
| Лечение саркомы матки |
| Лечение саркомы Юинга |
| Лечение сахарного диабета второго типа |
| Лечение сахарного диабета первого типа |
| Лечение себореи |
| Лечение сепсиса |
| Лечение сердечной недостаточности |
| Лечение сибирской язвы |
| Лечение синдрома Бадда-Киари |
| Лечение синдрома Гийена-Барре |
| Лечение синдрома Жильбера |
| Лечение синдрома Пархона |
| Лечение синдрома поликистозных яичников |
| Лечение синдрома пустого турецкого седла |
| Лечение синдрома раздраженного кишечника |
| Лечение синусита |
| Лечение системной красной волчанки |
| Лечение системной склеродермии |
| Лечение системный склероз |
| Лечение сифилиса |
| Лечение сколиоза |
| Лечение соматоформных расстройств |
| Лечение спинального инсульта |
| Лечение спондилеза и спондилоартроза |
| Лечение стеноза гортани |
| Лечение стеноза трахеи |
| Лечение стенозирующего лигаментита |
| Лечение столбняка |
| Лечение стоматита |
| Лечение стригущего лишая |
| Лечение субарахноидального кровоизлияния |
| Лечение субдуральной гематомы |
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
С какими заболеваниями может быть связано
Органные поражения вследствие болезни Шегрена затрагивают множество органов и систем и проявляются такими заболеваниями:
- слюнные железы — паренхиматозный сиаладенит, увеличение слюнных желез, гипофункция слюнных желез;
- зрительная система и слезные железы — сухой конъюнктивит, блефароконъюнктивит, сухой кератоконъюнктивит, глубокий ксероз роговицы, гиполакримия;
- слизистые оболочки полости рта, носоглотки, трахеи, бронхов, влагалища — стоматит, сухой ринофаринголарингит, сухой трахеобронхит, сухой кольпит;
- ретикулоэндотелиальная система — регионарная или генерализированная лимфаденопатия, гепатомегалия, псевдолимфома, лимфома;
- суставы и мышцы — артралгии, рецидивный неэрозивный артрит, миозит, миалгии;
- сердечнососудистая система — синдром Рейно, васкулит, пурпура;
- легкие — интерстициальная пневмония, альвеолярный легочный фиброз, рецидивная пневмония;
- почки — канальцевый ацидоз, иммунокомплексная гломерулонефрит, дифузный гломерулонефрит;
- пищеварительный тракт — гипотония пищевода, атрофический гастрит, панкреатит;
- нервная система — неврит тройничного и лицевого нервов, полинейропатия, полиневрит, цереброваскулит.
Вследствие развития атрофического трахеобронхита часто осложнениями являются рецидивирующие бактериальные пневмонии и бронхиты. У больных с болезнью Шегрена риск развития бета-клеточных лимфом повышен в 44 раза по сравнению с общей популяцией. Наиболее склонными к развитию злокачественных лимфом являются больные с лимфаденопатией, значительным и длительным увеличением околоушных желез, их облучением, кожным язвенно-некротическим васкулитом, периферийной нейропатией, устойчивой невысокой лихорадкой, анемией, лимфопенией и гипокомплементемией. Развитие лимфомы следует подозревать в случае появления или сохранения лихорадки и лимфаденопатии на фоне снижения иммунологической активности болезни Шегрена (уменьшение содержания бета-глобулинов, титра ревматоидного фактора и т.д.).
Стадии развития заболевания
Все симптомы заболевания Шегрена можно разделить по стадиям его развития:
1 стадия
На начальной стадии течения синдрома возникает сухость в ротовой полости и на губах, появляется стоматит и кариес. По результатам лабораторных исследований можно выявить признаки слабого воспалительного процесса.
2 стадия
Со временем человека начинает беспокоить светобоязнь, снижается острота зрения, сужаются глазные щели. Вторым обязательным признаком синдрома выступает увеличение размера слюнных желез. На 1 стадии повышение сухости слизистых рта возникает только при физической нагрузке, а на 2 стадии – на постоянной основе. Наблюдается практически полное отсутствие слюны во рту.
3 стадия
На поздней стадии основной клинический признак заболевания – полное отсутствие слюноотделения. Это становится причиной расстройства глотания, речи.
Системные признаки патологии
Кроме всего прочего, синдром Шегрена приводит к появлению внежелезистых симптомов:
- Боль в костях. Выявить причину можно только при помощи рентгена. Примерно в 60 % случаев болезнь сопровождается болевыми ощущениями, скованностью движений, которая проявляется наиболее ярко по утрам. Обычно, в патологический процесс вовлекаются мелкие кости, а вот крупные суставы остаются нетронутыми. У 10 % больных наблюдается интенсивная боль и незначительная слабость мускулатуры, иногда развивается полимиозит.
- Трахеобронхит. Появляются в половине случаев. На фоне этой болезни у пациента возникает легкий кашель, учащается одышка. Может развиться фиброз легких, васкулит или плеврит. На коже возникают маленькие высыпания, состоящие из пятен и точек, формируются язвы, незначительный некроз. Больной чувствует зуд, жжение, повышается температура тела.
- Полинейропатия. Это состояние характеризуется полной потерей либо понижением чувствительности кожи на ногах и руках, иногда появляются поражения мозга. В ходе диагностики у пациента могут обнаружиться отклонения в работе щитовидной железы, склонность к аллергическим реакциям на некоторые продукты, препараты и химические вещества.
Постановка диагноза
Сухой синдром определяется изменением лабораторных показателей, при проведении исследования анализа крови.
Наличие ревматоидных факторов, гипергаммаглобулинемия, уменьшение лейкоцитов, появление антител к ДНК и ускорение СОЭ являются главными признаками заболевания.
При стимуляции нашатырным спиртом определяется уменьшение секреции слезы. Выполняется биопсия, МРТ и контрастная рентгенография слёзных и слюнных желёз.
Для определения осложнений других органов проводится ЭКГ, гастроскопия и рентген лёгких.
Хронический синдром Шегрена встречается у 40% больных. Часто ими являются пожилые люди, болезнь протекает в виде внежелезистых проявлений. У молодых людей часто встречается подострый вариант заболевания.
Дифференциальный диагноз проводят с системной красной волчанкой, ревматоидным артритом и аутоимунными заболеваниями.
Инструментальные методы диагностики
Используются инструментальные методы определения болезни. Для этого фильтровальная бумага, закладывается за нижнее века и измеряется длина смоченной бумаги слезой. Если результат показывает менее 5 мм наличие болезни гарантировано.
Вторым методом определения является сиалография-вводится контрастное вещество в проток околоушной железы с рентгенографией, расширение протока говорит о наличии болезни.
Вероятные последствия
Пациенты, не занимающиеся лечением болезни, могут столкнуться с рядом неприятных осложнений:
- возникновение складок на языке, затрудненное глотание;
- полное исчезновение слюны;
- ороговение кожи с внутренней стороны щек;
- вторичное инфицирование;
- растрескивание и выпадение зубов, кариес;
- различные причины сухости в глазах могут привести к ухудшению зрения;
- грибковые инфекции — стоматит, кандидоз;
- патологии органов грудной клетки — плеврит, бронхит, пневмония, дыхательная недостаточность;
- почечная недостаточность и другие нарушения в работе почек;
- онемение или потеря подвижности рук и ног;
- лимфома.
У людей с диагнозом синдром Шегрена довольно-таки часто развиваются злокачественные опухоли. Чаще всего такие пациенты сталкиваются с лимфосаркомой слюнных желез.
Особенности терапии
На самом деле синдром Шегрена — это очень серьезная, но не смертельная проблема. Если вовремя выявить симптомы болезни и заняться лечением, риск развития осложнений будет минимален. Для пациентов важно только одно — помнить о значимости здорового образа жизни. Только так можно укрепить иммунитет, что не даст патологическому процессу дальше развиваться.
Сегодня синдром Шегрена успешно лечится, но полностью избавиться от заболевания невозможно. Так что после постановки диагноза пациента ожидает только симптоматическая терапия.
Комплексное лечение дает возможность свести к минимуму проявления болезни и предотвратить появление различных осложнений. Самолечение в таком случае строго запрещается, поскольку такое решение может повлечь за собой усугубление клинической картины.
На ранних стадиях врачи рекомендуют прием иммунодепрессантов и гормонов. Для купирования воспаления используются иммуносупрессоры и глюкокортикостероиды. Эти препараты замедляют работу иммунитета и снижают его атаки на собственные органы. Если у пациента сильно ослаблена иммунная система, врач может прописать антибиотики для профилактики присоединения вторичных инфекций.
Причины болезни
Сказать точно, почему появляются аутоиммунные патологии, медики не могут до сих пор. Так что и то, откуда берется синдром Шегрена остается загадкой не только для пациентов, но и для врачей.
Наверняка известно только одно: в процессе зарождения патологии принимают участие иммунологические, генетические, гормональные и даже некоторые внешние условия. Чаще всего провокаторами развития болезни становятся различные вирусы, например, герпеса, Эпштейн-Барра, цитомегаловирус либо такие серьезные заболевания как ревматоидный артрит, системная склеродермия, полимиозит, красная волчанка.
Если вы заметили чрезмерную сухость в носу и корочки, вызывающие дискомфорт, трудности в момент проглатывания твердых продуктов, отсутствие слез во время чистки лука, вам однозначно нужно посетить ревматолога.
Существует несколько основных факторов повышенного риска:
- женщины старше 40 лет;
- наличие в организме хронических инфекций;
- сахарный диабет;
- обменные отклонения пищеварительного тракта;
- регулярная подверженность стрессам;
- курение;
- употребление цитостатиков, антидепрессантов, противовоспалительных и антибактериальных препаратов;
- генетическая предрасположенность.
Симптоматика
Чтобы определить признаки наличия заболевания, необходимо знать симптомы, характерные болезни Шегрена. Первые симптомы обусловлены появлением сухости во рту, а также болевых ощущений в глазах. Боль в глазах характеризуется острыми и режущими проявлениями, если смотреть на монитор, то возникает жажда питья. Возникает пересыхание глаз, что приводит к негативным последствиям, в частности, к развитию заболевания конъюнктивит. При осмотре языка наблюдается его полная сухость, глотать слюну невозможно, так как жидкости во рту нет. При попытке глотания возникает сухой комок во рту, вызывающий болевые ощущения.
С развитием недомогания появляются симптомы светобоязни, при попытке посмотреть в сторону светящейся лампочки возникает активное «резание» глаз в виде острой боли; ухудшается зрение. Человеку везде хочется находиться в горизонтальном положении с закрытыми глазами, чтобы снизить болевые симптомы недуга.
При огромном желании выдавливания из себя слёз, к сожалению, попытки сводятся на нет, так как отсутствует работа слезных желез. При проглатывании пищи в виде комочков возникают болевые ощущения. Нередко может наблюдаться возникновение заболевания зубов, в частности, нарушение целостности эмали, сопровождающееся появлением кариеса. Зубы становятся уязвимыми, шаткими и хрупкими. Через пару недель после появления первых симптомов можно заметить расшатывание проблемных зубов и выпадение пломб.
Симптомы синдрома Шегрена
Болезнь Шегрена характеризуется увеличением лимфоузлов, особенно активно увеличиваются размеры околоушных желез. Можно заметить увеличение нижней части лица, нередко увеличивается подбородок. На пересохшем языке появляются мелкие сыпи, переходящие в язвочки.
К сведению! Если больному сложно определить наличие слюноотделения во рту, то можно дать ему кусочек лимона. Если же при этом не появляется слюноотделение, то это первый признак заболевания.
С развитием недуга возникают симптомы пересыхания губ, после чего на них возникают язвочки и волдыри. Носоглоточная полость также пересушена и характеризуется появлением корки. Больной может страдать частыми кровяными выделениями из носа. Через несколько недель пропадает голос.
Осложнения
Прогноз для людей, больных синдромом Шегрена, относительно благоприятный. Это касается тех случаев, когда терапия была начата своевременно, то есть на начальном этапе развития болезни. Иначе не исключены опасные последствия, к которым относят:
- формирование лимфомы (новообразование, вовлекающее в поражение лимфоузел или кровь);
- воспаление суставов (васкулит);
- присоединение вторичных инфекций;
- формирование злокачественных опухолей в любом внутреннем органе;
- нарушение функционирования кроветворной системы.
Одно из осложнений синдрома Шегрена – васкулит (воспаление суставов).
Поздняя диагностика (последняя стадия) обозначает, что никакие методы терапии не принесут выздоровления, и человека ждет скорый летальный исход.
Причины
С чем связано возникновение синдрома, сказать точно невозможно. Некоторые исследователи считают, что недуг проявляется вследствие нетипичной реакции иммунной системы на определенные патогенные микроорганизмы. Среди таковых – вирус Эпштейн-Барр, вирус герпеса, цитомегаловирус, ВИЧ, которые могут повреждать клетки внешних желез. Все же, данная причина развития болезни еще не до конца изучена, и прямое доказательство роли названных вирусов в формировании синдрома не найдено.
Жизнедеятельность в организме попавшего вируса может стать источником изменения эпителиальных клеток внешних желез, которые рассматриваются иммунной системой, как чужеродные агенты. Организм дает иммунный ответ, активно вырабатывая антитела против измененных клеток и вирусов, вызывая разрушение первых.
Аутоиммунный тип формирования синдрома – не единственное предположение ученых. Существует и другая теория возникновения – наследственная. Проводились специальные исследования, по которым было установлено, что синдром часто возникает у лиц, чьи близкие родственники страдали данной патологией.
Если женщина страдает синдромом Шегрена, увеличивается риск его развития и у будущего ребенка
Итак, на проявление и развитие синдрома могут влиять такие факторы:
- проникновение и жизнедеятельность в организме вирусной инфекции;
- стрессовая реакция организма, формирующаяся, как иммунный ответ на вирусную инфекцию;
- генетическая предрасположенность.
Диагностирование
Дифференциальная диагностика болезни и синдрома Шегрена
Сухой синдром диагностируется на более поздних сроках проявления за счёт сложности характера протекания. Но если диагностика выявила наличие синдрома на ранних стадиях, то можно предотвратить множество негативных последствий, в частности, выпадение зубов, появление язвочек на теле, конъюнктивит и сиалоаденит.
Первичная диагностика выявляет наличие сухого признака в организме человека, после чего специалист делает заключение о недуге. Дополнительно может понадобиться проведение биопсии слюнных желез, но только при возникновении сомнений. Очень часто это заболевание на ранних сроках имеет схожие признаки с иными патологиями, поэтому для полной уверенности врач также может назначить тест на наличие антигенов anti-SS-A или anti-SS-B.
Важно! Диагностика заболевания осуществляется при наличии двух критериев, таких как кератоконъюнктивит и паренхиматозный паротит. Только если исключён третий признак — аутоиммунная недостаточность. При его наличии устанавливается диагноз — синдром Шегрена.
Диагностика с помощью лабораторных методов является как дополнение в убеждении точности диагноза. Эти исследования дают возможность по проведению дифференциального диагностирования и уже на основании данных датируется степень активности недуга.
Диагностика недуга может проводиться с помощью теста Ширмера, что позволяет должным образом выяснить степень снижения слезы. Тест Ширмера заключается во вложении за нижнее веко глаза листа специальной бумаги на пять минут, после чего проводится измерение длины смоченной бумаги. Если же тест покажет 5 и менее мм, то человек имеет синдром Шегрена. Также проводится стимуляция слезоотделения с применением нашатырного спирта и окрашивания роговицы красителями, а затем и процедура биомикроскопического исследования эпителия.
Тест Ширмера
Для возможности определения слюноотделения может потребоваться следующий перечень процедур:
- Сиалография — проводится с помощью рентгена. Перед проведением рентгена вводится в слюнные железы определённое количество специального вещества, а по окончании, методика показывает наличие слюны.
- Микроскопическое исследование слюноотделения.
- Сиалометрия — стимулирование слюноотделения для выявления её выделения за единицу времени.
После выявления диагноза стоит приступить к незамедлительным действиям по борьбе с возникшим недомоганием, причём неважно, на какой стадии находится синдром.
Вторичный и первичный синдром
Существует две разновидности заболевания. Но и при первичном, и при вторичном синдроме Шегрена больные жалуются на одинаковые проблемы, да и причина патологии одна и та же. В чем же тогда разница? Первичный вид представляет собой самостоятельную болезнь. А вот вторичный синдром всегда связан с другими патологиями, к примеру, красной волчанкой, сахарным диабетом или ревматоидным артритом.
Механизм развития заболевания заключается в активной атаке лейкоцитами слезных и слюнных желез, а также других тканей. Именно эта аномалия в результате приводит к сухости и корочкам в носу, синдрому сухого глаза, а также чрезмерной сухости кожи и даже влагалища.
И вторичный, и первичный синдром Шегрена являются чрезвычайно сложными, тяжело протекающими патологиями. Примерно в 90 % всех случаев болезни подвергаются женщины. Что касается общей встречаемости, то синдром Шегрена диагностирован примерно у 8% всего мирового населения. Из них приблизительно 20-25% составляет вторичный вид болезни. Который характеризуется аутоиммунным системным поражением соединительной ткани. Цифры довольно пугающие.
Поражение слизистых оболочек само по себе причиняет пациентам массу дискомфорта, но помимо этого, оно может повлечь за собой многочисленные осложнения, которые трудно поддаются терапии.
Принципы питания
Конкретной диеты при синдроме Шегрена не существует, но есть определенные принципы питания, которые помогают минимизировать неприятную симптоматику. Помимо этого, если принимать во внимание здоровье ротовой полости, то как раз-таки правильно составленный рацион позволяет защищать зубы от агрессивного воздействия.
Медики советуют в первую очередь отказаться от спиртных напитков. Вдобавок из ежедневного меню следует исключить продукты, содержащие большое количество фруктовых кислот.
Основное питание человека с диагнозом «синдром Шегрена» должно состоять из жидких блюд. Медики советуют дополнять угощения разнообразными соусами, сочными фруктами и овощами, к примеру, помидорами и огурцами.
Самым подходящим вариантом питания считается меню с большим количеством свежих продуктов и минимальным объемом сладостей и насыщенных жиров.
Характер течения патологии
По способу течения может быть подострая и хроническая форма синдрома:
- Хроническая форма выражается в форме железистых проявлений, которые обусловлены снижением функции секреции слюнных и слёзных желёз. Нарушение работы слёзных желёз приводит к поражению глаз, вследствие чего появляется ощущение жжения и царапины в глазах. При нарушении функции слюнных желёз слизистые приобретают ярко-розовую окраску, легко травмируются при контакте.
- Внежелезистая форма болезни Шегрена (подострая) проявляется признаками боли в суставах и мышцах. Поднимается температура тела. У 80% больных происходит увеличение и наблюдается болезненность шейных, лимфатических, подчелюстных узлов. Появляются кровянистые высыпания на коже голеней, со временем распространяются по всему телу. Воспаляется щитовидная железа, происходит увеличение или уменьшение функций железы.
Как поставить диагноз
Болезнь Шегрена согласно МКБ-10 относится к болезням костно-мышечной системы и соединительной ткани. Основным кодом при постановке диагноза будет М35.0. Дополнительно шифруются имеющиеся воспалительные изменения различных органов.
Тщательный опрос и осмотр пациента позволяет предположить диагноз еще до проведения дополнительных обследований, на основании наличия классической триады обязательных признаков (паротита, сухого кератоконъюнктивита и артрита). Но необходимо уточнить первичность имеющихся изменений, ведь эти нарушения могут возникать на фоне другого системного заболевания.
Назначаемые лабораторные исследования и их данные при болезни Шегрена:
- ОАК показывает повышение СОЭ, умеренное снижение количества лейкоцитов (лейкоцитопению) и негрубую анемию;
- ОАМ иногда может выявить протеинурию, изменение кислотности и удельного веса мочи, наличие солей;
- биохимический анализ крови позволяет обнаружить увеличение общего белка с гипергаммаглобулинемией, а при поражении печени – изменение фракций билирубина;
- повышение ревматоидного и антинуклеарного факторов при практически нормальном уровне СРБ;
- иммуноферментный метод выявляет антитела к ДНК или РНК различных тканей, специфичные Ro/La антиядерных антител;
- обнаружение LE-клеток (не всегда);
- повышение в крови иммуноглобулинов классов М и G, повышение уровня В-лимфоцитов и снижение Т-лимфоцитов.
Проводят также биопсию участков слизистой оболочки нижней губы для изучения состояния маленьких слюнных желез, сиалографию, УЗИ области слюнных и слезных желез.
Для изучения секреторной функции проводят специальные тесты. Например, проба Ширмера помогает определить количество вырабатываемой слезы. Для этого проводят стимуляцию нашатырным спиртом, а в конъюнктивальный мешок помешают край полоски фильтровальной бумаги. Через 5 минут оценивают ширину образовавшейся увлажненной полоски, при болезни Шегрена она составляет менее 10 мм. Для изучения продукции слюны изучают ее количество после рассасывания аскорбиновой кислоты.
При патологии различных органов проводят прицельное исследование их функции. Например, в случае поражения почек нужно оценить полноценность фильтрации в клубочках и наличие почечной недостаточности, а также уровень основных электролитов в сыворотке крови. А изменения в кардиограмме при болезни Шегрена помогут выявить признаки перикардита или последствия гипокалиемии.
При установлении окончательного диагноза обязательно отмечают форму болезни (первичную или вторичную), степень активности процесса, тип течения (острый, подострый или хронический), а также перечисляют все имеющиеся нарушения и степень их выраженности.