Цервикометрия – это процедура замеров длины цервикального канала при помощи УЗИ. Шейка матки играет важную роль в удержании плода, однако случается, что она начинает преждевременно расслабляться и укорачиваться. Это ведёт за собой риск преждевременных родов, что представляет опасность, прежде всего для ребёнка.
Зачем измеряют длину шейки матки?
Обычно такая ситуация развивается как следствие маточного тонуса. И чтобы её предотвратить, важно знать размер цервикального канала. Если своевременно распознать патологические состояния, связанные с шейкой, то их можно правильно скорректировать, что поможет женщине сохранить беременность и родить здорового ребёнка.
Справка! Преждевременные роды, согласно мировой статистике, составляют от 5 до 12% всех родоразрешений.
Снижение числа патологически ранних родов связывают с применением инноваций в акушерстве и гинекологии. Снизить риск развития патологий на ранних этапах вынашивания ребенка – это одна из первоочередных задач для современной медицины. Вот почему цервикометрия при беременности становится востребованным и важным инструментом сохранения нормальной беременности.
Показания
Длина шейки матки обязательно измеряется у женщин, которые страдают повторным невынашиванием или имеют иные факторы риска, например:
- женщины, беременные двойняшками или тройняшками;
- будущие мамы, искусственно возмещающие недостаток прогестерона;
- пациентки с ИЦН;
- женщины, имеющие в анамнезе выкидыши или недоношенные беременности;
- пациентки, перенёсшие операцию на шейке матки;
- женщины с врождёнными или приобретёнными деформациями цервикального канала.
Также исследование может быть назначено, если женщина жалуется на:
- боли в нижней части живота;
- частое желание сходить в туалет;
- обильные кровянистые выделения.
Все эти симптомы могут свидетельствовать о начале отслойки плаценты или выкидыша и говорят о необходимости срочного визита к врачу. И если доктор посчитает нужным узнать длину шейки матки, то отказываться от процедуры не стоит.
Помимо цервикометрии, врач может назначить допплер-исследование.
Когда назначают?
- Если беременная женщина ранее сталкивалась с преждевременными родами, или имели место операции на цервикальном канале, то об этом нужно предупредить врача-диагноста.
- Как часто нужно (можно) делать цервикометрию при беременности?
Важно! Указанные выше случаи плюс вынашивание двойни-тройни являются поводами для регулярного исследования, которое рекомендуется проводить дважды в месяц с 16 недели и, как минимум, два месяца подряд.
Процедура имеет важное диагностическое значение и для женщин, впервые ожидающих ребёнка, так как нет данных о характере предыдущих беременностей. Вот почему первая беременность – это серьёзная причина для цервикометрии, которая поможет убедиться в нормальной длине шейки. Дополнительно процедура позволяет оценить функционирование внутренних органов и состояние развивающегося малыша.
Что смотрят?
При трансвагинальном УЗИ цервикального канала специалисты могут оценить:
- локализацию швов, если они были произведены в данном районе;
- проникновение плодных оболочек в шейку;
- расширение и длину цервикального канала;
- его положение относительно оси таза.
Когда делают?
На каком сроке делают цервикометрию? Обычно процедура включается в обследование ультразвуком, проводимое с 18 по 22 неделю.
Но если есть подозрение на преждевременные роды или в анамнезе пациентки было прерывание беременности, то исследование шейки переносится на более ранний срок (примерно с 10 недели).
Это важно для установки соответствия её длины нормативам, принятым на данном сроке. Если обнаружены отклонения, то врач примет меры по сохранению беременности.
Как делают?
Как делают цервикометрию (в т.ч.при беременности)? Измерить длину шейки, чтобы уточнить соответствие параметров нормам, можно двумя способами: внутренним и наружным.
Внутренний способ
Производится трансвагинально путём введения трансдьюсера во влагалище пациентки (мочевой пузырь предварительно опустошается).
Процедура проводится так: пациентка принимает комфортное положение на кушетке, её ноги разведены и согнуты в коленях. Доктор подготавливает датчик, надевая на него презерватив и покрывая специальным гелем. Затем датчик аккуратно вводится во влагалище женщины, чтобы не вызвать искусственного увеличения длины шейки матки.
Важно! Процедура не должна быть дискомфортной – как только что-то начинает беспокоить, нужно сообщать доктору.
Исследование шейки занимает около 3 минут.
Наружный способ
Предполагает обследование через переднюю брюшную стенку (при условии, что мочевой пузырь женщины наполнен).
Наружный способ осмотра не позволяет детально рассмотреть внутренний зев матки из-за расположения мочевого пузыря. А без этого исследования результаты цервикометрии могут быть неточными, поэтому специалисты всё же рекомендуют трансвагинальный метод осмотра.
Подготовка
Подготовка к исследованию заключается в предварительном опорожнении мочевого пузыря.
Расшифровка
В ходе обследования доктор обязательно оценит:
- размеры матки;
- раскрытие её канала;
- уровень сомкнутости зева;
- наличие околоплодных оболочек во внутренней области матки;
- при наличии послеоперационного шва его параметры и локализацию.
На результат осмотра влияет целый комплекс факторов от срока беременности и числа предыдущих родов до количества плодов, вынашиваемых женщиной.
Только рассмотрев все составляющие в комплексе, можно добиться достоверных результатов.
Нормы
В ходе замеров врач опирается на следующие нормативы длины шейки матки (при одноплодной беременности):
- 16 – 20 неделя: 4,5 – 5 см;
- 25 – 28 неделя: 3,5 – 4 см;
- 32 – 36 неделя: 3 – 3,5 см.
Факторы риска
Обычно длина шейки, превышающая норму в 3 см, означает, что статистически риск самопроизвольного выкидыша равен 1%. А вот угрожающим фактор считается, если шейка:
- Короче 2,5 см на сроке 14 – 24 недели при многоплодной беременности и короче 1,5 см при вынашивании 1 ребёнка. Эта ситуация требует немедленной госпитализации пациентки, поскольку риск преждевременных родов при таком значении длины шейки составляет 50% (роды могут произойти на 36 – 37 неделе беременности).
- Короче 1,5 – 2 см. Есть вероятность родов на 34 неделе.
- Короче 1 см – есть риск преждевременных родов на 32 неделе. Однако если на таком сроке длина шейки всё ещё равна 2,5 – 3 см, то УЗИ нужно проводить еженедельно.
При результатах менее 2,5 см может быть назначена операция или проведена интенсивная терапия.
Фото 1. Образец протокола цервикометрии при беременности.
Нормальным значением можно считать диапазон от 3 до 4,5 см, а короткой называют шейку длиной от 1 до 2,5 см.
Заключение в баллах
Каждый параметр имеет балльную систему оценки, по итогам обследования эти баллы суммируются, после чего можно сформулировать итоговое заключение о состоянии шейки.
К примеру, в период с 14 по 24 неделю происходит оценка структуры цервикального канала, и в этот период нормой считается плотный мышечный слой.
Если плотность наблюдается лишь в области зева, то врач поставит 1 балл, если шейка мягкая по всей длине, то в заключении будет стоять 2 балла.
Затем оценивается длина цервикального канала (по той же шкале). Если длина превышает 2 см, то это считается нормой и оценивается в 0 баллов, если 1-2 см, то такая шейка получит 1-2 балла, а если менее 1 см или сглажена, то речь идёт о 3 баллах.
Проходимость шейки матки
Этот показатель оценивается по той же системе, что и все предыдущие. В зависимости от числа пальцев, которые входят в шейку при осмотре, степень её проходимости получит оценку:
- в норме наружный зев пропускает кончик пальца – это 0 баллов;
- если наружный зев пропускает 1 палец, а внутренний зев закрыт, то ставят 1 балл;
- если шейка сглажена, а открытие канала составляет 2 и более пальцев, присваивают 2 балла.
Расположение
Следующий немаловажный параметр – расположение цервикального канала. Если он отклонён назад – 0 баллов, вперёд – 1 балл, если расположен посередине, то 2 балла.
Итог
Складывая полученное число баллов, делаем вывод о состоянии шейки матки:
- до 3 баллов – незрелая;
- до 6 баллов – созревающая;
- до 10 баллов – зрелая.
Считается нормой, если шейка созревает только к родам.
Справка! Раннее созревание ещё называют истмико-цервикальной недостаточностью или ИЦН.
Однако незрелая шейка накануне родов – это тоже серьёзная патология. Она требует наблюдения в динамике и, возможно, родов при помощи кесарева сечения.
Если параметры шейки матки граничат с нормой, однако есть другие признаки возможных преждевременных родов, то пациентку направляют на дополнительную УЗИ-диагностику.
Где сделать и сколько стоит?
Диагностика состояния цервикального канала имеет ряд рекомендаций, обязательных для исполнения, поэтому проводить её должен квалифицированный специалист.
Если есть необходимость в проведении подобной процедуры, то нужно подготовиться и подобрать подходящую клинику. Для этого стоит потратить время на сбор информации о её специалистах, доступности и ценах на услуги (в т.ч.
касательно цервикометрии), а также поискать отзывы и рекомендации других пациенток.
В платных центрах таких городов как Москва и Санкт-Петербург стоимость процедуры составляет порядка 1500 р.
Заключение
Чтобы сохранить жизнь ребёнку и здоровье матери, нельзя халатно относиться к врачебным назначениям, которые касаются шейки матки.
Цервикометрия не вредна для плода: наоборот, пренебрежение ею чревато плохими последствиями для малыша.
Цервикометрия, исследование, процедура, при беременности, что это
Наблюдение за женщиной в перинатальный период включает в себя большое количество разнообразных обследований, анализов и методов диагностики. Если процесс протекает с осложнениями, то назначаются дополнительные процедуры по исследованию ее состояния. Что это такое цервикометрия при беременности? Проводится данное исследование? Какие патологии дает возможность определить?
Что такое цервикометрия
Цервикометрия – метод ультразвукового исследования маточной шейки беременной женщины. С помощью него можно определить:
- длину маточной шейки;
- состояние тканей и слизистой оболочки внутреннего канала;
- состояние зева, внутреннего и наружного.
Для процедуры используется специальный вагинальный датчик с ультразвуковым излучением. Это позволяет более точно рассмотреть шейку и определить показатели.
Процедура не вызывает неприятных ощущений и практически безопасна. Ультразвуковая волна, которая исходит от датчика, отражается от тканей шейки матки и позволяет получить изображение на экране.
Если в ходе исследования были обнаружены патологии или заболевания, специалист даст рекомендации для того, чтобы беременность протекала нормально.
Зачем измеряют длину шейки матки при беременности
Беременная женщина, которая получает направление на данный метод диагностики, задается вопросом «Зачем назначили цервикометрию?».
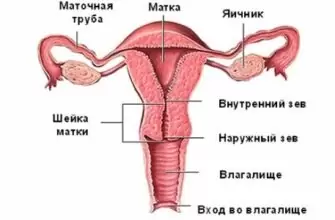
Шейка матки – цилиндрический мышечный орган, который открывает вход в полость матки. Внутреннее пространство шейки называется цервикальный канал.
Норма длины цервикального канала при беременности составляет 4 см.
Увеличение или уменьшение этого показателя сигнализирует о рисках развития осложнений в ходе вынашивания ребенка. А также о вероятности самопроизвольного выкидыша или преждевременных родов.
Длина шейки – важный показатель правильно протекающей беременности. По размерам этого органа можно выявить проблему на первых этапах развития и предотвратить ее.
Показания
Как и любая медицинская процедура, цервикометрия имеет свои показания и противопоказания.
Показания для проведения:
- наличие в прошлом случаев преждевременных родов;
- выкидыша на поздних сроках беременности в анамнезе у будущей мамы;
- вероятность развития цервикальной недостаточности канала;
- беременность двойней или тройней;
- разрывы шейки матки в прошлые роды и наличие на ней хирургических рубцов;
- болезненные ощущения в области живота у будущей мамы;
- гипертонус матки;
- операции, которые проводились на шейке.
Противопоказаний данная процедура не имеет.
На каком сроке назначают
Метод диагностики шейки матки и цервикального канала можно проводить на любом этапе перинатального периода, если в этом есть необходимость.
Идеальным сроком считается 12-22 неделя беременности. В этот период удается наиболее точно оценить состояние шейки матки беременной женщины.
Часто состояние маточной шейки оценивается в динамике, начиная с 14 недели беременности. Последующие исследования проводятся каждые 2 недели.
В случаях, когда будущей маме поставлен диагноз «риск преждевременных родов» цервикометрию можно проводить исключительно по жизненным показаниям в условиях стационара и под строгим контролем врачей.
Что смотрят на УЗИ
Узи цервикометрия при беременности дает возможность оценить следующие показатели:
- длину шейки матки;
- форма шейки матки;
- длина сомкнутой части цервикального канала;
- положение маточной шейки во влагалище;
- структура тканей шейки;
- эхогенность;
- проходимость цервикального канала;
- размеры наружного зева;
- размеры внутреннего зева;
- состояние тканей цервикального канала.
Техника проведения
Чтобы понять, как делают цервикометрию при беременности, необходимо рассмотреть основные методики. Процедуру цервикометрии можно провести 2 способами:
Наружная цервикометрия или трансабдоминальная проводится наружным ультразвуковым датчиком через брюшную стенку. Для получения качественного изображения женщине необходимо наполнить мочевой пузырь.
Внутренняя цервикометрия или трансвагинальная проводится при помощи специального датчика, который помещается во влагалище. В этом случае рекомендуется предварительно сходить в туалет и опустошить мочевой пузырь. Это необходимо для получения качественного, четкого изображения.
Более точную информацию можно получить при трансвагинальном исследовании. При данном способе диагностики можно измерить все необходимые параметры и сделать заключение о состоянии органа.
Трансабдоминальная цервикометрия не дает точных результатов. С ее помощью можно лишь визуально оценить состояние шейки матки, но замеры сделать невозможно.
Расшифровка результатов и нормы
Как и любое медицинское исследование цервикометрия при беременности имеет определенные нормы значений.
Норма длины шейки матки составляет 30 мм. Незначительное отклонение в 1 мм не является поводом для паники. Это лишь сигнал для контроля. При уменьшении длины до 25 мм возрастает риск ранних родов.
Если показатель не превышает 20 мм, только 45% беременных женщин смогут выносить и родить ребенка в срок.
Тревожным сигналом является появление боли на фоне уменьшения длины маточной шейки. Это признак начала родовой деятельности.
При обнаружении у себя подобного симптома необходимо как можно скорее обратиться за помощью к врачу.
Внутренний зев оценивается с позиции его формы. В норме она должна напоминать букву «Т».
Изменение этого показателя крайне негативно сказывается на течении беременности. Плодный пузырь начинает прогибаться вниз и, следовательно, возрастает риск его разрыва.
Риски
Для беременных женщин процедура цервикометрии практически безопасна. Поэтому будущим мама не стоит ее опасаться и волноваться о возможности возникновения осложнений после ее проведения.
По воздействие на организм цервикометрия не отличается от привычного ультразвукового исследования. На ребенка воздействую волны ультразвукового излучения, но т.к. процедура кратковременная, то вреда они не наносят.
При проведении цервикометрии трансвагинальным способом у беременной женщины могут наблюдать непродолжительные скудные выделения с примесью крови. Это не является поводом для беспокойства.
В норме такие выделения проходят самостоятельно через пару дней. Поэтому будущей маме рекомендуется после цервикометрии соблюдать постельный режим на протяжении 2 дней.
После процедуры не желательно заниматься активными физическими нагрузками.
Если кровь в выделениях не исчезла в течение 5 дней, это повод обратится к врачу за консультацией.
Проходимость шейки матки
Проходимость шейки матки – важный показатель благополучно протекающей беременности. В норме до наступления родов шейка должна быть непроходима и закрыта слизистой пробкой.
С наступление схваток цервикальный канал постепенно открывается и становится проходимым для плода.
Если в ходе цервикометрии было установлено, что маточная шейка закрыта неплотно, это сигнализирует о вероятности наступления преждевременных родов.
Раскрытие шейки матки на 1 палец считается нормальным для срока 38,5 недель. У первородящих женщин при данном значении ребенок появится на свет не раньше, чем через 1,5 недели.
Если шейка открывается намного раньше срока, это является показанием для госпитализации беременной женщины.
В условиях стационара беременность сохраняется и контролируется специалистами.
Оценки в баллах
При цервикометрии анализируются следующие параметры:
- степень открытия цервикального канала;
- параметры и размеры матки;
- степень закрытия зева;
- степень проникновения амниотических оболочек в цервикальный канал шейки матки.
Каждому полученному результату присваивается бал в зависимости от его значения.
Баллы цервикометрии на определенные показатели:
- плотная шейка матки по всей длине – 0 баллов;
- уплотнение есть только в области зева – 1 балл;
- шейка мягка – 2 балла;
- длина шейки матки более 20 мм – 0 баллов;
- длина 10-20 мм – 1 балл;
- длина менее 10 мм – 3 балла;
- закрытый зев – 0 баллов;
- открытие в 1 палец – 1 балл;
- открытие в 2 пальца – 2 балла.
Если общая сумма баллов менее 3, то шейка матки незрелая, до 6 баллов – созревающая, до 10 баллов – зрелая.
В норме полное созревание шейки матки происходит к началу родов. Если этот показатель появился раньше, то следует предпринять меры по сохранению беременности.
Цервикометрия – точный метод диагностики состояния шейки матки беременной женщины. Он совершенно безопасен и позволяет определить вероятность преждевременных родов. При обнаружении тревожных симптомов необходимо как можно скорее обратиться к врачу.
Цервикометрия при беременности и цели проведения исследования
Состояние шейки матки имеет крайне важное значение во время вынашивания малыша. Цервикометрия при беременности назначается для того, чтобы вовремя определить риски невынашивания, и, если они есть, предотвратить их.
Женщине очень важно следить за здоровьем шейки матки
Что такое цервикометрия
Цервикометрия – это процедура, которую проводят с помощью УЗИ. Специалист измеряет длину канала шейки матки и другие параметры. Исходя из этого он делает вывод о том, насколько состояние шейки матки способствует здоровому вынашиванию плода.
Цервикометрию делают только при беременности – в остальное время такая процедура малоинформативна.
Проведение такого обследования позволяет вовремя определить риск преждевременного раскрытия и рождения ребенка раньше срока.
Во время гестации на нижние отделы матки приходится достаточно большая нагрузка, особенно когда речь идет о поздних сроках и вертикальном положении женщины.
Шейка матки принимает на себя вес плодного яйца, и если она слишком короткая или широкая, то может не справиться с нагрузкой.
Во время беременности растет нагрузка на шейку матки
В каких случаях выполняется
УЗИ и цервикометрия проводятся строго по плану. Если беременность протекает нормально, то первое измерение длины шейки матки происходит в конце второго триместра (второе плановое УЗИ). Это одно из плановых обследований, которое делают всем беременным женщинам, специальных показаний для него не требуется.
Показания к более раннему проведению цервикометрии – патологии предыдущей беременности и симптомы цервикальной недостаточности:
- Боли внизу живота.
- Выделения из влагалища.
- Плохое самочувствие без видимых причин.
- Отставание малыша в развитии по данным УЗИ.
- Изменение биохимических параметров крови.
В этом случае процедуру проводят тогда, когда выявлены симптомы.
Обследование показано, если пациентка жалуется на боли внизу живота
Зачем проводится процедура
Цервикометрия проводится с двумя целями (они зависят от сроков):
- Во втором триместре – чтобы вовремя выявить опасность преждевременных родов.
- В конце третьего триместра – чтобы определить готовность половой системы к родам.
- В первом триместре (при наличии показаний) – чтобы избежать выкидыша и его опасных для жизни последствий.
Во время процедуры врач оценивает длину, толщину и особенности расположения шейки матки, возможные патологические изменения.
Существуют группы риска женщин, которым УЗИ цервикального канала при беременности проводится в обязательном порядке:
- Имеющие многоплодную беременность.
- Неблагоприятный акушерский анамнез (выкидыши, привычное невынашивание и т. д.).
- Перенесшие операцию на половых органах, имеющие врожденные или приобретенные аномалии строения.
- Женщины с гормональными нарушениями.
Особого внимания заслуживают женщины, беременные двойней
Как часто проводится
Цервикометрию делают несколько раз за беременность. При нормальном течении беременности достаточно однократного измерения параметров шейки матки – в середине беременности (20-24 неделя).
Перед родами врач может назначить повторное обследование, чтобы убедиться, что половая система женщины готова к рождению. Если решается вопрос, есть ли показания к кесареву сечению, то результаты цервикометрии будут важны для принятия решения.
При патологиях УЗИ проводят в первом триместре или тогда, когда у женщины были выявлены неприятные симптомы.
Обычно обследования проводятся каждые 2 недели до 25 недели беременности, но если состояние женщины нестабильно, могут проводиться чаще.
Как выполняется процедура
Процедура довольно проста в проведении – это обычное трансвагинальное УЗИ, которое делают женщинам до беременности. Пациентке необходимо сходить в туалет и подмыться, на этом подготовка заканчивается. В кабинете женщина ложится на кушетку или гинекологическое кресло, врач вводит в ее влагалище датчик УЗИ и осматривает шейку матки.
При наличии показаний, девушки должны проходить регулярное обследование у гинеколога
У пациенток с пессарием (специальным приспособлением, которое предотвращает преждевременное раскрытие шейки матки) цервикометрия проводится каждые четыре недели. Пессарий устанавливают, если состояние женщины не позволяет самостоятельно доносить беременность. При этом назначается постельный режим, полностью исключаются физические нагрузки и половая жизнь.
Какие нормальные показатели
Цервикометрия при беременности в норме показывает следующие данные:
- Длина шейки матки – 4,5-3см (с увеличением срока укорачивается).
- Проходимость цервикального канала – менее 1 пальца, увеличивается непосредственно перед родами.
- Расположение шейки матки – в середине беременности смещена назад, ближе к родам происходит ее выпрямление.
- Консистенция – твердый мышечный слой, который становится мягким перед родами.
Для удобства врачей и пациенток каждый параметр выражают в баллах, а сумма этих баллов определяет готовность шейки матки к родам.
Нормальное значение во втором триместре – 0-1 балл. Это означает, что шейка плотно сомкнута и выполняет барьерную функцию. В конце третьего триместра происходит созревание шейки, и цервикометрия в норме по неделям показывает больше баллов. Когда их становится более 6 – шейка матки готова к родам. Если она созревает раньше – это патология.
Из этого ролика вы узнаете, что такое цервикометрия при беременности:
О чем говорят отклонения
На ранних сроках ключевой показатель – это длина цервикального канала. Остальные параметры важны в том случае, если они выходят за границы нормы. Если на УЗИ обнаружены какие-либо отклонения – жидкость в цервикальном канале, преждевременное раскрытие и т. д. – пациентке следует пройти полноценное обследование, возможно, придется лечь в больницу на сохранение.
Нормы и последствия указаны в таблице.
| Больше 4,5см | Норма | Норма | Медленное созревание шейки матки | Нарушение созревания шейки матки | Нарушение созревания шейки матки |
| 4-4,5см | Норма при отсутствии других изменений | Норма | Норма при отсутствии других симптомов | Нарушение созревания шейки матки | Нарушение созревания шейки матки |
| 3,5-4см | Риск выкидыша | Норма при отсутствии других патологий | Норма | Нарушение созревания шейки матки | Нарушение созревания шейки матки |
| 3-3,5см | Высокий риск выкидыша | Риск преждевременных родов | Норма при хорошем самочувствии | Норма | Требуется стимуляция родов |
| Менее 3см | Начавшийся выкидыш | Преждевременные роды | Преждевременные роды | Преждевременные роды | Норма |
Цервикометрия – диагностируем угрозу преждевременных родов
Ультразвуковое исследование стало одним из обязательных и наиболее достоверных методов скрининга при диспансерном учете и наблюдении беременных женщин в женской консультации. Особое значение приобрело УЗИ шейки матки с определением ее размеров и состояния (цервикометрия) во втором триместре.
Что такое цервикометрия?
Цервикометрия при беременности представляет собой эхографическое определение состояния областей внутреннего и наружного зева шейки матки и (главное) длины закрытой части цервикального канала. Исследование проводится во втором триместре в целях возможно более раннего выявления риска развития угрожающего состояния прерывания беременности.
Несмотря на появление и развитие в области медицины, в частности, в акушерстве и гинекологии, различных новых технологий и средств оказания помощи, число преждевременных родов во всем мире не уменьшается и в среднем составляет около 5-10%.
Основными факторами риска их развития являются:
- поздний выкидыш в анамнезе;
- многоплодная беременность;
- преждевременные роды в прошлом в результате самопроизвольного развития родовой деятельности, преждевременного излития околоплодных вод, медикаментозного или инструментального воздействия на шейку матки, обусловленных медицинскими показаниями;
- аномальное строение матки (двурогая матка);
- различные предшествующие манипуляции и операции на шейке матки, например, конизация.
Целесообразность проведения исследования
Сохранение беременности и нормальное течение родов во многом обусловлено уникальной частью всей женской репродуктивной системы — шейкой матки. Последняя является не только барьером на пути проникновения инфекции, но и, что еще более важно, обеспечивает удержание в матке плода до момента начала родов. Это происходит благодаря сложным процессам постепенного ее «созревания».
Под термином «созревание» подразумеваются процессы ее постепенного размягчения, уменьшения длины и, соответственно, расширения цервикального канала, вплоть до постепенного ее сглаживания. Такие процессы обеспечения физиологического течения беременности и родов являются естественными и необходимыми. Но этапы и уровень их развития должны соответствовать срокам беременности.
В противном случае развивается истмико-цервикальная недостаточность (ИЦН), результатом которой может стать досрочное самопроизвольное прерывание беременности.
Таким образом, одним из ключевых признаков угрожающего прерывания беременности является укорочение шеечного канала, начинающееся за счет раскрытия внутреннего зева и не соответствующее нормам таковой на данном сроке беременности. Его прогрессирующее укорочение во втором триместре представляет собой возрастающий риск преждевременных родов.
По сравнению с ручным акушерско-гинекологическим исследованием, ультразвуковое измерение позволяет выявить укорочение шейки матки значительно раньше и более четко. В то же время, по сравнению с абдоминальной методикой УЗИ, трансвагинальная цервикометрия характеризуется возможностями более точного измерения длины именно закрытой части цервикального канала.
Опасна ли цервикометрия для плода?
- В целях безопасности получения диагностической информации воздействие ультразвука на женщину и плод ограничено мощностью ультразвуковых волн и длительностью процедуры по принципу «настолько минимально, в какой степени это является целесообразным».
- Большинством профессиональных организаций признано, что использование приборов УЗИ в «М» и «В» режимах энергетического воздействия, учитывая их ограниченную акустическую мощность, является совершенно безопасным при любых сроках беременности, в отличие от допплерографии, особенно с озвучиванием в ограниченной зоне исследования.
Можно ли при цервикометрии узнать пол ребенка?
Метод предназначен для измерения длины цервикального канала во втором триместре с помощью трансвагинального датчика, но не для определения пола плода. Последнее, конечно, возможно. Но необходимость увеличения длительности процедуры и, кроме того, частота диагностической ошибки из-за высокого расположения плода делают попытку установления его пола этим способом нецелесообразной.
Показания
Общие показания к цервикометрии следующие:
- Предположение о возможном развитии истмико-цервикальной недостаточности.
- Аномалии развития матки.
- Многоплодная беременность.
- Перенесенные вмешательства на шейке матки хирургического и/или лечебно-диагностического характера.
- Окончание предыдущих беременностей в анамнезе поздним самопроизвольным прерыванием или преждевременными родами.
- Контроль во время наложения швов на шейку матки (цервикальный серкляж) или установки акушерского разгружающего пессария.
Техника выполнения и интерпретация полученных данных
До начала проведения процедуры беременная должна опорожнить мочевой пузырь. Исследование проводится в литотомическом положении, то есть лежа на спине с согнутыми ногами.
Исследователь вводит специальный ультразвуковой датчик во влагалище и располагает его в области переднего свода таким образом, чтобы шейка матки на экране монитора занимала половину изображения и находилась в сагиттальном (переднезаднем) сечении.
Повторные измерения во время одной процедуры осуществляются с промежутками во времени длительностью не менее 2 – 3-х минут, поскольку большое влияние на результаты оказывают сокращения матки и изменения положения плода. В этих случаях фиксируется показатель с наименьшим значением.
При этом не должно быть слишком сильного давления датчиком, что может привести к ложным результатам измерений. В целях уточнения диагноза в сомнительных случаях можно использовать методику 15-секундного давления рукой на дно матки, после чего проводится повторное измерение и выбирается наименьшее из полученных значений.
В целях определения расстояния между углублением внутреннего зева и наружным зевом, то есть длины шеечного канала, применяются индивидуальные электронно-цифровые калиперы.
В качестве ориентира расположения внутреннего зева и отличия его от нижнего сегмента матки используется слизистая оболочка цервикального канала.
Внутренний зев при раскрытии может иметь различные эхографические формы в виде букв латинского алфавита (T, V, U, Y), однако значение имеет именно длина сомкнутого отдела.
Показатели нормы длины закрытой части цервикального канала для первородящих и нормы для повторнородящих одни и те же, поскольку зависят от срока беременности, но не от числа родов.
Кроме того, обращается внимание на наличие взвеси (сладжа) в околоплодных водах.
Сочетание укорочения цервикального канала меньше 25 мм с наличием сладжа в околоплодных водах является свидетельством значительно более высокого риска преждевременных родов.
Если вы в группе риска
Как часто нужно делать цервикометрию при ИЦН в зависимости от групп риска в отношении угрозы развития истмико-цервикальной недостаточности и какие выводы из нее должен сделать акушер-гинеколог?
- Беременные с низким риском
В эту группу включены женщины с одноплодной беременностью, при условии отсутствия у них в прошлом преждевременных родов. Таким беременным на 18 – 22-недельном сроке проводится обычное скриннинговое эхографическое трансабдоминальное исследование.
В случае значений длины цервикального канала меньше 35 мм им показана трансвагинальная цервикометрия. Если результаты последней составляют меньше 25 мм, акушер-гинеколог рекомендует применение прогестероновых препаратов.
Цервикальный серкляж в этом случае не показан.
- Группа с промежуточным риском
В нее включают беременных с аномалиями развития матки, а также перенесших конизацию или другие хирургические манипуляции и операции.
При проведении скриннинга беременным этой группы необходимо трансвагинальное ультразвуковое исследование. При длине цервикального канала меньше 25 мм назначаются прогестероновые препараты.
Наложение швов или установка акушерского разгрузочного пессария не проводятся.
- Беременные с высоким риском
К группе с высоким риском относятся женщины с одноплодной беременностью, в анамнезе которых:
- На сроках 30-37 недель были преждевременные роды по различным причинам, включая преждевременное излитие околоплодных вод. Они подлежат обычному (во втором триместре) скриннинговому исследованию на сроках 18-22 недель, предусматривающему трансабдоминальное УЗИ с оценкой длины шеечного канала. Если этот показатель составляет меньше 35 мм, необходим ультразвуковой трансвагинальный контроль. Выявление в результате последнего длины цервикального канала меньше 25 мм является показанием к назначению препаратов прогестерона. Цервикальный серкляж не проводится.
- Имелись преждевременные роды до 30 недель беременности, в том числе преждевременные роды или прерывание беременности во втором триместре по медицинским показаниям. Таким женщинам каждые две недели, начиная с 16 – 24-ой недели, рекомендуется трансвагинальная цервикометрия. Если в результате ее проведения показатель составляет 30 мм, рекомендуется продолжение наблюдения в том же режиме, 25 – 30 мм — еженедельный контроль, при длине цервикального канала меньше 25 мм назначается вагинальное применение микронизированного прогестерона и решается вопрос о применении вагинального серкляжа или об установке акушерского разгрузочного пессария.
После наложения швов на шейку матки или при установленном пессарии дальнейшее проведение ультразвукового трансвагинального цервикометрического исследования нецелесообразно.
Ультразвуковая цервикометрия во втором триместре беременности, проводимая с учетом группы риска (низкой, промежуточной или высокой), позволяет акушер-гинекологам делать лишь предположительные выводы. Нет убедительных данных о ее эффективном использовании в скриннинговых тестированиях в целях предотвращения развития преждевременных родов при истмико-цервикальной недостаточности.
В то же время, этот метод значительно повышает возможности врачей в своевременном выявлении во втором триместре (с большой долей вероятности) женщин с угрозой преждевременных родов, в определении частоты повторных процедур и в выборе, с учетом остальных лабораторно-инструментальных исследований, рекомендаций и тактики дальнейшего ведения пациенток.
Цервикометрия
Есть устойчивое выражение, что вынашивание ребенка не является патологическим состоянием. Однако в этот период здоровье женщины, а заодно и здоровье будущего ребенка, очень уязвимы.
Поэтому необходимо постоянно отслеживать различные показатели функционирования организма и матери, и малыша. Внимательное наблюдение поможет не пропустить начинающихся патологических изменений, что позволит вовремя оказать квалифицированную помощь.
Будущая мать проходит массу разнообразных исследований. Одной из таких процедур является цервикометрия при беременности.
Фото pixabay.com
Причины
Цервикометрия – разновидность УЗ-исследования, в ходе которого определяются:
- длина шейки;
- состояние ее канала;
- состояние ее наружного и внутреннего зева.
Это исследование проводят с целью выяснить:
- риск преждевременных родов;
- риск прерывания беременности.
Обычно цервикометрия проводится на сроках от 3 до 5,5 месяцев, но есть различия в зависимости от показаний:
- на сроке 3,5 месяца (примерно 15 неделя) цервикометрия проводится, если раньше у пациентки уже были преждевременные роды;
- если ранее проблем с вынашиванием не было, а процедура проводится лишь с профилактической целью, то ее назначают на сроке 5 месяцев.
Назначается цервикометрия при следующих обстоятельствах:
- если текущая беременность многоплодная;
- если ранее проводились хирургические вмешательства на половых органах;
- если есть швы на шейке матки;
- при истмико-цервикальной недостаточности;
- при наличии в анамнезе невынашивания или преждевременных родов;
- при наличии у беременной синдрома Элерса-Данлоса, который способствует невынашиванию;
- при гипертонусе и/или жалобах беременной на болезненные ощущения в животе.
Как делают цервикометрию при беременности?
Измерение возможно двумя способами:
- трансабдоминально – через стенку живота при полном мочевом пузыре;
- трансвагинально – через влагалище путем введение специального датчика, при этом наполнение мочевого пузыря не требуется, даже, наоборот, с целью наилучшей видимости внутреннего зева рекомендуется перед процедурой опорожнить мочевой пузырь.
Наиболее информативен именно второй способ цервикометрии, так как он позволяет разглядеть внутренний зев.
Для проведения измерений длины и визуализации формы трансвагинальным методом цервикометрии требуется для начала освободить мочевой пузырь перед процедурой. Во влагалище вводится УЗ-датчик в направлении переднего влагалищного свода. При этом на экране видна шейка в сагиттальной плоскости. Измерению подвергается закрытая часть шейки (расстояние от наружного до внутреннего зева).
Примерно у каждой сотой женщины параметры измерений могут изменяться в зависимости от сократительных движений, тогда проводят несколько измерений и берут наименьшую из этих значений длину.
Также иногда проводится не трансвагинальное, а трансабдоминальное УЗИ, но такое исследование чисто визуальное, а не измерительное, к тому же результаты измерений цервикометрии могут различаться при ТВУЗИ и ТАУЗИ более, чем на 5 мм, что существенно.
В процессе цервикометрии специалист определяет:
- наличие и расположение швов;
- наличие/отсутствие плодных оболочек в цервикальном канале;
- имеется ли расширение цервикального канала;
- параметры и длину.
Если окажется, что длина уменьшена по сравнению с нормой, специалист немедленно информирует об этом врача, ведущего беременность пациентки. Для сохранения беременности и профилактики преждевременного родоразрешения на шейку накладывают швы. Кроме этого могут быть также применены специальные резиновые кольца, препятствующие чрезмерному расширению цервикального канала.
Норма цервикометрии
При вынашивании плода происходит изменение шейки матки, затрагивающее и ее форму, и ее длину. По изменению этих параметров можно предположить начало родовой деятельности, поэтому возможно вовремя определить риск преждевременных родов.
Имеется определенная норма результатов измерений, соответствие которой говорит о том, что беременность протекает нормально, и риска прерывания беременности или преждевременного начала родов нет. Эта норма меняется в зависимости от срока, поскольку меняется вес плода, и момент начала родов близится.
Нормы результатов измерения по данным цервикометрии таковы:
- с 4 по 5 месяц длина цервикального канала должна равняться 4 – 4,5 см;
- с 6 по 7 месяцы норма длины канала составляет 3,5 — 4 см;
- с 8 по 9 месяцы нормальная длина цервикального канала должна быть от 3 до 3,5 см.
ВажноСнижение этих значений цервикометрии свидетельствует о том, что роды способны начаться раньше, чем планировалось. При этом, чем больше отклонение от нормативного значения, тем с большей вероятностью наступит преждевременное родоразрешение.
Длина более 3 см свидетельствует о том, что риск преждевременного наступления родов не больше, чем внутрипопуляционный риск (1 %).