Предраковые заболевания шейки матки – ряд патологических состояний, которые при определенных условиях могут трансформироваться в рак шейки матки. К ним относятся дисплазия, лейкоплакия с атипией, эритроплакия, аденоматоз. У большинства женщин предраковые заболевания шейки матки протекают стерто; иногда могут сопровождаться водянистыми белями, контактными или межменструальными кровотечениями.
Диагностируются на основании осмотра шейки матки в зеркалах, кольпоскопической картины, результатов онкоцитологии и биопсии, ВПЧ-типирования. В зависимости от характера и стадии предраковых изменений может осуществляться радиохирургическая, криогенная или лазерная деструкция патологического очага, конизация шейки матки или гистерэктомия.
Предраковые заболевание шейки матки – диспластические процессы в области влагалищной части шейки матки с высоким риском малигнизации.
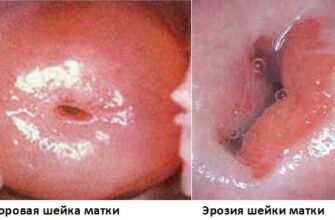
Эрозия шейки матки
В гинекологии различают фоновые заболевания шейки матки (псевдоэрозия и истинная эрозия, полипы, простая лейкоплакия, эндометриоз, эктропион, папилломы, цервициты) и предраковые.
Для фоновых патологий характерна нормоплазия эпителиальных клеток – их правильное деление, созревание, дифференцировка, отторжение.
Отличительной особенностью предраковых заболеваний шейки матки является то, что они протекают с дисплазией эпителия – его гиперпластической трансформацией, пролиферацией, нарушением дифференцировки, созревания и эксфолиации.
Тем не менее, в отличие от рака шейки матки, все эти клеточные изменения ограничены пределами базальной мембраны. В большинстве случаев предраковые процессы развиваются в области фоновых заболеваний и нередко маскируются ими, что затрудняет своевременную диагностику.
Средний возраст пациенток с предраком шейки матки составляет 30-35 лет.
Предраковые заболевания шейки матки
В настоящее время ключевой концепцией этиопатогенеза предраковых заболеваний шейки матки признана вирусная теория. Эпидемиологические исследования убедительно доказывают, что в развитии дисплазии ведущую роль играет папилломавирусная инфекция.
В популяции женщин с тяжелой формой дисплазии шейки матки 85–95% являются ВПЧ-позитивными; у них, главным образом, обнаруживаются высокоонкогенные типы вируса — 16, 18 и 31. Попадая в организм при половых контактах, ВПЧ внедряется в клетки базального слоя эпителия.
В инфицированной клетке вирус способен паразитировать в двух формах: доброкачественной, эписомальной и интрасомальной, стимулирующей опухолевый рост.
Несмотря на то, что ВПЧ инфицирует базальные клетки, цитопатические эффекты возникают, в первую очередь, в клетках поверхностного слоя цервикального эпителия, где происходит вирусная репликация.
Возникновению предрака шейки матки способствует «содружество» ВПЧ, вируса простого герпеса II типа, хламидийной и цитомегаловирусной инфекций. Сочетание ВИЧ-инфекции и ВПЧ в разы повышает риск малигнизации. Важнейшим фактором, увеличивающим вероятность возникновения предраковых заболеваний шейки матки, является длительность персистенции вируса.
В меньшей степени, чем вирусные агенты, на риск развития фоновой и предраковой патологии шейки матки могут влиять и другие вероятные факторы риска. Так, ряд авторов ассоциирует цервикальную интраэпителиальную неоплазию (CIN) с курением.
Доказано, что женщины, выкуривающие более 20 сигарет в день в течение 20 лет, имеют пятикратное повышение риска плоскоклеточной дисплазии.
Содержащиеся в табачном дыме метаболиты проникают в цервикальную слизь и могут действовать и как самостоятельные канцерогены, и как факторы, активизирующие ВПЧ.
Установлена корреляция предраковых заболеваний шейки матки с длительным приемом эстроген-гестагенных оральных контрацептивов, особенно с повышенным гестагенным компонентом.
Предраковыми заболеваниями шейки матки чаще страдают женщины, имеющие в анамнезе ранние роды, цервициты, травмы шейки матки при абортах и родах, нарушения гормональныго и иммунного гомеостаза.
Среди других риск-факторов рассматриваются раннее (ранее 16 лет) начало половой жизни, частая смена половых партнеров, профессиональные вредности, отягощенный семейный анамнез по РШМ. Вместе с тем, ряд исследований показали, что длительный прием высоких доз витамина С и каротина может вызывать регресс интраэпителиальных цервикальных неоплазий.
Классификация предраковых заболеваний шейки матки претерпевала неоднократные пересмотры и уточнения. Одна из последних классификаций (1996 г.) выделяет доброкачественные фоновые изменения и собственно предрак.
Согласно ей, к фоновым относятся дисгормональные (эктопия, эндометриоз, полипы), посттравматические (эктропион, рубцы, разрывы шейки матки), воспалительные (эрозия, цервицит) процессы.
Предраковые заболевания шейки матки, по данным кольпоцервикоскопического и гистологического исследования, делятся на несколько групп:
- Дисплазия (цервикальная интраэпителиальная неоплазия) — пролиферация атипического цервикального эпителия без изменения структуры стромального слоя и поверхностного эпителия. Включает в себя такие формы, как простая лейкоплакия, поля дисплазии, папиллярная и предопухолевая зона трансформации, предраковые полипы и кондиломы. Частота перерождения предрака шейки матки в рак колеблется в диапазоне 40-60%, зависит от вида патологии, ее локализации и длительности течения.
Различают легкую (CIN-I), умеренную (CIN-II) и тяжелую (CIN-III) дисплазию. При дисплазии легкой степени поражаются клетки глубоких — базального и парабазального – слоев (менее 1/3 толщины многослойного эпителия); атипичные клетки отсутствуют.
Дисплазию умеренной степени характеризуют изменения 1/3-2/3 толщины эпителиального пласта; атипии не наблюдается.
При тяжелой дисплазии на долю гиперплазированных клеток приходится более 2/3 толщи эпителиального слоя, встречаются клетки атипичной структуры.
- Лейкоплакия с атипией – морфологически характеризуется ороговением поверхностного эпителия, пролиферацией клеток базального слоя с явлениями атипизма, лимфоидной инфильтрацией подэпителиальной соединительной ткани. В 75% случаев дает начало инвазивному РШМ.
- Эритроплакия – предраковое заболевание шейки матки, протекающее с атрофией поверхностного и промежуточного слоем многослойного плоского эпителия; гиперплазией базального и парабазального слоев с наличием атипических клеток.
- Аденоматоз — атипическая гиперплазия желез эндоцервикса, напоминающая гиперплазию эндометрия. На фоне аденоматоза могут развиваться железистые формы рака.
Особенностью протекания предраковых заболеваний шейки матки является из бессимптомность или неспецифичность клинических проявлений. В основном данная группа патологий выявляется при проведении гинекологического осмотра и кольпоскопии с пробой Шиллера.
Дисплазия шейки матки не имеет самостоятельных симптомов. Лишь при присоединении вторичной инфекции может развиваться клиника вагинита или цервицита (бели, жжение, контактные кровянистые выделения). При изменениях, обусловленных гормональным дисбалансом, возможны нарушения менструльного цикла по типу мено- и метроррагий. Болевые ощущения отсутствуют.
Большинство женщин с лейкоплакией шейки матки считают себя практически здоровыми, лишь незначительная часть отмечает наличие обильных белей и контактных кровянистых выделений. Кольпоскопическая картина весьма патогномонична: участок лейкоплакии определяется в виде белесого перламутрового пятна.
Дифференцировать простую и атипичную форму заболевания возможно только после гистологического изучения биоптата. Пациенток с эритроплакией могут беспокоить клейкие выделения желтоватого цвета.
При кольпоскопии выявляются темно-красные участки с неровными границами, приподнятые над неизмененной слизистой.
Кондиломы шейки матки и аденоматозные полипы обнаруживаются, главным образом, при кольпоскопическом исследовании. При наличии в них вторичных изменений, вызванных изъязвлением, травматизацией и пр., возможно появление сукровичных выделений.
Алгоритм диагностики предраковых заболеваний шейки матки разработан детально и включает в себя серию инструментальных и лабораторных исследований, позволяющих не только установить вид предрака, но и степень дисплазии.
При визуальном осмотре влагалищной порции шейки матки с помощью зеркал гинеколог оценивает форму наружного зева, окраску слизистой, характер секрета, видимые патологические процессы. В рамках гинекологического осмотра производится забор мазков с поверхности шейки матки для онкоцитологического исследования (ПАП-тест).
При выявлении подозрительных участков шейки матки следующим этапом выполняется простая кольпоскопия, при необходимости – расширенное исследование с проведением медикаментозных проб (пробы Шиллера и др.). Каждой форме фоновых и предраковых заболеваний шейки матки соответствует своя кольпоскопическая картина, поэтому на данном этапе возможна дифференциальная диагностика патологий.
Для выявления изменений эндоцервикса используется цервикоскопия.
Кольпоскопия, проба Шиллера. Участок дисплазии шейки матки (предракового состояния)
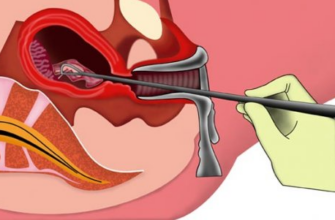
Дальнейшая тактика обследования пациенток с подозрением на предраковые заболевания шейки матки предполагает осуществление прицельной биопсии шейки матки и выскабливания цервикального канала.
На основании полученного гистологического заключения окончательно подтверждается или исключается предрак и определяется его форма.
Дополнительная клинико-лабораторная диагностика может включать ПЦР исследование на ВПЧ с типированием, УЗИ малого таза, ОКТ шейки матки и др.
Подход к лечению предраковых заболеваний шейки матки – дифференцированный и поэтапный. Целью терапии служит радикальное удаление патологически измененных тканей, устранение провоцирующих и сопутствующих факторов (лечение ВПЧ, иммунного и гормонального дисбаланса, воспалительных процессов).
В соответствии с выявленными нарушениями назначается этиотропная противовоспалительная терапия (противовирусные, антибактериальные, иммуномодулирующие, интерферонстимулирующие, ферментные препараты). Проводится коррекция биоценоза влагалища, витаминотерапия, при необходимости – гормонотерапия.
Выбор способа хирургического лечения предраковых заболеваний шейки матки зависит от степени клеточной дисплазии.
При CIN I-II, особенно у нерожавших пациенток, возможно щадящее физическое воздействие на патологические очаги: диатермокоагуляция, радиохирургическое лечение, лазерная вапоризация, криодеструкция.
При CIN II-III показано радикальное хирургическое вмешательство в объеме эксцизии или конизации шейки матки, конусовидной ампутации или гистерэктомии (удаления матки). При полипах цервикального канала производится их удаление с РДВ.
После излечения предраковых заболеваний шейки матки контрольную кольпоцервикоскопию и онкоцитологию повторяют каждые 3 месяца на протяжении первого года и дважды в год в течение второго. Рецидивы редки, однако известно, что их процент выше у ВПЧ-инфицированных женщин.
Профилактика предраковых заболеваний шейки матки предполагает широкий охват женского населения скрининговыми программами, вакцинацией против РШМ.
Важную роль играет поведение самой женщины: использовании барьерной контрацепции при случайных контактах, отказ от курения, своевременное лечение фоновых заболеваний.
Эрозия шейки матки: причины
Существуют гинекологические заболевания, которые не имеют выраженных симптомов. При этом они представляют серьезную угрозу для женского здоровья. Одна из таких патологий – эрозия шейки матки. Причин развития патологии может быть довольно много, и их обязательно следует учитывать при выборе адекватного метода терапии.
Как проявляется заболевание?
В большинстве случаев эрозия не связана с какими-либо клиническими симптомами. Как правило, женщины, страдающие этим заболеванием, не испытывают дискомфортных ощущений внизу живота. Они обычно не появляются и после полового акта – причина в том, что на шейке матки нет нервных окончаний.
Именно поэтому данную патологию обычно выявляют случайно в ходе гинекологического осмотра. При этом существуют ситуации, когда женщина обращается к врачу при развитии таких признаков:
- Кровянистые выделения, не имеющие связи с менструациями. Чаще всего подобное состояние наблюдается после полового акта.
- Болевые ощущения при половом акте.
- Гнойно-слизистые выделения. Данный признак можно объяснить наличием воспалительного процесса, который существенно ухудшает протекание основного заболевания. Очень часто подобные выделения женщины связывают с кандидозом, менструацией или симптомами выкидыша.
- Нарушения цикла. Обычно связаны с изменением гормонального фона организма.
- Болевые ощущения в районе поясницы, хроническое чувство усталости, недомогание.
- Ярко-красное пятно на розовом фоне. Данный симптом может диагностировать врач в ходе гинекологического осмотра.
В чем опасность эрозии?
Основное коварство патологии заключается в том, что зачастую она никак не проявляет себя. Именно поэтому женщины, которые пренебрегают регулярными визитами к гинекологу, рискуют обнаружить эрозию уже после развития серьезных осложнений.
Неправильно подобранное лечение или полное отсутствие терапии может стать причиной развития злокачественных образований. При этом существуют данные, что 90% пациенток с начальной стадией эрозии успешно излечиваются и сохраняют репродуктивные функции.
Читайте так же: Короткая шейка матки: небольшая патология или приговор
Причины возникновения эрозии шейки матки
Причины заболевания могут быть разными, и их следует учитывать при подборе метода лечения.
- Проблемы с гормональным фоном наблюдаются во время полового созревания, но нередко такие процессы развиваются и по мере старения женского организма. В этом случае пациентка может отмечать у себя нарушения цикла. Многие специалисты связывают появление эрозии с низким содержанием половых гормонов.
- Травмы и повреждения шейки матки. Подобные нарушения вызывают механическое повреждение слизистой оболочки, что служит провоцирующим фактором развития эрозии. К главным причинам травматизации шейки матки относят аборты, роды, грубые половые акты – в результате может наблюдаться слущивание многослойного эпителия.
- Кризис иммунитета. Существуют исследования ученых, которые доказывают связь развития эрозии со снижением защитных функций женского организма. Подобные процессы могут наблюдаться у пациенток, которые имеют сахарный диабет или перенесли продолжительную хроническую болезнь.
- Воспалительные заболевания. Это одна из наиболее распространенных причин развития эрозии. Довольно часто появление данной патологии провоцируют воспалительные заболевания влагалища – к ним относятся молочница, вагиниты, бактериальный вагиноз, кольпит.
- Половые инфекции. Нередко к развитию эрозии приводят половые инфекции. К подобным заболеваниям можно отнести вирус генитального герпеса, гонорею, уреплазмоз, папилломавирус, микоплазмоз, трихомоноз. Все эти болезни передаются во время половых контактов и отличаются выраженными признаками.
Довольно часто эрозия диагностируется у женщин, которые входят в группу риска. У них обычно наблюдается целый комплекс провоцирующих факторов – воспаления половых органов, наличие в прошлом большого количества абортов, нарушения цикла. Также в эту категорию можно включить женщин, ведущих беспорядочную половую жизнь.
Как определить и предотвратить?
Выявить эрозию может врач-гинеколог, проведя обыкновенный осмотр в зеркалах. Если возникает необходимость в более подробном исследовании, назначают кольпоскопию – данный способ предусматривает проведение осмотра при многократном увеличении.
Читайте так же: Как забеременеть после лапароскопии?
Если гинеколог сомневается в правильности диагноза, он назначит проведение расширенной кольпоскопии – это исследование подразумевает использование специальных красящих веществ.
При обнаружении эрозии обязательно нужно провести цитологическое исследование и биопсию.
В первом случае следует с помощью шпателя соскоблить клетки с пораженного участка шейки матки и рассмотреть полученный мазок под микроскопом.
Во втором случае берут небольшой кусочек пораженной ткани и тоже изучают под увеличением. Данный метод позволяет обнаружить злокачественное образование.
Чтобы предотвратить развитие эрозии, врачи советуют рационально подбирать контрацептивы – это позволит уменьшить вероятность нежелательной беременности или аборта. В случае частой смены половых партнеров необходимо обязательно пользоваться презервативом.
Как видите, к развитию эрозии могут приводить самые разные причины. Чтобы минимизировать угрозу появления данного заболевания, нужно не только устранить провоцирующие факторы, но и регулярно обследоваться у гинеколога. Благодаря этому удастся защититься от эрозии, а в случае ее появления свести к минимуму угрозу осложнений.
Эрозия шейки матки — проблема каждой женщины
Эрозия шейки матки (правильное название эктропион) — воспалительное заболевание, связанное с изменением свойств тканей органа. Эрозия чаще всего протекает бессимптомно и выявляется на поздних стадиях, что усложняет процесс лечения заболевания. Это заболевание, без должного лечения приводит к озлокачествлению мягких тканей и появлению рака шейки матки.
Причины эрозии шейки матки
Причин возникновения заболевания множество:
- Гормональный дисбаланс – любое нарушение гормонального баланса выступает благоприятным фактором для развития эрозии, в частности это особенно проявляется во время полового созревания, в период беременности и климактерических изменений.
- Пониженный иммунитет. Организм не может сопротивляться инфекциям.
- Травмирование шейки матки – может происходить во время операций, сложных родов, сопровождавшихся разрывами и различными вмешательствами, при проведении абортов и диагностических выскабливаний, при половых актах.
- Заболевания влагалища воспалительного характера (бактериальный вагиноз, молочница, вагинит, кольпит).
- Вирусные и бактериальные заболевания – вирусы и инфекции, в частности передающиеся половым путем, провоцируют развитие воспалительных процессов и эрозий (уреаплазмоз и микоплазмоз, трихомониаз, урогенитальный хламидиоз, генитальный герпес, вирус герпеса второго типа, вирус папилломы человека).
- Ранняя сексуальная жизнь и роды – возрастом наибольшего риска считается период с 15 до 17 лет (слизистая оболочка влагалища достигает полного развития только к 20-22 годам)..
- Врожденная патология (псевдоэрозия, эктопия), наследственная предрасположенность – врачи отмечают, что у пациенток, имеющих близких родственников, страдающих заболеванием, риск развития патологии повышается.
Виды и классификация
Выделяют две формы заболевания: псевдоэрозия, истинная эрозия.
Истинная эрозия шейки матки. Диагноз ставится при наличии на мягких тканях шейки матки видимых глазу изменений.
Гинеколог во время осмотра при помощи зеркал может увидеть пятно ярко красного цвета с четко очерченными границами. Располагается дефект вокруг внешнего зева матки. Диаметр измененной ткани может достигать 1 см.
Заболевание находится в такой стадии до 2 недель, после чего происходит переход на стадию эктопии.
Псевдоэрозия (эктопия). Чаще всего появляется как последствие врожденных патологий развития и строения слизистой. Также причиной возникновения эктопии может стать перенесенная ранее истинная эрозия. При этой форме заболевания наблюдается появление зоны ненормального избыточного разрастания тканей в области входа в шейку матки.
Здоровые ткани слизистой шейки замещаются на клетки эпителия цилиндрической формы, которые находятся в шеечном канале. При данном диагнозе обычно отсутствуют механические повреждения слизистой и язвы. Встречается в основном у молодых женщин репродуктивного возраста и женщин с повышенным содержанием эстрогена в крови.
В отличие от истинной эрозии, врожденная форма заболевания не нуждается в специальном лечении.
Основные формы псевдоэрозии
- Врожденная – обусловлена генетической предрасположенностью. Может быть диагностирована уже на первом приеме гинеколога. Только эта форма эрозии способна к самостоятельному и спонтанному исчезновению. Все остальные виды эрозии требуют лечения.
- Приобретенная – появляется после наступления полового созревания, не зависит от генетики.
- Неосложненная – симптомы заболевания полностью отсутствуют. Болезнь не прогрессирует.
- Осложненная – возникают очаги воспаления. Высока вероятность возникновения опухолей (рака). Стадия рецидивирующая.
Псевдоэрозию классифицируют:
- По причине происхождения – бывают дисгормональные, посттравматические (например, после родов или аборта) и врожденные.
- По динамике развития – определяют заживающую, стационарную (стабильную) или прогрессирующую стадии — она особенно опасна.
- По типу разрастания эпиталиальной ткани – паппилярная, железистая и с метаплазией плоских клеток.
Стадии псевдоэрозии
- Железистая – при которой цилиндрические клетки эпителия разрастаются дальше области своего нормального расположения и образуют эрозионные зоны. Продолжительность этой стадии может достигать нескольких лет.
- Папиллярная – в этот период на возникших очагах с патологической тканью кроме железистой ткани образовываются папиллярные образования состоящие из соединительной ткани (клеток шейки матки). В этот период ставится диагноз железисто-сосочковая псевдоэрозия.
- Метаплазия плоских клеток – на этом этапе происходит восстановление и разрастание плоского эпителия, в результате чего образуется несколько слоев. Это стадия носит также название железисто-кистозная псевдоэрозия шейки матки.
Осложнением в этой стадии может стать образование «набатовых кист» вследствии того, что может произойти перекрытие образовавшихся желез. Слизь, образующаяся в кистах, не может выводиться естественным путем. Как следствие железы раздуваются, и образуют полости. Обстоятельство увеличивает риск возникновения инфицирования органа.
По характеру развития псевдоэрозии бывают:
- Прогрессирующая – процесс развивается последовательно: происходит разрастание клеток эпителия, образуются железы, железистая ткань замещается бородавчатыми разрастаниями клеток шейки матки, образуются полости (кисты), присоединяется воспаление.
- Стационарная – на стадии образования наботовых кист процесс идет в обратном направлении: исчезает воспаление, восстанавливается плоский эпителий, цилиндрические клетки вытесняются нормальными. Однако не все кисты исчезают. Остаются полости до 3 мм в диаметре. Это приводит к увеличению размеров шейки и ее деформации.
- Заживающая – происходит полное вытеснение патологической ткани (цилиндрические клетки) здоровыми. Кисты исчезают. Наблюдается полное восстановление нормальной структуры эпителия.
Симптомы
Чаще всего заболевание протекает бессимптомно и женщина узнает о том, что она больна на осмотре у гинеколога. Но у некоторых женщин всё-таки проявляются некоторые симптомы эрозии, которые могут помочь диагностировать заболевание самостоятельно:
- Необычные выделения темного цвета, белесые и желтоватые. Цвет выделениям придают примеси крови или гноя;
- Боль во время обычного полового акта.
- Боли неясной природы внизу живота, без особых причин.
- Сбои в менструальном цикле.
- Появление болезненных ощущений при менструации.
- Зуд во влагалище (при присоединении инфекции).
- Увеличение объемов выделений не характерных для данного периода цикла.
- Небольшое постоянное повышение температуры (говорит о наличии воспаления).
При этих признаках необходимо срочно пройти осмотр гинеколога. С целью профилактики возникновения заболевания рекомендуется посещение лечащего врача 2 раза в год.
Группы риска
К группе риска данного заболевания относятся как молодые девушки в пубертатный период (половое созревание), так и женщины во время наступления климакса. Это объясняется изменениями уровня гормонов в организме.
Также к группе риска относятся девушки с беспорядочной половой жизнью.
Осложнения
Эрозия шейки матки — самая распространенная женская патология. При эрозии шейки матки высока вероятность размножения патогенных бактерий, что может вызвать множество опасных заболеваний. Так в матку могут попасть инфекции, занесенные при половом акте с инфицированным партнером, возбудители грибковых заболеваний. Основное последствие заключается в нарушении репродуктивных функций.
Ещё одна опаснейшая форма запущенной эрозии — рак. Причем как ткани матки и расположенных рядом органов могут быть поражены злокачественными образованиями, так и молочные железы, и другие органы.
Всего в медицине выделено 3 основные патологии шейки матки:
- Фоновые (эрозия) – наличие на слизистых тканях шейки механических повреждений, а также областей с измененной структурой эпителия;
- Предраковые (дисплазия) – состояние при котором происходит замещение клеток шейки матки на нетипичные, также изменяется количество слоев эпителия выстилающего шейку;
- Раковые (рак) – происходит перерождение клеток эпителия и образование областей опухоли.
Важно помнить, что предраковые и раковые заболевания половой системы женщины диагностируют зачастую при редком и нерегулярном посещении гинеколога. Патологии на ранней стадии развития поддаются несложному лечению.
Диагностика эрозии шейки матки
Поставить диагноз эрозии шейки матки может только врач — гинеколог на приеме или после получения результатов некоторых диагностических обследований. Методы исследования, которые применяются при определении эрозии шейки матки делят на следующие группы:
- Гинекологический осмотр. Диагноз будет поставлен, если на плановом приеме у врача, при визуальном осмотре были обнаружены очаги воспаления на шейке или повреждение слизистой шейки матки. Изменения отличаются красным цветом по сравнению со здоровой тканью, которая имеет бледно розовый окрас. Возможно наличие кровянистых выделений при контакте с поврежденной поверхностью.
- Бактериологическое исследование. Из влагалища берут мазок, который затем исследуют на наличие тех или иных бактерий. является обязательным при каждом плановом приеме у гинеколога. Он позволяет следить за состоянием внутренней микрофлоры и назначать лечение при обнаружении болезнетворных бактерий, которые приводят к воспалениям.
- Цитологическое исследование. При помощи специального шпателя берут мазок с шейки матки, затем ищут в нем атипичные клетки, которые являются признаком воспалительных и онкологических процессов.
- Колькоскопия. Исследование проводится для более детального изучения дефекта. Способ заключается в использовании зонда с камерой на конце, изображение с которого передается на экран. Процедура совершенно безболезненна, и какая либо подготовка перед ее проведением не требуется. Кольпоскопия может включать биопсию.
- Биопсия. Если у врача при обследовании возникнут какие-либо подозрения на перерождение клеток тканей, он берет небольшой кусочек материала с поврежденного участка и направляет его на обследование для подтверждения заболевания.
- Анализ крови из вены требуется для исключения таких заболеваний как: гепатит, сифилис и ВИЧ.
Эрозия шейки матки лечится комплексно!
Существует два основных направления лечения эрозии шейки матки: медикаментозное и хирургическое. Лечение эрозии шейки матки должно проходить комплексно, то есть удаления очага болезни недостаточно, необходимо также принять курс определенных лекарственных средств, которые помогут снять воспаление, улучшить состояние и исключить вероятность рецидива.
- Медикаментозное лечение эрозии. Заключается в назначении пациентке противовоспалительных средств и лекарств, действие которых направлено на борьбу с причиной воспаления, а также на регенерацию (восстановление) поврежденных тканей. В случае если заболевание вызвано инфекцией (например, хламидиями, микоплазмой и т.д.), то полное выздоровление становится возможным только после устранения причины. Для ускорения восстановительных процессов и более эффективного лечения больной помимо лекарств назначаются вагинальные свечи, ванночки, тампоны с лекарством..
- Хирургическое лечение эрозии. Основой лечения является воздействие на поврежденную область разными способами.
Хирургическое лечение эрозий шейки матки
- Жидким азотом (метод криодеструкции) – при помощи криозонда, к пораженному участку доставляется окись азота, под действием которого происходит мгновенная кристаллизация межклеточной и внутриклеточной жидкости. Ткани, на которые было произведено воздействие разрушаются и погибают. Отмершая ткань замещается здоровым эпителием и выводится из организма за 2-3 месяца. Процедура занимает немного времени и практически безопасна. За 2 дня до операции и 1 месяц после рекомендуется воздержаться от половых контактов.
- Электрическим током (ДЭК, диатермоэлектрокоагуляция) – суть метода заключается в том, что под действием тока высокой частоты пораженные клетки уничтожаются, а на здоровые не оказывается воздействие. Вместе с тем происходит коагуляция сосудов, что позволяет избежать кровотечений. Новая ткань полностью замещает пораженную область спустя 1,5-2 месяца. Процедура назначается после окончания менструального цикла. Единственное противопоказание к проведению процедуры – отсутствие детей.
- Радиоволновым излучением – метод заключается в испарении пораженных клеток под воздействием тонкого пучка излучения. Специалист направляет луч при операции строго на границы и область пораженной ткани. Процедура проводится на 5-10 день цикла. До проведения операции за пару дней до и месяц после следует воздержаться от половой жизни. После окончания мероприятия на протяжении пары недель возможны появления выделений темного цвета.
- Лазерным излучением (лазерная деструкция) — метод идентичен со способом радиоволнового излучения.
- Термическим прижиганием (диатермокоагуляция) – при операции используется 2 электрода. Первый располагается под крестцом у пациентки, а второй используется для иссечения пораженных тканей и их прижигания Второй электрод бывает в форме петли, шарика, иглы. Каждая форма электрода применяется при различных ситуациях и требованиях операций. Форма-петля позволяет иссекать большие участки тканей и формировать форму конуса у шейки матки. Форма-шарик дает возможность местного прижигания патологической ткани. Рекомендации перед проведением процедуры, как и в других методах – воздержание от контактов сексуального характера. Операция очень болезненна и при ее проведении, в зависимости от сложности, применяется местная или общая анестезия. Также могут наблюдаться тяжелые осложнения после операции (эндометриоз, кровотечения, атрофирование тканей, стенозы, синдром коагулированной шейки, образование грубых рубцов, бесплодие, возникновение воспалительных процессов органов малого таза, нарушение менструального цикла, болевой синдром, термические ожоги, рак шейки матки, рецидивы заболевания).
Сложные хирургические процедуры при лечении шейки матки
- Операция (конизация шейки матки – применяется при плохих результатах биопсии) – выполняется под местным наркозом и заключается в иссечении и удалении пораженной ткани шейки матки. Выполняется способом лазерного излучения, термического прижигания (петлевым электродом), иссечения скальпелем. Конизация проводится непосредственно после окончания месячных. До проведения операции следует воздержаться от сексуальных контактов, а после ее завершения запрещено посещать баню и принимать ванну, а также 6 недель запрещается вступать в половые отношения;
- Пластика шейки матки (назначается после сложных родов) – операция направлена на восстановление функций влагалища, и возврат анатомической нормы шейки матки. Выполняется разными методами.
Препараты, применяемые в процессе лечения эрозии шейки матки, обладают противовоспалительной активностью, предназначены для восстановления гормонального фона, обладают противомикробной и антибактериальной активностью и способствуют укреплению иммунитета.
Определить правильный диагноз и причину, а также назначить лучшее лечение может только опытный врач, исходя из данных обследования пациентки.
Самолечение заболевания недопустимо, так как может усугубить ситуацию и привести к серьезным и необратимым последствиям. Подобрать наиболее эффективный и безопасный комплекс лечения предлагают специалисты гинекологического отделения Диана.
Что такое эрозия шейки матки, ее причины и последствия
Эрозия шейки матки, которая является повреждением ее слизистой оболочки, одно из самых распространенных женских заболеваний. Эрозия шейки матки каждый год определяется у миллионов женщин – 50% женщин страдают от этого заболевания.
Диагноз «Эрозия шейки матки» означает эктопию — дефект слизистой оболочки шейки матки, возникающий когда эпителий наружной области шейки матки заменяется на клетки шеечного канала и происходит изменение среды в некоторых областях шейки матки.
Эпителий с шейки матки исчезает, поверхность слизистой лишается защиты, может кровоточить и становится средой для болезнетворных бактерий. Вследствие этого возникает пятно ярко-красного цвета на бледно-розовой слизистой оболочке шейки.
Причины эрозии шейки матки
Дисбактериоз кишечника представляет собой изменение бактериального состава кишечника под влиянием различных причин, при котором происходит замещение нормального видового состава флоры кишечника патогенной флорой.
В нормальном состоянии кишечная микрофлора является сбалансированной системой, в которой существует более 500 видов бактерий. Главными представителями кишечной флоры являются анаэробные бифидобактерии и аэробные лактобактерии.
Микрофлора кишечника выполняет функции регулирования обмена холестерина и желчных кислот, нормализации ферментативного расщепления жиров, белков и углеводов, переваривания клетчатки, высокомолекулярных углеводов и нуклеиновых кислот.
Как возникает эрозия шейки матки? Самой распространенной причиной появления эрозии шейки матки являются инфекции внутренних половых органов: кишечная палочка, стрептококк, энтерококк, стафилококк, гарднерелла, уреаплазма, хламидии и микоплазма.
Развитие эрозии запускается появлением различных микротравм слизистой оболочки, например: травмы шейки при аборте, разрыв шейки матки при родах, цервициты, вагиниты, аднекситы.
Воспаление слизистой оболочки шейки матки или влагалища обычно сопровождается выделением белей.
Продолжительный воспалительный процесс мешает ране заживать, что ведет к возникновению псевдоэрозии и увеличению раны в размере, которая кровоточит при любом воздействии и восприимчива к инфекциям.
Другими причинами и факторами риска возникновения эрозии шейки матки являются: дисбактериоз влагалища, воспалительные заболевания мочеполовой системы, раннее начало половой жизни, гормональные нарушения, снижение иммунитета, повреждение химическими веществами, например, при использовании спермицидных средств контрацепции.
Последствия эрозии шейки матки
Хотя сама по себе эрозия шейки матки сама не опасна, однако она создает благоприятную среду для размножения вирулентных микроорганизмов, вызывающих различные заболевания. Трихомонады, хламидии и другие бактерии могут свободно проникать в матку и яичники. Последствием эрозии шейки матки может стать бесплодие, так как хроническое воспаление является препятствием к оплодотворению.
Опасным последствием эрозии шейки матки является переход доброкачественного образования в злокачественное, то есть развитие рака шейки матки, который часто появляется у молодых женщин, если эрозию шейки матки вовремя не вылечить.
Для того, чтобы избежать этих осложнений и последствий необходимо два раза в год сдавать анализы и проходить осмотр у гинеколога.
Иногда для обнаружения патологии шейки матки следует пройти дополнительные исследования: биопсия, кольпоскопия и цитологическое исследование.
Вопросы и ответы
Вопрос: Сколько длится лечение эрозии шейки матки? Через какой промежуток времени после лечения эрозии можно заниматься сексом?
Ответ: Лечение эрозии бывает разным и по факторам воздействия на пораженный участок и по продолжительности, а с сексом надо подождать недели 3-4 после лечения.
Вопрос: Здравствуйте, скажите пожалуйста, какой метод лечения эрозии шейки матки наименее травматичный, мне 25 и я не рожала.
Ответ: Здравствуйте! Лечение эрозии шейки матки должно быть не только менее травматичным, но и эффективным. Выбор способа лечения зависит от площади и глубины поражения и возможен только после кольпоскопии. Менее травматично и наиболее эффективно лечения лазером, криодеструкция.
Вопрос: Здравствуйте, у меня эрозия шейки матки. Можно ли мне планировать беременность или сначала надо пролечить эрозию?
Ответ: Здравствуйте, Виктория! Вам нужно сделать кольпоскопию и обязательно пролечить шейку матки перед планирование беременности.
Вопрос: У меня проблема — эрозия шейки матки. Все необходимые анализы сдавала — мазок, бак-посев, цитологию. Анализы хорошие, но врач отказывается прижигать, заставляет меня делать платный анализ на ВПЧ. Неужели этот анализ так важен и необходим или это просто очередная выкачка денег?
Ответ: Хирургическое лечение шейки матки (прижигание, которое вы требуете) имеет свои строгие показания и противопоказания, а также побочные эффекты и осложнения. Если у вас цитологический мазок в норме, прижигание вам не показано. Тестирование на ВПЧ при нормальных мазках цитологии не рекомендуется, за исключением проведения вакцинации против ВПЧ.
Вопрос: Здравствуйте! Мне 23, уже 4,5 года как замужем ребенку 2.
Врачи мне сказали, что у меня эрозия шейки матки 5 копеечная, что надо прижигать, но я боюсь все время откладываю на потом, теперь больше 3-х месяцев у меня выделения желто-зеленного (гнойного) цвета и с неприятным запахом. У меня после полового акта вспухают внутренние половые губы, появляется зуд и боли. Подскажите пожалуйста, что мне делать?
Ответ: Ответ может быть одним – необходимо обратиться к врачу для очного осмотра и провести обследование с целью определения природы выделений.
Для этого нужно выполнить микроскопию мазка из влагалища и цервикального канала, бактериологические и ПЦР исследования. Также стоит провести УЗИ органов малого таза.
Далее, после ликвидации возможного воспалительного процесса выполняется кольпоскопия и цитологическое исследование. Эти исследования и ответят на вопрос о тактике лечения эрозии шейки матки.
Вопрос: Здравствуйте! У меня следующая ситуация. Принимаю Регулон 3 месяца. Хочу перейти на Ярину. Вы сказали, что правильно будет без перерыва после того, как закончится Регулон, начать пить Ярину.
У меня эрозия шейки, необходимо прижигание. В больнице сказали прийти после месячных.
Так как у меня не будет перерыва между приёмами гормональных, когда лучше всего сделать прижигание? Заранее спасибо!
Ответ: У Вас могут иметь место мажущие кровянистые выделения при переходе с Регулона на Ярину в сроки предполагаемого менструальноподного кровотечения. Дождитесь их окончания и обратитесь к врачу, но не позже чем 5-6 таблетка из упаковки Ярины. Либо перенесите переход с одного препарата на другой на следующий цикл.
Вопрос: Здравствуйте! Мне 18 лет, на медосмотре сказали, что у меня эрозия, взяли анализы. Пытаюсь лечится народными средствами, пока только медом. Меня беспокоит то, что когда я ввожу тампон с медом, сначала появляются неприятные ощущения, жжется, потом все становится нормальным. Аллергии на мед нет, мед свой, деревенский.
Ответ: Здравствуйте. Народные методы не всегда эффективны в лечении эрозии шейки матки. Если тампоны с медом вызывают у вас неприятные ощущения, то следует отказаться от этого способа лечения.
Вопрос: Мне неделю назад прижгли эрозию лазером, все было нормально. А сегодня с утра прошла в туалет, а у меня кровь как в первый день месячных. Это нормально? Или идти к врачу?
Ответ: Здравствуйте. Если кровянистые выделения обильны, то лучше обратиться к гинекологу.
Недуг, который нельзя игнорировать — эрозия шейки матки. Выясняем причины
Для поддержания здоровья, женщинам рекомендуется посещать гинеколога один раз в год. Но большинство почему-то предпочитает игнорировать данный совет.
Такое отношение к своему здоровью может привести к развитию различных бессимптомных болезней. Одной из таких проблем может быть эрозия шейки матки, которая при несвоевременном лечении вызывает множество осложнений. Подробнее об этом в статье.
Почему появляется?
Данный диагноз гинекологи ставят практически половине девушек детородного возраста. Эрозией шейки матки называют нарушение целостности слизистой оболочки влагалища, в которой образуются небольшие язвочки.
Через них могут проникать различные инфекции, что вызывает в последствие хронические заболевания, более того, женщина может стать бесплодной.
Самым страшным осложнением эрозии является возможное образование опухоли. Рассмотрим, почему возникает заболевание.
Основные причины эрозии шейки матки:
- Гормональные нарушения, а также снижение иммунитета. Чаще всего это случается у подростков, либо же у женщин, которые по каким-либо причинам начали принимать неправильно подобранные гормональные препараты. Снижение иммунитета может произойти практически у каждого человека, поэтому крайне важно всегда стараться его укреплять витаминами, правильным питанием, спортом.
- Сбои в менструальном цикле.
- Несвоевременное начало половой жизни, а именно в возрасте до 18 лет, когда весь организм девушки еще не совсем готов к интимным отношениям.
- Беспорядочная половая жизни, частая смена партнеров, пренебрежение средствами контрацепции.
- Несоблюдение личной гигиены.
- К эрозии может привести слишком грубый секс.
- Различные травмы во время родов, аборт.
- Инфекционные и воспалительные процессы мочеполовой системы.
- Вирусные заболевания.
Причины возникновения у разных категорий женщин
Так повелось, что многие болезни присваивают определенным категориям людей. Например, проблемы с кожей часто бывают у работающих с бытовой химией и свойственно для прачек, а анемию, которая часто встречается у юных девушек, именуют болезнью девственниц.
Ученым еще не удалось выяснить, у какой категории женщин часто находят эрозию шейки матки. Раньше эрозия шейки матки была у женщин только после 40 лет. В наши же дни множество молодых девушек сталкивается с данной болезнью.
У беременных женщин часто находят псевдоэрозию, которая может пройти без врачебного вмешательства. Но необходимо прийти на обследование к гинекологу после родов.
Откуда появляется заболевание у девушек юного возраста? Подростки, которые вступили в интимные отношения и используют различные влагалищные противозачаточные средства без консультации специалистов, очень часто сталкиваются с эрозией.
Но бывает, что юные девушки откладывают визит к врачу, а на гинекологическом кресле у них обнаруживают осложнения, от которых будет намного труднее избавиться. Врачи только могут утверждать, что у женщин, именно переболевших различными инфекционными болезнями, чаще всего появляется эрозия шейки матки.
Девственницы также не застрахованы от эрозии. Откуда она берется? Эрозия часто бывает врожденной либо приобретённой из-за гормонального дисбаланса в период полового созревания.
Если эрозия обнаружена у нерожавшей женщины, то некоторые виды лечения будут затруднительным, так как после процедуры остаются рубцы, которые могут создать проблемы при беременности и родах. В этом случае врачи рекомендуют воспользоваться методом химиофиксации. Этот способ подразумевает устранение проблемы с помощью лекарственных препаратов.
Факторы риска заболевания в зависимости от возраста
От чего чаще бывает в период климакса? Женщины сталкиваются с эрозией, когда в яичниках резко уменьшается выработка эстрогенов, вследствие чего уменьшается объем смазки во влагалище. Если у пациентки были сложные роды, аборты либо другие операции, то есть большая вероятность, что у нее найдут эрозию.
Но считается, что у женщин в возрасте данный недуг все же встречается реже, так как они не ведут беспорядочную половую жизнь, а значит менее подвержены инфекционным заболеваниям, ознакомлены со всеми правилами личной гигиены, не боятся ходить на приемы к гинекологу.
Психосоматика
Многие эксперты утверждают, что большинство болезней имеют психосоматическую форму.
Например, у женщины постоянные проблемы со своим парнем, мужем. Она не знает любит ли он ее, дорожит ли. Она постоянно копается в этих мыслях. Девушка боится спросить у него напрямую о его чувствах, так как опасается услышать не то, чего бы ей хотелось.
Когда у девушек начинается такое напряженное состояние, то все ее органы начинают также впадать в так называемую депрессию. Женщина может прийти на прием к гинекологу, и у нее обнаружат эрозию шейки матки.
Пациентка добросовестно пропьет все лекарства, но на повторном приеме ее состояние не улучшится. В этом случае девушке необходимо разобраться с собой, со своей жизнью. Если мужчина действительно ее обижает, ей необходимо разорвать с ним отношения, так как на кону стоит ее здоровья. Те пациентки, которые выбирают себя, свою счастливую и здоровую жизнь, всегда избавляются от всех недугов.
Всем женщинам необходимо понять, что залогом отличного здоровья являются регулярные визиты к врачу, правильно подобранное лечение, любовь к себе.
Каждая девушка, молодая и зрелая, может поступать как маленький и глупый ребенок, либо же как взрослый и осознанный человек.
Перед тем как пойти к врачу, следует сперва разобраться в себе и понять нет ли никаких тревожных звоночков в душе.
Фактор риска: патология шейки матки
Рак шейки матки — коварное заболевание, которое до поры до времени может никак себя не проявлять. Однако избежать страшного диагноза возможно в большинстве случаев.
Для этого нужно лишь регулярно посещать гинеколога и проходить некоторые обследования, позволяющие выявить любые патологии шейки матки на ранней стадии, когда лечение максимально эффективно.
Подробнее о патологиях шейки матки и самых современных методах их лечения читайте в нашей статье.
Классификация и причины заболевания
Согласно статистике, каким-либо заболеванием шейки матки страдает практически каждая вторая пациентка гинеколога. Все эти патологические состояния объединяет одно: чем раньше поставлен диагноз, тем больше шансов на полное излечение. Специалисты разделяют неонкологические заболевания шейки матки на фоновые и предраковые.
Самая распространенная «фоновая» патология — эрозия. Истинная эрозия встречается не часто: она представляет собой дефект (ранку) слизистой шейки матки и зачастую заживает самостоятельно, без медицинского вмешательства.
Как правило, под диагнозом «эрозия» подразумевается не истинная, а псевдоэрозия (эктопия).
При эктопии происходят патологические изменения слизистой шейки матки: клетки плоского многослойного эпителия (которым выстлана шейка матки) замещаются цилиндрическими клетками (типичными для шеечного канала матки).
К предраковым заболеваниям шейки матки относится дисплазия. Дисплазия бывает трех степеней: легкой, умеренной и тяжелой. При дисплазии патологический процесс затрагивает не только верхние слои шейки матки (как при псевдоэрозии), но и более глубинные. Чем глубже распространился процесс — тем тяжелее заболевание.
Конкретную причинную развития той или иной патологии шейки матки бывает не так просто определить. Однако специалисты выделяют рад факторов, способствующих развитию заболеваний шейки матки:
- ВПЧ (вирус папилломы человека). На сегодняшний день ВПЧ (по данным Всемирной организации здравоохранения) считается одной из основных причин развития эрозивных поражений, а также дисплазии шейки матки. Именно поэтому при профилактике патологий шейки матки большое значение имеет профилактика ВПЧ (сегодня многие клиники предлагают вакцинацию от ВПЧ: этот простой шаг может защитить от такого страшного заболевания, как рак шейки матки);
- нарушение гормонального фона;
- травмы шейки матки (например, полученные при хирургических абортах);
- сниженный иммунитет;
- раннее начало половой жизни.
Как правило, ни псевдоэрозия, ни даже дисплазия не вызывают никаких неприятных ощущений и выявляются только при посещении гинеколога. Для того, чтобы не допустить злокачественного перерождения, необходимо регулярно (частоту определит ваш гинеколог) проходить процедуру под названием кольпоскопия.
Кольпоскопия — это осмотр шейки матки с помощью специального оптического прибора кольпоскопа. По результатам этого теста ставится предварительный диагноз.
Уточнить диагноз (например, убедиться в отсутствии злокачественного перерождения клеток при дисплазии) можно при помощи следующих диагностических методов:
- ПАП-мазок (цитологическое исследование). Позволяет выявить наличие атипичных клеток;
- биопсия шейки матки. Взятие небольшого кусочка шейки матки из пораженного участка на исследование;
- гистология. Изучение взятого при биопсии материала.
Как правило, дополнительно назначаются исследования на инфекции, передающиеся половым путем (ВПЧ высокого риска онкогенности, уреаплазма, генитальный герпес, хламидиоз и т.д.) и мазок на флору.
Схема лечения назначается строго индивидуально в зависимости от вида и тяжести патологии. Если удается выявить первопричину заболевания (воспалительный процесс, гормональный дисбаланс, инфекция и т.д.), лечение начинают с устранения этой причины. Второй этап — хирургическое лечение (удаление пораженных участков ткани).
Перечислим наиболее распространенные виды хирургического вмешательства при патологиях шейки матки:
- электрокоагуляция (воздействие на пораженные участки с помощью высоких температур);
- лазерная коагуляция (один из самых современных и эффективных методов лечения патологий шейки матки, вплоть до начальных форм рака шейки матки);
- криодеструкция (поврежденные участки ткани «вымораживаются» жидким азотом);
- химическая коагуляция (как правило, применяется при псевдоэрозиях небольшого размера):
- радиоволновой метод (воздействие на пораженные участки с помощью высокочастотных волн).
Эрозия шейки матки
Эрозия шейки матки – это участок на поверхности шейки матки, который лишен эпителия (слизистой оболочки). Врачи называют ее истинной эрозией шейки матки. Встречается она достаточно редко (5–10% случаев из всех заболеваний шейки матки). Основными причинами ее появления являются воспаления влагалища или шейки матки, травмы или ожоги шейки матки, а также рак шейки матки, выпадение шейки матки.
В большинстве же случаев под диагнозом эрозия шейки матки подразумевается участок на шейке, который покрыт не свойственным ему эпителием, поэтому внешне он и отличается от других.
С медицинской точки зрения данное состояние правильнее называть эктопией шейки матки (раньше было название псевдоэрозия).
Эктопия шейки матки является доброкачественным заболеванием и встречается в 65% случаев среди всех болезней шейки матки.
В норме та часть шейки матки, которая видна при осмотре, называется влагалищной. Ее слизистая оболочка имеет бледно-розовый цвет (это многослойный плоский эпителий).
Проходящий в центре шейки матки канал, который называется цервикальным, покрыт совсем другой слизистой (цилиндрическим эпителием). Он ярко-красного цвета с сосочками. При эктопии шейки матки цилиндрический эпителий смешается из канала шейки матки на ее влагалищную часть.
Во время осмотра шейки на ней виден ярко-красный участок, а вокруг располагается бледно-розовая слизистая.
Причины эрозии шейки матки
- воспалительные заболевания половых органов, в том числе заболевания, передающиеся половым путем (ЗППП);
- операции, при которых производят расширение канала шейки матки для проникновения в полость матки (аборты, выскабливания полости матки);
- гормональные нарушения (у женщин с эрозией шейки матки в 5–6 раз чаще встречаются нарушения менструального цикла, связанные с гормональными причинами).
Факторы риска возникновения эрозии шейки матки
- аборты;
- половые акты без использования презервативов;
- раннее начало половой жизни;
- нарушение менструального цикла.
Симптомы эрозии шейки матки В большинстве случаев при эрозии шейки матки симптомы отсутствуют. Она преимущественно выявляется случайно при осмотре.
У некоторых женщин при эрозии шейки матки могут появиться:
- обильные выделения из влагалища;
- кровянистые выделения во время или после полового акта.
Диагностика эрозии шейки матки Установить диагноз эрозии шейки матки может врач акушер-гинеколог.
Для подтверждения диагноза проводятся лабораторные исследования:
- цитологическое исследование мазков-отпечатков с шейки матки (PAP-тест) – с его помощью оценивают клетки с поверхности шейки матки и выявляют измененные клетки, которые бывают при дисплазии и раке шейки матки;
- ПЦР (полимеразная цепная реакция) выделений из половых путей для выявления ЗППП;
- Также выполняют инструментальные исследования:
- кольпоскопия – осмотр шейки матки с помощью специального микроскопа под большим увеличением;
- биопсия шейки матки с последующим гистологическим исследованием полученного материала – выполняется для того, чтобы удостовериться, что дисплазии или рака шейки матки нет.
Болезни с похожими симптомами
- дисплазия шейки матки;
- рак шейки матки.
Осложнения эрозии шейки матки Эрозия шейки матки является фоновым заболеванием, то есть на ее фоне могут возникнуть цервицит (воспаление шейки матки), лейкоплакия шейки матки, кондиломы, дисплазия шейки матки (является предраковым состоянием).
Лечение эрозии шейки матки Поскольку эрозия шейки матки часто связана с воспалительными заболеваниями половых органов или гормональными нарушениями, то проводится их лечение.
Это способствует исчезновению эрозии. При воспалении назначаются антибактериальные препараты в виде таблеток, свечей или кремов/гелей во влагалище.
В случае гормональных нарушений могут быть назначены гестагены, комбинированные оральные контрацептивы (КОК).
Если данное лечение не дало результата или причина возникновения эрозии шейки матки не связана с воспалением или гормональными нарушениями, то выполняется разрушение цилиндрического эпителия, а после заживления раны на его месте образуется многослойный плоский эпителий, который и должен быть на шейке матки в норме.
Применяют следующие методы лечения эрозии шейки матки:
- химическая коагуляция – эрозию обрабатывают специальным лекарственным препаратом;
- диатермокоагуляция – воздействие на эрозию электрическим током;
- криодеструкция – замораживание эрозии жидким азотом;
- лазерокоагуляция – воздействие на эрозию лазером;
- радиохирургия – на эрозию воздействуют радиоволнами.
Nota Bene! Для девушек-подростков и женщин до 25 лет эктопия шейки матки является нормой и не требует лечения, так как проходит самостоятельно и нужно всего лишь за ней наблюдать. А для этого достаточно 1 раз в 6 месяцев посещать врача-гинеколога. У женщин старше 25 лет эктопия шейки матки требует лечения.
Интересные факты Для лечения эрозии шейки матки ранее активно использовали мази с алоэ и облепиховым маслом. Сейчас этого не делается, так как было доказано, что они могут нарушить нормальное деление клеток.
Во время беременности лечение эрозии шейки матки не проводится. Выполняются просто периодические осмотры шейки матки. Тактика лечения определяется после родов.
Профилактика эрозии шейки матки
- посещение гинеколога 1 раз в 6 месяцев;
- использование презерватива при половом акте;
- своевременное лечение воспалительных заболеваний половых органов;
- исключение абортов.