- Дисплазия шейки матки – это не просто патология половой системы женщины, это предраковое состояние, которое может трансформироваться в злокачественный процесс в шеечной области.
- Коварство данного недуга в том, что симптомов, которые могли бы на него указывать, практически нет — они появляются только в том случае, если заболевание осложняется воспалительным или инфекционным процессом.
- Чаще всего дисплазия диагностируется у женщин репродуктивного возраста, однако, приговором ее считать не следует, поскольку своевременная диагностика и правильное лечение могут полностью ликвидировать данную патологию.
Что такое дисплазия
Дисплазия – это патологические имения в структуре клеток, которые составляют слизистый слой шейки матки. Процесс перерождения здоровых клеток в атипичные происходит постепенно – сначала развивается гиперплазия, затем пролиферация, а потом дифференциация клеток нарушается, что приводит к изменению количества слоев эпителия.
В норме слизистый слой шейки матки состоит из трех слоев:
- базального;
- промежуточного;
- поверхностного.
Образование новых клеток происходит в самом нижнем (базальном) слое. Клетки, которые там образуются, имеют круглую форму и одно ядро.
По мере созревания клетки, она продвигается к поверхностному слою, слегка сплющиваясь, при этом ядро становится несколько меньше. Таким образом поверхностный слой слизистой состоит из плоских эпителиальных клеток, тогда как базальный – из круглых. Так происходит разделение слизистой оболочки на слои.
При дисплазии базальные клетки не сплющиваются, и размер их ядра не меняется, что приводит к наличию одинаковых клеток во всех трех слоях. Кроме того, некоторые клетки содержат более одного ядра, что приводит к нарушению их функциональности и структуры слизистой шейки в целом.
Причинами патологического процесса в большинстве случаев является вирус папилломы человека высокоонкогенных штаммов (16, 18).
Дисплазия может иметь три степени, которые зависят от распространенности процесса, — выглядит это следующим образом:
- легкая степень – поражение охватывает треть базального слоя слизистой;
- умеренная степень – поражается 70% слизистой;
- тяжелая стадия – последняя стадия, которая по-другому называется неинвазивным раком. Данная форма онкологического заболевания отличается от инвазивного рака тем, что в патологический злокачественный процесс не вовлекается мышечная ткань, нервы и сосуды.
Фдт – что это?
Фотодинамическая терапия (ФДТ) – это введение в организм фотосенсибилизирующего вещества. Это вещество повышает восприимчивость клеток к свету, что запускает определенные химические реакции.
Когда на организм происходит воздействие лазерного импульса, атипичные клетки подвергаются разрушению. При этом в процессе деструкции здоровые клетки участие не принимают, благодаря чему методика ФДТ является уникальной.
- Данный вид терапии применяется не только в лечении дисплазии, но используется и для борьбы со злокачественными процессами других органов.
- Показаниями для данной терапии являются любые степени дисплазии.
- Уникальность данной методики заключается еще и в том, что манипуляции не вызывают побочных эффектов, исключение могут составлять только пациенты, имеющие гиперчувствительность к свету.
Проблема заключается в том, что вводимое в организм вещество, сохраняется в клетках длительное время (в некоторых случаях до нескольких месяцев). И на все это время слизистая глаз и верхний слой эпидермиса становятся крайне уязвимыми. Поэтому пациенты, находясь даже две минуты под ярким светом солнца, рискуют получить достаточно сильные ожоги кожи и острую резь в глазах.
Плюсы и минусы
Достоинствами ФДТ являются следующие моменты:
- щадящая технология, которая позволяет сохранить репродуктивную функцию женщины;
- абсолютная безболезненность, вследствие чего назначать подобную терапию можно пациентам любого возраста;
- возможность проводить несколько сеансов, если в этом возникает необходимость;
- отсутствие значительных осложнений.
Что касается недостатков методики, можно отметить:
- длительную гиперчувствительность к солнечному свету,
- высокую стоимость, что делается процедуру доступной не для всех слоев населения.
Онкологические недуги репродуктивной системы женщины являются одной из основных причин высокой смертности слабой половины человечества. Причем рост этих заболеваний с каждым годом стремительно увеличивается.
Однако, современные технологии позволяют добиться эффективного положительного результата в лечении данных патологий, выявленных на ранних этапах. Среди таких технологий фотодинамическая терапия (ФДТ). В настоящее время эта методика быстро набирает обороты и становится все более популярной, несмотря на ее высокую стоимость.
Пациентки и врачи отзываются о ней только положительно – ведь она позволяет избавиться от дисплазии самым щадящим на данный момент способом.
Как проводится процедура
Прежде чем приступать к проведению ФДТ, пациентка должна пройти все необходимые диагностические мероприятия, чтобы врачи убедились в отсутствии противопоказаний для данного вмешательства. Процедура назначается на 3-5 день окончания месячных.
- Женщина укладывается на кушетку, и ее подготавливают к процедуре – вводят во влагалище расширитель и проводят санацию антисептиками.
- Чаще всего для лечения дисплазии используют гелиевые фотосенсибилизаторы (при других недугах используются таблетированные формы или инъекции).
- Как правило, применяются следующие препараты:
- Фотосенс;
- Фотодитазин;
- Радахлорин;
- Аласенс.
Лекарство обильно наносят на пораженные участки слизистой, после чего процедура на час приостанавливается. Через час на пораженные ткани начинают воздействовать лазерными лучами.
Сколько потребуется таких процедур, врач определяет в индивидуальном порядке, но чаще всего достаточно 1-2.
Реабилитационный период
Через сутки после фотодинамической терапии пациентка должна в обязательном порядке показаться лечащему врачу. Следующий осмотр специалиста назначается через неделю после процедуры. В последующем на осмотр нужно будет приходить раз в месяц на протяжении трех месяцев.
После процедуры несколько дней необходимо придерживаться следующих правил:
- не смотреть телевизор;
- не сидеть за монитором компьютера;
- ходить в темных очках;
- не посещать солярий и всячески избегать прямых солнечных лучей.
В восстановительный период рекомендуется гормональная терапия, которая приостанавливает менструацию, поскольку в это время данное явление нежелательно.
После процедуры несколько дней могут наблюдаться выделения коричневого цвета – это норма, которая свидетельствует об активном отслоении патологических тканей.
Противопоказания
Противопоказаниями к проведению ФДТ являются:
- заболевания почек;
- болезни печени;
- декомпенсированные недуги сердечно-сосудистой системы;
- гиперчувствительность к вводимым лекарственным средствам или их компонентам;
- заболевания крови;
- период беременности и лактации.
Другие методы лечения дисплазии
Лечение дисплазии шейки матки может быть консервативным и хирургическим.
Что касается консервативной терапии, врач может назначить противовирусные, антибактериальные и противовоспалительные препараты, а также иммуностимуляторы. Однако, такое лечение может быть эффективным только в начальных стадиях недуга.
- Если же заболевание перешло в тяжелую стадию, лечение назначается хирургическое:
- Надо понимать, что, если женщина в дальнейшем планирует беременность, не все перечисленные выше методы хирургического лечения дисплазии можно будет использовать.
- Особенно это касается диатермокоагуляции, поскольку это самый травматичный метод, который оставляет рубцы и шрамы в области шейки.
- В тяжелых и очень запущенных случаях может потребоваться полная или частичная ампутация шейки.
Заключение
- Фотодинамическая терапия – это прогрессивный органосохраняющий метод избавления от дисплазии и предраковых состояний в шеечной области.
- Уникальный метод позволяет вычленять и избирательно ликвидировать злокачественные клетки под воздействием света.
- Подводя итоги всего вышесказанного, можно сказать, что ФДТ – это идеальный метод лечения дисплазии у женщин, находящихся в репродуктивном периоде.
Лечение дисплазии шейки матки 2 степени
Афанасьев Максим Станиславович.
Д.м.н., профессор, онколог, хирург, онкогинеколог, гинеколог-иммунолог, эксперт по лечению дисплазии и рака шейки и тела матки.
Дисплазия шейки матки – грозное и, увы, распространённое женское заболевание. Откройте любой гинекологический форум и вы увидите, что каждый третий вопрос о том, как лечить дисплазию и можно ли надеяться на благоприятный прогноз.
Этот материал я написал с целью развеять укоренившиеся заблуждения по поводу дисплазии шейки матки 2 степени – как избыточно оптимистичные, так и необоснованно негативные.
В своей статье я постараюсь ответить на все вопросы. Вы узнаете способы лечения дисплазии шейки матки 2 степени и опасность выжидательной тактики применительно к этому диагнозу. При этом я не буду призывать вас делать операцию.
Уже более 15 лет я занимаюсь патологией шейки матки, последние 8 лет практикую лечение предраковых состояний безоперационным методом фотодинамической терапии. И в своем материале подробно остановлюсь на этой новой нехирургической методике, которая позволяет вылечить дисплазию за один сеанс.
Что такое дисплазия шейки матки 1-2 степени и чем она опасна?
Дисплазия — это процесс на слизистой, при котором эпителий цервикального канала и влагалищной части шейки матки заменяется нетипичными клетками.
Этот процесс в 99 % случаев запускается после инфицирования папилломавирусом так называемого высокого онкогенного риска 16, 18, 31, 33, 35, 45 или 66 серотипов. ДНК вируса встраивается в ДНК клетки эпителия и вызывает в ней многочисленные негативные изменения.
Накопление повреждений приводит к прогрессированию заболевания и вызывает со временем перерождение клеток в злокачественные.
Курение, неблагоприятная наследственность, снижение иммунитета, агрессивная городская среда и другие факторы уменьшают сопротивляемость организма, облегчают вирусу его разрушительную работу и ускоряют этот процесс.
Начальные стадии этого процесса классифицируются как легкая дисплазия 1 степени. Самой тяжелой степенью дисплазии в отечественной классификации является третья.
Дисплазия цервикального канала 2 степени в онкогинекологии считается средним по тяжести процессом.
По какой-то причине до сих пор эффективной считается консервативное медикаментозное лечение дисплазии второй степени иммуномодуляторами. В литературе для терапевтов-гинекологов поощряется также тактика полного отказа от лечения: в ожидании самопроизвольного выздоровления женщину рекомендуют регулярно наблюдать и держать тем самым развитие процесса под контролем.
Считается, что от момента появления первых симптомов дисплазии развитие рака шейки матки занимает 3 — 5 лет.
Что дисплазия эпителия 1 2 степени в течение 1 — 2 лет никак не прогрессирует, а в 30% случаев происходит самоизлечение.
Согласно данным медицинской литературы, в случае прогрессирования переход между степенями занимает от 1 года до 2. Переход от дисплазии 3 степени до инвазивного рака занимает 2-3 года.
Ничуть не умаляя достоинств иммуномодуляторов и тактики наблюдения, хочу со всей ответственностью заявить, что ситуация на сегодняшний день кардинально отличается от описываемой в учебниках. В своей практике я всё чаще наблюдаю недостоверность этих данных и значительное укорочение промежутков перехода дисплазии между стадиями.
Самое страшное последствие диспластических изменений – это рак. Наблюдение и медикаментозное лечение дисплазии 2 и 3 степени приводят к печальным последствиям.
Ко мне приходят пациентки, которые регулярно наблюдаются у гинеколога по поводу дисплазии, когда неопасный на первый взгляд процесс всего за 6 месяцев переходит в инвазивный рак.
В последнем случае единственное возможное лечение – полное удаление матки и яичников по жизненным показаниям и лучевая терапия.
У этого явления две причины. С одной стороны сам вирус папилломы становится все более агрессивным. С другой стороны – врачи женских консультаций не всегда адекватно оценивают тяжесть дисплазии и связанные с нею риски.
Поэтому при выделении в анализах ВПЧ 16, 18, 31, 33, 35, 45, 66 серотипов или подозрении на дисплазию я рекомендую получить консультацию узкого специалиста – онкогинеколога. Диагноз «дисплазия эпителия 2 степени» говорит об активном, выраженном процессе, является истинным предраком, и требует безотлагательного лечения.
О чём говорит диагноз cin шейки матки 1 2 степени?
В международной классификации применяются иные термины, некоторые из них прижились и у нас.
| Таблица соответствия разных классификаций неопластических заболеваний шейки матки | ||
| LSIL | CIN I | дисплазия 1 степени |
| HSIL | CIN II | дисплазия 2 степени |
| CIN III | дисплазия 3 степени рак in situ | |
| инвазивный рак | рак | инвазивный рак |
Дисплазия CIN 2 шейки матки расшифровывается как цервикальная интраэпителиальная неоплазия и означает умеренную степень поражения слизистой. CIN 3 — третью, тяжёлую степень поражения и рак ин ситу, то есть без прорастания в окружающие ткани.
Между тем в последней международной классификации 2012 года нет разделения на вторую и третью степени дисплазии. Сегодня выделяют только легкую степень LSIL и тяжелую – HSIL. LSIL (low grade squamous intraepithelial lesion) означает лёгкую дисплазию 1 степени, HSIL (high grade squamous intraepithelial lesion) соответствует дисплазии 2–3 степени.
В данной классификации дисплазия 2 и 3 объединены, так как они обладают высоким потенциалом к перерождению и требуют одинакового подхода к лечению.
Введением новой классификации медицинские круги фактически подтверждают серьезную опасность дисплазии второй степени. Международные протоколы рекомендуют при HSIL применять исключительно хирургическое иссечение и категорически не оставляют места для консервативного лечения иммуномодуляторами и пассивной тактике наблюдения.
Как диагностируется дисплазия
У заболевания отсутствуют видимые симптомы, поэтому для своевременной диагностики необходим осмотр врача-гинеколога один раз в год. Это может быть ваш участковый врач. Но ни гинекологический мазок, ни УЗИ не помогают в выявлении предраковых заболеваний шейки матки. Запомните стандартный международный алгоритм:
- Цитология – исследование соскоба с шейки матки методом жидкостного цитологического исследования.
- Кольпоскопия – осмотр шейки матки под микроскопом.
- Биопсия шейки матки и гистологическое исследование биопата (гистология, или патоморфологическое исследование).
- Новый метод диагностики патологических изменений на шейке матки – флюоресцентная диагностика.
Если диагноз «дисплазия эпителия 1 2 степени» подтверждается, то с этого самого момента вы должны начать посещать онкогинеколога 1 раз в 6 – 12 месяцев.
В своей практике я придерживаюсь максимально щадящего подхода, особенно по отношению к нерожавшим женщинам. Биопсия шейки матки при дисплазии 2 степени представляется мне необоснованно травматичной процедурой.
Поэтому я строюсь избегать ее и для диагностики использую комплекс из трех современных методов.
Жидкостное цитологическое исследование с видео кольпоскопией и флюоресцентной диагностикой позволяет мне не проводить биопсию и ставить при этом правильный диагноз.
Особенности течения заболевания сегодня
Для удобства приведу свои наблюдения в виде списка.
- За всю свою практику я не встречал ни одного случая самоизлечения с диагнозом «дисплазия шейки матки 1-2 степени».
- Дисплазия и рак встречаются даже у молодых нерожавших девушек и женщин 25-39 лет и протекают бессимптомно.
- Вирус папилломы человека стал более агрессивным. После постановки диагноза «дисплазия 1» и до диагноза «инвазивный рак шейки матки» может пройти всего год. К сожалению, терапевты-гинекологи не информируют своих пациенток об опасности дисплазии и, соответственно, не направляют за профессиональной консультацией к онкогинекологу.
- Каждый этап лечения делает вирус все более резистентным. Так, 2–3 конизации приводят к феноменальной устойчивости вируса и невосприимчивости его к другим методам лечения. Соответственно, в этом случае здоровье женщины приходится сохранять удалением матки.
Устаревшие методы лечения дисплазии 2 степени
Видео научного доклада с конференции в г. Астрахань
Пограничная дисплазия между 2 и 3 степенью является прямым показанием к конизации шейки матки. Некоторые хирурги рекомендуют даже радикальное удаление шейки матки при дисплазии 2 степени. В своей практике к конизации шейки матки при любой степени дисплазии я прибегаю крайне редко, так как эта хирургическая операция имеет целый ряд недостатков:
- Она психологически тяжело переносится.
- Требует длительного восстановления.
- Чревата осложнениями – от кровотечения до снижения и полной потери репродуктивной функции – впоследствии наблюдаются как серьезные затруднения с зачатием, так и с возможностью вынашивания плода.
- Самый главный недостаток конизации как метода лечения в том, что он не устраняет причину заболевания – вирус папилломы человека. Даже при высокой конизации пораженный вирусом эпителий сохраняется в верхних отделах цервикального канала шейки матки.
- Назначенные после конизации методы коррекции иммунитета не оказывают прямого влияния на папилломавирус. Поэтому говорить об окончательном излечении после конизации не приходится.
- Конизация имеет высокий процент рецидивов. По разным официальным данным в течение года дисплазия «возвращается» у 50-70% пролеченных женщин.
- Рецидив всегда сопровождается усугублением диагноза: дисплазия второй степени переходит в третью, третья – в рак ин ситу шейки матки.
- На фоне рецидива требуются повторная конизация.
- Часто повторная конизация невозможна, тогда выполняется ампутация шейки матки.
Давайте поподробнее остановимся на некоторых моментах.
Шейка матки — это защитный барьер между внутренней средой организма и внешней средой. Операция конизации и тем более ампутации приводит к тому, что этот барьер становится несостоятельным.
Для сравнения представьте себе окно, выходящее на оживленную улицу. Окно закрыто – в помещении всё нормально: шум, пыль и холод остаются снаружи. Но стоит открыть окно – и всё тут же проникает внутрь. Так же и в случае, если удаляют шейку матки.
У оперированных женщин чаще наблюдаются воспалительные заболевания. Снижаются шансы забеременеть и родить самостоятельно. Так как шейка матки после операции становится короче, часто она не выдерживает тяжесть плода и после 16 недели произвольно раскрывается.
Так как цервикальный канал после конизации заживает с формированием рубца, шейка в родах раскрывается недостаточно и не может обеспечить прохождение ребёнка по родовым путям.
Конизация не может считаться эффективным методом лечения дисплазии, так как помогает всего в 30% случаев. Часть шейки матки с изменёнными клетками удаляется, но вирус остаётся в цервикальном канале и активно начинает новую экспансию. В 70% случаев он вызывает рецидив всего через год после операции.
Медикаментозные и хирургические методы при дисплазии неэффективны и не приводят к выздоровлению. Что предлагаю я?
Современный терапевтический метод фотодинамической терапии (ФДТ) лишен всех недостатков предыдущих методов, обеспечивает 95% выздоровление уже после первого сеанса и является гарантией против развития рецидивов в дальнейшем.
Я работаю в этом направлении уже более восьми лет – провожу лечение дисплазии и других вирус-ассоциированных заболеваний: лейкоплакии, эктропиона, папиллом. Лечу рак шейки матки до 2 стадии включительно. Конечно же, при онкологическом процессе требуется не один сеанс, но факт остаётся фактом — избавиться от начальной стадии рака можно, не прибегая к операции.
95% положительных результатов и отсутствие рецидива на протяжении 8 лет наблюдения говорят сами за себя.
Лечение основано на действии лазерного луча и протекает в несколько этапов.
- Процедура начинается с внутривенного введения фотосенсибилизатора Фотодитазина или Ревиксана за 2 часа до сеанса ФДТ. Это вещество, которое избирательно накапливается в диспластически изменённых и воспаленных клетках шейки матки.
- При помощи специальных световодов по особой, разработанной мной методике, я облучаю шейку матки и полость цервикального канала. На каждом этапе я индивидуально подбираю необходимую дозу света для достижения адекватного фотодинамического эффекта.
- Под действием лазерного луча фотосенсебилизатор вступает в химическую реакцию с кислородом с выделением так называемого активного синглетного кислорода и других токсических продуктов, которые механически разрушают больные клетки. Но на этом его действие не заканчивается. Кислород сам по себе является агрессивной средой для вируса папилломы и других инфекции и уничтожает их.
- На здоровые клетки свет воздействия не оказывает и никак их не повреждает.
- Через некоторое время после сеанса запускаются иммунные механизмы — происходит атака атипичных клеток и продуктов их распада.
Избавляясь от вирусной и бактериальной инфекции, я устраняю саму первопричину заболевания и предотвращаю его рецидив. Лечение умеренной дисплазии 2 степени проводится в условиях операционной под общим наркозом.
Хотя процедура и считается относительно безболезненной, для достижения максимального эффекта требуется абсолютная неподвижность, которая недостижима, если пациентка испытывает дискомфорт, жжение и покалывание.
Кроме того, я стараюсь оградить пациенток от любых неприятных ощущений.
Как происходит заживление
Спустя 6–7 недель после сеанса фотодинамической терапии слизистая заживает без рубцов. Очаговая дисплазия 2 степени устраняется, на ее месте формируется здоровая ткань. В последующем я провожу 3-кратный контрольный осмотр с интервалом в три месяца, на каждом осмотре выполняю кольпоскопию и жидкостную цитологию. После лечения поддерживаю обратную связь со всеми пациентками.
Беременность при дисплазии 2 степени
Очаговая дисплазия 1-2 степени на фоне беременности не требует никаких активных действий и агрессивного лечения. Показано только наблюдение у онкогинеколога. На тактику ведения беременности заболевание не влияет – правда, в определённых случаях рекомендуется выбрать оперативную тактику родорозрешения путём операции Кесарева сечения. Лечится женщина только после рождения ребёнка.
Я должен обратить ваше внимание, что даже успешное лечение CIN 2 шейки матки не является гарантией против повторного заражения вирусом папилломы человека в будущем. Поэтому следует очень внимательно относиться к выбору полового партнёра и обязательно пользоваться презервативами.
Дисплазия плоского эпителия 2 степени – то состояние постоянно висящего над головой дамоклова меча, от которого лучше один раз пролечиться и избавить себя от рисков озлокачествления на всю оставшуюся жизнь.
Фотодинамическая терапия – это высокотехнологичный метод нового поколения. Фактически, в нем реализована мечта всех врачей о лечении, которое воздействует только на болезнь и никак не затрагивает здоровые ткани.
Чтобы узнать, показано ли вам безоперабельное лечение шейки матки методом ФДТ, высылайте результаты своих анализов на e-mail: doctor@afanasev.com или записывайтесь на прием по телефону +7 (495) 204-18-93 в Москве.
Прием ведет Афанасьев Максим Станиславович, онколог, доктор медицинских наук, профессор и член ученого совета Первого МГМУ им. И.М. Сеченова МЗ РФ, хирург, онкогинеколог, гинеколог-иммунолог, эксперт по лечению дисплазии и рака шейки матки.
Средняя тяжесть (2-я степень) дисплазии шейки матки
Дисплазия шейки матки 2 степени является серьезной угрозой репродуктивной функции женского организма, но чаще всего протекает бессимптомно.
Прежде чем определить, что это такое, важно осознать всю опасность данного диагноза, поскольку опухоли такого характера чаще всего переходят в класс злокачественных и провоцируют развитие рака. Проявляется заболевание как воспалительные изменение структуры слизистых оболочек с нарастающим новым слоем эпителия.
В процессе развития патологии отмечается нарушение клеточного строения тканей. Средняя тяжесть диагностируемого заболевания определяется, как cin2 – вторая степень дисплазии шейки матки (цервикальная дисплазия).
Что это
Дисплазия 2 степени проявляется как эпителий поверх слизистых оболочек, которому свойственно изменение количества слоев, а также строения новых клеток.
Если на первых двух стадиях заболевания, когда оно поддается полному излечению, базальный слой и верхние ткани не затрагиваются и не изменяются по структуре, то в более тяжелых случаях характерные изменения отмечаются гораздо глубже верхних тканей.
Отсутствие своевременного и эффективного лечения приводит к приобретению опухолями злокачественного характера.
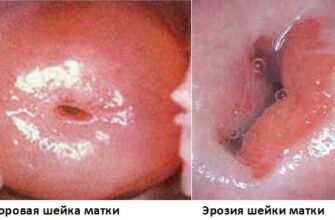
Дисплазия второй степени нередко сравнивается пациентами с эрозией половых органов, но само мнение является ошибочным.
Если второй диагноз определяется в результате механических повреждений тканей и слизистой оболочек, то процессы дисплазии основаны именно на нарушении строения тканей на клеточном уровне и их последующем размножении.
Для второй степени заболевания свойственно атипичное перерождение клеток, образующихся из нижних и верхних слоев оболочки органа.
Статья по теме: дисплазия шейки матки — что это такое?
Причины
Наиболее распространенными причинами проявления заболевания стоит выделить заражение пациента вирусами папилломы человека (ВПЧ) и нарушение гормонального фона. В первом случае речь идет о микроорганизмах, которые могут на протяжении нескольких лет находиться в организме без проявления каких-либо внешних симптомов.
Их опасность заключается в возможности размножаться при создании определенных для этого условий. Сам вирус выживает в организме за счет потребления белка, который должен поставляться клеткам слизистой оболочки.
Из-за нехватки белка происходит постепенное нарушение развития клеток, а также изменение структуры всех слоев слизистой шейки матки.
Возможные причины дисплазии, способствующие появлению и дальнейшему развитию заболевания:
- активизация имеющихся хронических заболеваний из области гинекологии, например, цервицит или вульвовагинит;
- заражение организма инфекциями, в частности, венерического типа;
- раннее начало половой жизни, когда незавершен процесс формирования половых органов и их слизистых оболочек;
- ранняя беременность или же многократные роды (больше пяти);
- контактирование с радиоактивными и ядовитыми веществами, сконцентрированными в воздухе, воде, почве или же в пище;
- попадание канцерогенных веществ (провоцирующие необратимые процессы) в организм;
- проведение химиотерапии или лучевой терапии;
- сложные травмирования тканей в связи с проведением абортов, родов или же гинекологических манипуляций.
Не стоит упускать из виду также употребление наркотических веществ, чрезмерное курение и резкое ослабление иммунитета (защитных функций организма). Нарушения гормонального фона зачастую связаны с наступлением беременности или же периода менопаузы.
Симптомы
Особенность данного заболевания заключается в отсутствии каких-либо характерных симптомов, особенно на начальной стадии.
Обнаружение недуга, как правило, происходит случайно, при плановом гинекологическом осмотре с получением результатов инструментальных или же клинических исследований.
Поскольку 2 степень заболевания является умеренной, ее зачастую обнаруживают по симптомам других сопровождающих недугов, например, эрозии шейки матки (подробнее о болезни по этой ссылке: https://matkamed.ru/eroziya/chto-eto-takoe).
Среди возможных симптомов заболевания стоит выделить:
- появление обильных выделений из влагалища без запахов;
- обнаружение кровянистых прожилок в выделениях влагалища после полового акта;
- проявление болезненных ощущений при сексуальном контакте;
- режущая или роющая боль в нижней части живота, если заболевание связано с нанесением травм различного типа.
Если дисплазия шейки матки вызвана инфекцией или воспалениями, то для нее возможны вагинальные выделении необычного цвета и структуры с резким неприятным запахом. При отсутствии необходимого лечения может наблюдаться жжение и зуд в области половых органов, а также проблематичность мочеиспускания.
Перечисленные признаки не являются характерными, поэтому не могут служить основанием для диагностики заболевания. Они лишь напоминают пациенту о необходимости посещения врача и проведении ряда анализов. Ведь главная опасность в развитии диспластического процесса заключается в аденоматозном перерождении клеток (приобретение опухолями признаков злокачественности).
Диагностика
Главная задача ранней диагностики заболевания заключается в предотвращении развития раковых клеток и злокачественных опухолей. Именно поэтому гинекологический осмотр рекомендуется проводить не реже, чем раз в полгода, а детальное цитологическое обследование – каждые 2 – 3 года.
Диагностика дисплазии шейки матки может включать в себя следующие методы:
- осмотр гинекологом;
- цитологическое исследование мазка (изучение структуры клеточных на наличие доброкачественных и злокачественных признаков опухолей);
- кольпоскопия (визуальное исследование шейки матки с применением специального оптического прибора калькоскопа);
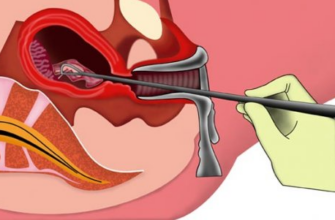
- прицельная биопсия (забор кусочков ткани для установления степени поражения оболочек);
- полимеразная цепная реакция (ПЦР), которая проводится с целью установки типа инфекции и ее онкогенного типа на основании материала ДНК и РНК из выделений половых органов.
Уже при обычном осмотре гинекологом с использованием зеркал могут отмечаться на шейке матки участки с неправильной формой и белым окрасом, светлее здоровой ткани. Для подтверждения диагноза проводится детальное цитологическое исследование мазка.
Проведение кольпоскопии позволяет обнаружить ветвистые кровеносные сосуды в местах отеков и их бледный окрас. После обработки органа раствором уксусной кислоты диспластические участки приобретают белы цвет.
Определить предрасположенность характерных опухолей к злокачественному типу можно только после тщательного гистологического исследования эпителиальных кусочков. Степень точности результатов анализа равна 100%.
Способы лечения
Лечить дисплазию шейки матки необходимо одновременно с устранением причины ее появления. Это может быть, как гормональный сбой, так и вирусное или инфекционное поражение оболочек органа.
Нередко лечение первоначальной причины приводит к регрессии самого заболевания.
При умеренном поражении тканей (второй степени дисплазии) недуг может самоустраняться (лечится без применения специальных лекарств и хирургического вмешательства).
Методы лечения дисплазии подбираются лечащим врачом с обязательным учетом:
- степени поражения тканей;
- характера сопутствующих заболеваний;
- возраста пациентов;
- планов на рождение детей в дальнейшем.
Консервативное
Медикаментозное лечение дисплазии шейки матки 2 степени применяется, если заболевание продолжает прогрессировать, а участки поражения расширяются и размножаются. Речь идет о назначении препаратов, укрепляющих иммунитет, а также витаминных комплексов.
Обязательным элементом такой терапии является селен, обладающий антиканцерогенным свойствами (предотвращающий появление клеток с признаками рака). Из перечня витаминов обязательными является элементы из группы B, а также A, E и C.
Из иммуностимулирующих препаратов лечащий врач может назначить Реаферон, Изопринозин или же Продигиозан.
Хирургическое
Если продолжительная медикаментозная терапия оказалась нерезультативной, а само заболевание продолжает распространяться, увеличивая степень поражения оболочек органа, появляется необходимость проведения хирургического лечения заболевания. Это касается также рецидивов проявления недуга. Операции, как правило, проводятся в первой фазе менструального цикла.
При дисплазии шейки матки обязательно проводится тщательная деструкция (разрушение) пораженных участков эпителия за счет:
- криотерапии (вымораживание с помощью жидкого азота);
- электрокоагуляции (с воздействием постоянного электрического тока);
- радиоволнового или лазерного выпаривания.
Если имеется риск перехода заболевания в более тяжелую степень, врачом может назначаться операция по конизации шейки матки (конусообразное иссечение пораженных дисплазией участков органа). В случаях, когда дисплазия шейки матки обнаружена у беременных, само лечение откладывается до родов, но состояние пациента находится под постоянным контролем врача.
Нетрадиционная терапия
Самостоятельное лечение народными средствами за счет домашних рецептов допускается в качестве дополнительного воздействия на недуг с целью облегчения самочувствия самих пациентов.
В домашних условиях могут использоваться специальные тампоны, смоченные в свежем соке алоэ. При этом растению должно быть не меньше трех лет. Ветки алоэ измельчаются, а затем продавливаются для выделения сока.
Смоченный тампон устанавливается во влагалище на 30 минут. В течение дня процедура повторяется дважды. Сам курс лечения длится не менее месяца (4 недель).
Сок растения способствует ускоренному заживлению имеющихся ран, а также усилению тканевой защиты органа.
В борьбе с воспалительным поражением шейки матки рекомендуется использовать отвар из сухой смеси шиповника, крапивы, тысячелетника и календулы (по 40 грамм каждого компонента). На 1 чайную ложку смеси используется 250 мл кипящей воды. Ввод отвара производится путем спринцевания. Процедура проводится три раза в течение дня.
Укрепляющее воздействие на ткани влагалища и восстановление функций слизистой обеспечивает также облепиховое масло. Лечение происходит путем смачивания тампона в масле и введение его во влагалище перед сном (на ночь). Курс терапии в таком случае длится не меньше 3 – 4 недель.
Любой из вариантов лечения средствами нетрадиционной медицины обязательно заранее обсуждается с врачом. В ходе консультации также определяется регулярность посещения гинеколога для тщательного осмотра.
Профилактика и прогноз
С целью профилактики врачом может назначаться вакцинация организма от папилломавирусов 16 и 18 типа, которые чаще всего провоцируют рак и проявление онкологии.
Из более доступных профилактических мер стоит выделить достаточное снабжение организма фолиевой кислотой, а также чистоту половых связей с недопущением заражения венерическими болезнями.
Обязательным приемом также является регулярное проведение гинекологического осмотра, особенно при планировании беременности. Дисплазия не является преградой, чтобы забеременеть, но может способствовать нарушениям в развитии самого плода.
Отзывы
Екатерина, 36 лет.
При плановом осмотре гинеколог заподозрил дисплазию и отправил на сдачу анализов. Когда прочитала отзывы и риски развития заболевания, решила, что буду придерживаться только медикаментозного лечения под наблюдением врача. Народным средствам не доверяю. Слишком большой риск появления рака!
Людмила, 29 лет.
Дисплазию обнаружили при оформлении беременности. О лечении сказали только, что можно использовать народные средства. Делаю тампоны с соком алоэ и облепиховым маслом. Через неделю опять на осмотр, надеюсь очень, что все хорошо и болезнь не прогрессирует. Беременность очень желанная и долгожданная.
Фдт при дисплазии шейки матки: минусы и плюсы процедуры
Фотодинамическая терапия в действии (ФДТ). Как проходит процедура и реабилитация? Прочитайте о достоинствах и недостатках.
Предраковое состояние – дисплазию лечат десятками способов, от медикаментов до частичного удаления органа. Радикальные методики выбирают, чтобы полностью ликвидировать атипичные клетки, снизить их риск перерождения в рак и сохранить женщине репродуктивное здоровье.
Какую врачебную тактику выберет гинеколог зависит от особенностей заболевания у конкретной пациентки и степени дисплазии. ФДТ – лишь один из лечебных «инструментов». Он создан, чтобы эффективно и бережно удалить пораженные участки шейки матки, максимально сохранив здоровые ткани.
Но всем ли подходит метод, какие недостатки имеет? Мы ответим на вопросы в статье.
О фотодинамической терапии
Метод был одобрен как лечебный в 1993 году. Он назначался для устранения злокачественных образований на начальной стадии. Но характеристики метода улучшались и вот уже его успешно используют при лейкоплакии, дистрофических заболеваниях вульвы и дисплазии.
В основе лечения – фотосенсибилизаторы – особые вещества, чувствительные к свету. Эти средства вводятся в организм пациентки (чаще внутривенно) и накапливаются в очагах дисплазии.
Измененные клетки из-за особенностей функционирования обладают способностью поглощать и накапливать фотосенсебилизатор.
Затем на орган воздействуют светом (как правило специальным активирующим лазером) определенной длины волны излучения, этим запускают реакцию синтеза активного кислорода фотосенсебилизатором, который сжигает накопившие его клетки. Атипичные клетки погибают, а здоровый эпителий сохраняется. Происходит «удаление без удаления», в дальнейшем поврежденные ткани отторгаются, происходит заживление.
По сути, действие метода ФДТ при дисплазии – химическая реакция, с использованием специальных веществ и аппарата. Сенсибилизаторы работают только в паре с лучом лазера, вызывая гибель клеток, которые затем замещаются соединительной тканью.
Плюсы фотодинамической терапии
- Меньше сроки заживления. Поврежденные участки замещается новым эпителием гораздо быстрее, чем при других методах. Время, необходимое для полной эпителизации – в среднем 1 месяц.
- Меньше рисков и осложнений. Минимальный шанс столкнуться с кровотечением, температурой свыше 37,1-38,0 °C, болевым синдромом, нарушениями менструального цикла в отличие от других способов лечения.
- Локальное лечение. Воздействие ФДТ при дисплазии шейки матки идет выборочно, только на патологические участки. Нормальные ткани не затрагиваются, т.е. луч лазера действует избирательно и направленно на пораженные клетки, что делает ФДТ одним из самых щадящих методов.
- Возраст – не противопоказание. Деликатность методики и небольшой реабилитационный период позволяет назначать ее лицам пожилого возраста.
- Сохранение репродуктивной функции. Анатомия и функции органа полностью сохраняются, после процедуры и восстановления женщина сможет зачать и выносить ребенка.
- Без анестезии. Обычно процесс не требует общего наркоза, может проводиться в амбулатории. Для женщин нет риска анестезиологических осложнений: бронхоспазма, инфаркта миокарда, артериальной гипертензии и дисфункций со стороны других систем, органов.
- Излечение за 1 раз. В большинстве случаев требуется один сеанс, чтобы полностью избавиться от очагов поражения. Рецидив и необходимость в повторном воздействии возникает редко.
Минусы
Есть исключения. Тяжелые степени дисплазии и большие очаги поражения. В этом случае процедура должна сопровождаться удалением части шейки матки (конус-биопсией) и гистологическим исследованием для исключение уже имеющегося рака.
Требования к квалификации. Данный метод работает успешно только в связке с профессионализмом врача. Доктору требуются знания и опыт, чтобы правильно подобрать параметры: световую дозу, мощность лазера, интервал между приемом препарата и облучением. К сожалению, наличие услуги ФДТ в медцентре не гарантирует высокий уровень его врачей. Потому подбирайте клинику тщательно.
Стоимость. Процедура не входит в полис ОМС и проводится платно (квоты выдаются только при определенных диагнозах в некоторых клиниках). Цена ФДТ при дисплазии шейки зависит от тяжести заболевания и варьируется от 100 до 220 тыс. руб.
Риски. Здоровые клетки и клетки стенок сосудов близлежащих органов тоже хоть и в небольших количествах, но накапливают сенсебилизатор.
И если происходит передозировка лазерного облучения или фотосенсебилизатора, возникают значительные повреждения и осложнения, вплоть до фотоампутации шейки матки, язв и стенозов влагалища, цитститов и других поражений близлежащих органов.
Именно расчёт дозы является камнем преткновения для широкого внедрения метода, приходиться полагаться на опыт конкретного специалиста.
Отсутствие стандартизации. Метод ФДТ в мире не является протокольной методикой лечения дисплазий шейки матки, по сути это разрешенная полуэкспериментальная технология. Целесообразно ее использование в дополнение к основному протокольному лечению, либо когда оно сверхтравматично или есть сомнения в радикальности.
Побочные эффекты. Фотосенсебтлизатор накапливается в том числе и в коже и сетчатки глаза, возникает риск фоточувствительностии, ожогов, необходимо ношение темных очков, пребывание в затененном помещении, использование солнцезащитных кремов в среднем 2-3 суток после процедуры.
Побочные эффекты – дискомфорт в области живота и чувствительность к свету. Необходимо носить солнцезащитные очки 2-3 дня после процедуры.
Подготовка и реабилитация
Особых подготовительных процедур не требуется, достаточно пройти рекомендованную врачом диагностику. Вмешательство назначают на 8-12 день цикла.
Первый этап ФДТ – введение препаратов. Они могут быть в форме геля, инъекций или таблеток. Вещества накапливаются в измененных клетках от 2 часов до 1-2 суток, после чего назначается сама манипуляция.
Пациентка размещается в гинекологическом кресле. Гинеколог вводит расширители и облучает шейку матки специальным пучком света. Процесс длится 10-40-80-120 минут, все время врач контролирует физические параметры света, следит за глубиной проникновения луча. По окончанию женщина может идти домой. Наблюдение в стационаре не требуется.
Восстановление
Подготовьтесь к процедуре заранее. В первую очередь нужно исключить контакт с солнечным и искусственным светом. Возьмите закрытую одежду, темные очки, головной убор. Если выписка назначена на дневное время, вызовите такси – длительно находиться на солнце нельзя. Первое время защищайте зрение от света мониторов, ламп и солнца.
Заживление слизистой происходит в течение 30 дней. Для контроля заболевания посетите гинеколога через месяц после ФДТ, через 3 месяца и полгода. При грамотном проведении методика дает отличные результаты. Риск рецидива минимален, около 7-10%.
Способ лечения больных дисплазией 3 степени и интраэпителиальным раком шейки матки
Изобретение относится к медицине, а именно к онкологии, и может быть использовано для лечения больных дисплазией 3 степени и интраэпителиальным раком шейки матки (cancer in situ).
Предраковые заболевания шейки матки представляют одну из актуальных проблем гинекологии и имеют важное значение с точки зрения возникновения рака шейки матки.
Как правило, возникновению рака шейки матки предшествует появление предраковых изменений, характеризующихся повышенной пролиферативной базально-клеточной активностью.
Патологические изменения, соответствующие дисплазии -3 и интраэпителиальному раку, локализуются в пределах эпителиального слоя, как в области влагалищной части шейки матки, так и в области цервикального канала (Новикова Е.Г., Чиссов В.И. и др.
«Органосохраняющее лечение в онкогинекологии». Москва-2000. Стр.10-13). Ранняя диагностика и лечение предраковых заболеваний шейки матки является одной из важных проблем онкогинекологии, что ведет к снижению заболеваемости раком шейки матки.
В лечении больных предраковыми заболеваниями и больных с начальной стадией рака шейки матки традиционными являются хирургические методы воздействия, в основе которых лежит механическая деструкция тканей, пораженных патологическим процессом: конусовидное электроиссечение шейки матки, ножевая ампутация, лазерная ампутация, ультразвуковая ампутация, криодеструкция шейки матки и радиохирургический метод. По данным отечественных и зарубежных авторов эффективность хирургического лечения больных дисплазией — 3 и интраэпителиальным раком составляет 96-98% (Новикова Е.Г., Чиссов В.И. и др. «Органосохраняющее лечение в онкогинекологии». Москва-2000. Стр.44-45).
В качестве прототипа принят наиболее эффективный метод лечения больных дисплазией 3 степени и интраэпителиальным раком шейки матки — хирургический — ножевая ампутация шейки матки.
Хирургическое вмешательство заключается в конусовидном иссечении влагалищной части шейки матки с удалением 2/3 канала шейки матки (Новикова Е.Г., Чиссов В.И. и др. «Органосохраняющее лечение в онкогинекологии».
Москва-2000. Стр.23-29).
Недостатки данного метода лечения заключаются в следующем: лечение проводится в стационаре в виде хирургического вмешательства под общим обезболиванием в условиях операционной; иссечение влагалищной части шейки матки с частью канала шейки матки ведет к нарушению анатомической структуры органа и, по мнению большинства авторов публикаций по данной проблеме, нарушает анатомо-функциональные особенности шейки матки за счет ее укорочения, изменения формы и размера цервикального канала; частично удаляются ткани, пораженные патологическим процессом (часть шейки матки и только 2/3 части цервикального канала). Имеются осложнения после хирургического лечения: кровотечение, рубцовый стеноз цервикального канала шейки матки, вторичная инфекция, которые в среднем составляют 14%. Рецидивы процесса в области культи шейки матки и оставшейся части цервикального канала шейки матки составляют около 4%. Невынашивание беременности у женщин репродуктивного возраста вследствие анатомических нарушений наблюдается в 11% случаях (Новикова Е.Г., Чиссов В.И. и др. «Органосохраняющее лечение в онкогинекологии». Москва-2000. Стр.45-47). Функциональная полноценность шейки матки особенно актуальна у женщин репродуктивного возраста и требует разработки и внедрения в гинекологическую практику щадящих методов лечения с полным сохранением анатомической структуры органа.
- Заявляемое изобретение направлено на решение следующих задач:
- — лечение больных дисплазией — 3 шейки матки и интраэпителиальным раком шейки матки посредством только терапевтического воздействия, без хирургического вмешательства,
- — лечение амбулаторное в виде одного сеанса без применения общего обезболивания,
- — полностью органосохраняющее лечебное воздействие на орган с деструкцией только поверхностных патологически измененных тканей и полным сохранением анатомической структуры шейки матки,
- — терапевтическое воздействие на весь патологический очаг — вся поверхность влагалищной части шейки матки и вся длина канала шейки матки,
- — минимизация сроков лечения, реабилитации больных и восстановления трудоспособности,
- — исключение осложнений проводимого лечения,
- — полное сохранение функциональной полноценности шейки матки у женщин репродуктивного возраста для сохранения беременности и последующих нормальных физиологических родов.
- Для решения поставленных задач предлагается проведение лечения больных дисплазией 3 степени шейки матки и интраэпителиальным раком шейки матки методом фотодинамической терапии (ФДТ).
При осуществлении данного способа лечения больных дисплазией -3 степени и интраэпителиальным раком шейки матки используют фотосенсибилизатор Фотосенс производства ФГУП «ГНЦ «НИОПИК». Фотосенс — смесь натриевых солей ди-, три- и тетрасульфофталоцианина гидроксиалюминия (0,2% водный раствор).
Лечение больных проводят в следующей последовательности: на первом этапе внутривенно вводят Фотосенс в дозе 0,2-0,3 мг/кг веса в физиологическом 0,9% растворе в разведении 1/4.
Второй этап: через 24 часа проводят лазерное облучение канала шейки матки по всей длине посредством диффузора; длина волны лазерного излучения 670 нм; световая доза 150-200 Дж/см2, плотность мощности 100-200 мВт/см2; сразу затем проводят дистанционное лазерное облучение всей поверхности влагалищной части шейки матки световой дозой 150-200 Дж/см2 при плотности мощности 100-200 мВт/см2. В течение 1 недели после сеанса ФДТ происходят процессы отторжения участков слизистой, пораженных патологическим процессом, с последующей эпителизацией. Больные практически трудоспособны с 2-3 дня после сеанса ФДТ.
Применение препарата Фотосенс в дозе менее 0,2 мг/кг может снизить эффективность проводимой терапии. Применение препарата Фотосенс в дозе более 0,3 мг/кг не повышает эффективность терапии, но обусловливает высокую кожную фототоксичность.
Световая доза ниже 150 Дж/см2 недостаточна для полной деструкции патологических тканей, световая доза выше 200 Дж/см2 может вызвать выраженные деструктивные изменения канала шейки матки с последующим рубцовым стенозом.
Плотность мощности выше 200 мВт/см2 вызывает выраженный болевой синдром, плотность мощности ниже 100 мВт/см2 недостаточно эффективна.
Предлагаемый метод иллюстрируется следующими примерами.
Пример 1.
Больная Ф., 38 лет. Диагноз: интраэпителиальный рак (cancer in situ) шейки матки (гистологический анализ №40022-24/06 от 23.11.06 — cancer in situ). Локально — эрозия в области наружного зева шейки матки 2×2 см. Фотосенс введен внутривенно в дозе 0,3 мг/кг.
Лазерное облучение проведено через 24 часа после введения препарата. Длина волны лазерного излучения — 670 нм. В первом этапе проведено облучение канала шейки матки с использованием диффузора. Световая доза лазерного облучения — 150 Дж/см2, плотность мощности 100 мВт/см2.
Во втором этапе проведено облучение влагалищной части шейки матки. Световая доза дистанционного лазерного облучения — 200 Дж/см2, плотность мощности 150 мВт/см2. Полная эпителизация шейки матки констатирована к концу 2 недели после сеанса лечения. В результате достигнута полная регрессия опухоли.
В течение 3 лет наблюдения рецидива опухоли не выявлено. Осложнений нет.
Пример 2.
Больная Г., 72 года. Диагноз: интраэпителиальный рак (cancer in situ) шейки матки (гистологический анализ №3474-77/07 от 01.02.07 — cancer in situ). Локально — эрозия в области наружного зева шейки матки 1×1 см. Фотосенс введен внутривенно в дозе 0,3 мг/кг.
Лазерное облучение проведено через 24 часа после введения препарата. Длина волны лазерного излучения — 670 нм. В первом этапе проведено облучение канала шейки матки с использованием диффузора. Световая доза лазерного облучения канала шейки матки 200 Дж/см2, плотность мощности 150 мВт/см2.
Во втором этапе проведено облучение влагалищной части шейки матки. Световая доза дистанционного лазерного облучения 180 Дж/см2, плотность мощности 100 мВт/см2. Полная эпителизация шейки матки констатирована к концу 2 недели после сеанса лечения. В результате достигнута полная регрессия опухоли.
В течение 2 лет наблюдения рецидива опухоли не выявлено. Осложнений нет.
Пример 3.
Больная С., 27 лет. Диагноз: дисплазия — 3 шейки матки (гистологический анализ №43620-21/06 от 18.12.06 — тяжелая дисплазия — Д-3). Локально — эрозия в области наружного зева шейки матки 2×2 см. Фотосенс введен внутривенно в дозе 0,2 мг/кг.
Лазерное облучение проведено через 24 часа после введения препарата. Длина волны лазерного излучения 670 нм. В первом этапе проведено облучение канала шейки с использованием диффузора. Световая доза лазерного облучения канала шейки матки 150 Дж/см2, плотность мощности 100 мВт/см2.
Во втором этапе проведено облучение влагалищной части шейки матки. Световая доза дистанционного лазерного облучения 150 Дж/см2, плотность мощности 150 мВт/см2. Полная эпителизация шейки матки констатирована к концу 2 недели после сеанса лечения. В результате достигнута полная регрессия процесса.
В течение 3 лет наблюдения рецидива патологического процесса не выявлено. Осложнений нет.
Пример 4.
Больная С., 22 года. Диагноз: дисплазия — 3 шейки матки (гистологический анализ №37231/06 от 01.11.06 — тяжелая дисплазия — Д-3). Локально — гиперемия в области наружного зева шейки матки 2×2 см. Фотосенс введен внутривенно в дозе 0,3 мг/кг.
Лазерное облучение проведено через 24 часа после введения препарата. Длина волны лазерного излучения 670 нм. В первом этапе проведено облучение канала шейки матки с использованием диффузора. Световая доза лазерного облучения канала шейки матки 200 Дж/см2, плотность мощности 100 мВт/см2.
Во втором этапе проведено облучение влагалищной части шейки матки. Световая доза дистанционного лазерного облучения 100 Дж/см2, плотность мощности 100 мВт/см2. Полная эпителизация шейки матки констатирована к концу 2 недели после сеанса лечения. В результате достигнута полная регрессия процесса.
В течение 3 лет наблюдения рецидива патологического процесса не выявлено. Осложнений нет.
С использованием препарата Фотосенс в дозе 0,2-0,3 мг/кг и лазерного облучения длиной волны 670 нм проведено лечение 42 больных дисплазией — 3 степени и интраэпителиальным раком шейки матки.
Полный терапевтический эффект имелся у 90% больных. В 10% случаев получена частично регрессия или стабилизация процесса, подтвержденная морфологическим исследованием. Осложнений, связанных с проведением ФДТ, у больных не было.
Таким образом, лечение больных дисплазией — 3 шейки матки и интраэпителиальным раком шейки матки было только терапевтическое, амбулаторное в виде одного сеанса лазерного облучения, без применения общего обезболивания и явилось органосохраняющим с полным сохранением анатомической структуры шейки матки.
Терапевтическое воздействие проводилось на весь патологический очаг — поверхность влагалищной части шейки матки и длину канала шейки матки, трудоспособность восстановлена в кратчайшие сроки. Осложнений проводимого лечения не было.
Полностью сохранена функциональная полноценность шейки матки у женщин репродуктивного возраста для сохранения беременности и последующих нормальных физиологических родов.
Способ лечения больных дисплазией 3 степени и интраэпителиальным раком шейки матки, отличающийся тем, что больному внутривенно вводят фотосенсибилизатор Фотосенс в дозе 0,2-0,3 мг/кг, через 24 ч проводят лазерное облучение с длиной волны 670 нм, световой дозой 150-200 Дж/см2, при плотности мощности 100-200 мВт/см2, причем облучение проводят в два этапа: сначала облучают канал шейки матки по всей длине посредством диффузора, а затем проводят дистанционное лазерное облучение всей поверхности влагалищной части шейки матки.