Варикоцеле – заболевание, при котором расширяются вены яичка и семенного канатика. На протяжении длительного времени болезнь может протекать бессимптомно и быть обнаруженной только после профилактического медосмотра.
Очень редко при наличии варикоцеле мужчина может ощутить неприятные ощущения в мошонке (тупая, давящая боль), зачастую возникающие после полового акта, физической нагрузки, либо длительного статичного положения. Регулярные болевые ощущения могут проявляться в основном на 3 стадии заболевания.
Варикозное расширение вен семенного канатика и яичка на сегодняшний день считается одним из самых распространенных мужских заболеваний. Согласно статистике ВОЗ, данное заболевание диагностируется больше чем у 16% мужского населения.
В 2% случаев встречается право- либо двустороннее варикоцеле, в 98% — левостороннее.
Субклиническое варикоцеле: вены яичка не обнаруживаются путем пальпации, обнаружить варикоцеле можно только на основании результатов УЗИ.
- 1 степень: расширенные вены можно прощупать руками исключительно в положении стоя.
- 2 степень: варикоцеле можно легко обнаружить путем пальпации в любом положении тела.
- 3 степень: для выявления расширенных вен достаточно визуального осмотра.
В большинстве случаев, варикоцеле стремительно прогрессирует и, достигнув какой-либо конкретной стадии, останавливается в развитии.
Варикоцеле субклинической и первой стадий не нуждается в лечении. Для устранения негативных явлений достаточно ликвидировать застойные процессы, локализующиеся в органах малого таза.
В перечень таких мер входит отказ от употребления алкоголя, нормализация стула, регулярная половая жизнь, сбалансированное физическое напряжение.
Такие элементарные действия могут уменьшить расширенные вены и не дать болезни прогрессировать.
Пожилым людям, у которых заболевание застыло на ранней стадии будет полезным ношение суспензория.
Во время второй степени варикоцеле, если заболевание характеризуется болевыми ощущениями, необходима операция.
Неизбежной мерой является операция при третьей степени варикоцеле. Теперь мы разобрались с вопросом о том, нужна ли операция при варикоцеле и на каких стадиях ее стоит делать.
Варикоцеле может повлечь за собой другие, более неприятные проблемы, такие как бесплодие.
Именно такой диагноз у 40% мужчин, страдающих от варикоцеле. Дело в том, что расширенные вены способствуют повышению температуры в мошонке, а это приводит к нарушениям морфологии, подвижности сперматозоидов и их количества.
Вообще, симптомы варикоцеле и его последствий могут проявиться по-разному. Некоторые мужчины могут иметь детей и не подозревать о наличии заболевания на протяжении всей жизни, у других варикоцеле может дать о себе знать бесплодием либо болевыми ощущениями.
Варикоцеле не несет никакой угрозы для жизни пациента, поэтому, если взрослый мужчина не заинтересован в сохранении детородной функции, операцию проводить не обязательно.
Полностью излечить варикоцеле можно только посредством хирургического вмешательства. Операция является обязательной в том случае, если пациент планирует в дальнейшем иметь детей, у него наблюдается атрофия или изменение консистенции яичка, либо больного беспокоят сильные боли, возникшие на почве варикоцеле.
Проводить операцию рекомендуется только в случае конкретной необходимости. Если показания к операции отсутствуют, значит можно обойтись и лечением без хирургического вмешательства.
Узнайте как проводится лазерное обрезание, возможно это поможет вам решиться на важный шаг.
Операция при варикоцеле: виды, типы, методы, способы (как делают?)
Суть всех разновидностей операций — ликвидация пораженных участков вен. Между собой операции различаются по способу проведения, степени травмирования, эффективности и вероятных осложнениях.
Традиционные операции
Данная методика оперирования является одной из самых первых разработок по устранению варикоцеле. На сегодняшний день она признана одной из самых неэффективных, так как частота развития рецидивов достигла 40%.
Проводится операция под местным наркозом. В левой части подвздошной области делается разрез длиной до 5 см. В глубину разрез достигает стенок пахового канала, в котором проходят вены и семенной канатик. Обнаруженные вены пересекаются и рана зашивается.
Целью операции является перевязка абсолютно всех вен в рамках одной процедуры. Существует высокая степень риска по поводу того, что один или несколько кровеносных сосудов будут пропущены, что может привести к повторному развитию заболевания.
От уровня мастерства оперирующего врача и качества его работы зависит вероятность того, что перевязыванию будет подвергнута по ошибке яичковая артерия, а это грозит нарушениями в работе сперматогенеза.
Операция по удалению варикоцеле яичка по Иваниссевичу признана наиболее травматичной, период восстановления после нее может составлять около 3 недель.
Среди хирургических операций признана максимально эффективной. В ходе операции посредством пахового доступа легируются вены семенного канатика.
Операция имеет ряд преимуществ:
- минимальная инвазивность, поскольку длина разреза равна 2-3 см, ее можно сравнить с лапароскопической;
- послеоперационное восстановление в сжатые сроки;
- минимальное количество повторных проявлений болезни и осложнений;
- высокий косметический эффект. Шов (шрам) после такой операции по лечению варикоцеле маленький и располагается ниже, чем начинается уровень ношения белья.
В ходе хирургической операции первоочередно локализуется яичковая артерия, после чего происходит последовательная локализация всех крупных и мелких вен семенного канатика.
После операции пациенту будет необходимо провести в клинике на дневном стационаре около 4-7 часов. По истечении этого времени он может быть отправлен домой под присмотром родственников.
Данная процедура является усовершенствованной версией операции Иваниссевича. Разница в том, что место разреза располагается выше, чем в первом случае. Вена перевязывается в забрюшинной клетчатке.
Лапароскопическая операция (эндоскопическая)
- Малоинвазивный и современный метод лечения.
- Во время проведения операции в передней брюшной стенке делаются проколы диаметром до 5 мм, в которые впоследствии будут вводиться инструменты и лапароскоп.
- В ходе лапароскопической операции при варикоцеле выделяют вены и артерию яичка, причем на первые накладываются титановые скобы либо они перевязываются при помощи хирургической нити.
Проводят данную операцию под общим наркозом. Что примечательно, сама операция по удалению варикоцеле может длиться около по времени 15-40 минут. Продолжительность операции может варьироваться.
Так, чем более поздняя стадия заболевания, тем меньше времени будет затрачено на операцию из-за того, что варикоцеле к этому времени уже ярко выражено.
В ходе операции на основании изображения, предоставленного лапароском, доктор обнаруживает и пересекает яичковую вену. После проведения данной операции пациент должен провести в клинике максимум двое суток. На данный момент лапароскопия считается самым эффективным методом лечения варикоцеле, так как приборы позволяют произвести осмотр всего протяжения яичковой вены.
Лапароскопическая операция по удалению варикоцеле хороша и тем, что позволяет проводить одномоментное оперирование двустороннего варикоцеле. Вероятность рецидива после проведения эндоскопических операций не превышает 2%.
Результатом проведения данной операции является нормализация кровотока в яичковой вене. Проводится оперативное вмешательство с применением общей анестезии.
Разрез делается в нижнем участке живота (5 см), в рану выводится яичковая вена по всему ее протяжению от места впадению в почечную вену до яичка. Параллельно происходит выделение участка надчревной вены. Яичковую вену удаляют полностью, вместо нее пришивают надчревную.
Считается физиологической операцией, поскольку кровообращение в мошонке может восстановиться непосредственно по окончании операции, что уменьшает риск осложнений.
- Оперативное вмешательство проводится под рентгеновским контролем.
- Путем прокола в бедренной вене в организм вводится катетер, поставляющий в яичковую вену склерозирующее лекарство, закупоривающее яичковую вену.
- Одна из наименее эффективных операций – после нее существует большая огромная вероятность проявления рецидива.
Общие рекомендации после операции
Мужчинам, перенесшим операцию по удалению варикоцеле, необходимо будет воздерживаться от половой близости на протяжении трех недель. В течение некоторого времени после операции по лечению варикоцеле во время секса могут возникать болезненные либо неприятные ощущения.
Желательно в ближайший месяц после традиционной операции по удалению варикоцеле избегать физических нагрузок и занятий спортом. После эндоваскулярной либо эндоскопической операции приступать к физическим нагрузкам можно будет гораздо раньше.
Вообще, первые несколько послеоперационных дней пациент должен носить суспензорий, представляющий собой специальную повязку для мошонки, предназначенную для уменьшения натяжения тканей семенного канатика и мошонки.
Операция при варикоцеле с одинаковым успехом проводится в любом возрасте, как у детей, в особенности выявляется в подростковом возрасте, так и у взрослых, но рекомендованный возраст — не менее 9 лет.
Если провести операцию сразу после обнаружения, детородная функция мужчины будет сохранена. Это говорит о том, что мужчина, перенесший операцию по удалению варикоцеле, остается способным к зачатию. Наличие этого заболевания во многих случаях как раз и является временной причиной того, что пара не может завести детей.
На поздних стадиях варикоцеле существует высокая вероятность развития бесплодия и эректильной дисфункции.
Что касается питания, то желательно на все время реабилитационного периода после операции по удалению варикоцеле придерживаться щадящей диеты.
Через 3 месяца после операции необходимо сделать анализ – спермограмму. Если результаты анализов плохие, назначается лечение андролога для восстановления детородной функции после операции по удалению варикоцеле.
Послеоперационный период: как реабилитироваться и каковы могут быть последствия (осложнения) после операции?
Мучает вопрос, что можно и нужно делать после операции? Если мужчине сделали операцию по удалению варикоцеле, то после этого могут возникнуть различные осложнения, а самое распространенное – водянка яичка. В таком случае между каждой из оболочек яичка происходит накопление серозной жидкости.
Возникновению водянки способствует нарушение кровообращения в яичке, вызванное оперативным вмешательством. Через некоторое время в мужской репродуктивной системе формируется венозный коллатеральный отток, позволяющий крови оттекать посредством других вен мошонки.
Осложнения могут возникнуть, если в первые недели после операции проявлять сексуальную активность. До тех пор, пока не закончится процесс реабилитации после вылеченного операцией варикоцеле, следует воздержаться от занятий сексом с партнершей и мастурбации — таковы ограничения.
Также не рекомендуется на период восстановления после операции варикоцеле употреблять алкогольные напитки – они могут вызвать перегрузку почек, что повлечет за собой негативные последствия вплоть до рецидива.
Также существует вероятность возникновения рецидива даже соблюдая все правила реабилитации. В основном причиной рецидива является пропущенная хирургом лозовидная вена либо веточка. Кроме этого, после неудачной операции возможно повреждение подвздошной артерии, инфекционный процесс в ранке, кровотечение, гипертрофия, атрофия либо азооспермия яичка.
В некоторых случаях возможно неоднократное повторение операций по удалению варикоцеле, до полного перевязывания поврежденных вен.
После операции варикоцеле могут возникать боли в яичках, но в 90% случаев они быстро проходят. В том случае, если боль не прекращается, необходимо обратиться к лечащему врачу.
Прочтите на этой странице: https://man-up.ru/bolezni/andrologiya/fimoz/lechenie-fim-bez-operatsii.html статью о том, как лечить фимоз у мужчин лечение мазями.
Какие бывают виды операций по удалению варикоцеле?
Операция по удалению варикоцеле показана при варикозном расширении вен семенного канатика, так как это является самой главной причиной бесплодия у мужчин. Поэтому хирургическое лечение необходимо проводить уже в самом начале формирования опухоли яичка.
Показания к хирургическому лечению
Вследствие расширения вен нарушается нормальное кровоснабжение в тканях яичка и процесс терморегуляции. Количество сперматозоидов снижается, и они становятся уже не такими подвижными. В большинстве случаев поражается левая сторона, хотя иногда встречается и двухсторонняя патология.
Варикоцеле может быть врожденным и обычно начинается очень рано, но в детском возрасте никак не проявляется. Первые клинические признаки начинают возникать по мере взросления ребенка (в подростковом возрасте).
Течение болезни у подростка может быть бессимптомным, поэтому показанием к операции по хирургическому удалению варикоцеле могут послужить данные, полученные в результате проведения пробы Вальсальвы, ультразвукового исследования или пальпации лозовидного сплетения. Эффективность лечения полностью зависит от степени заболевания и выбранной методики. В случае необходимости больному назначается биопсия яичка.
Операция по удалению варикоцеле нужна при наличии следующих признаков у подростка или взрослого мужчины:
- болевые ощущения в паху;
- чувство дискомфорта;
- отечность;
- припухлость яичка.
Техника проведения хирургической манипуляции зависит от размеров яичка и возраста пациента. Прежде чем начинать лечение, необходимо подготовиться к операции на яичке при варикоцеле для того, чтобы избежать серьезных осложнений и последствий.
Совет: чем раньше будет выявлено заболевание, тем быстрее начнется лечение и снизится риск развития серьезных осложнений. Поэтому при малейших признаках или беспокойстве следует обратиться к врачу.
Подготовка к операции
Подготовка к оперативному вмешательству начинается с лабораторного обследования пациента. Она нужна для исключения определенных заболеваний: хронические болезни, патологии легких, проблемы с желудочно-кишечным трактом. Все это может повлиять на ход операции и на состояние больного.
За несколько часов до операции запрещается принимать пищу и пить
В первую очередь необходимо сдать общий анализ мочи и крови, кровь на креатинин, резус-фактор и группу. Также назначается анализ на протромбиновый индекс и электрокардиограмма. Врач обязан ознакомить больного с информацией о том, сколько будет длиться операция, и с методикой ее проведения.
Прежде чем делать операцию по удалению варикоцеле нужно установить главную причину, которая вызывает застой крови в яичке. Также в зависимости от этого подбирается тип операции, которая поможет сохранить за мужчиной способность к оплодотворению. Непосредственно перед оперативным вмешательством сбриваются волосы, растущие в области операционного поля.
Виды операций
На сегодня существуют разные виды операции на яичке для удаления варикоцеле. Среди них можно выделить самые основные:
- операция Мармара при варикоцеле;
- лапароскопическая варикоцелэктомия;
- операция с использованием лазера;
- операция Иваниссевича.
Микрохирургическая операция Мармара представляет собой самую лучшую методику проведения замены больной вены яичка на здоровую вену.
Для этого врачи обеспечивают себе мини-доступ к необходимому участку тела, без проникновения в брюшную полость.
Микрохирургическая методика считается наименее травматичной среди всех других методик, так как практически никогда не вызывает появления косметических дефектов кожи.
Также микрохирургическая операция имеет самый минимальный риск развития рецидивов и серьезных осложнений. К ее преимуществам можно отнести быстрый реабилитационный период и небольшую инвазивность.
Микрохирургическая манипуляция не требует обязательной госпитализации больного в стационар и может проводиться даже амбулаторным образом. Подготовительный период стандартный, как и для всех других хирургических вмешательств.
Ход операции Мармара
Пациенту делается обезболивающий укол, который оказывает анестезирующее действие. Сколько вводить анестетика, решает анестезиолог из расчета общего веса пациента и его возраста.
Далее хирург делает маленький разрез в паховой области не более 2-3 см. После того как найдена разбухшая вена, ее перевязывают, прошивают и пересекают.
Это способствует нормализации кровотока и снятию негативных симптомов варикоцеле.
Во время микрохирургии Мармара в редких случаях может возникать случайное повреждение нервного окончания в паху или кровотечение. Период восстановления составляет всего 3 дня, а швы снимаются уже на 8-10 день после их накладывания. К недостаткам такой методики можно отнести лишь высокую стоимость, потому что используются специальные инструменты и дорогая оптика.
В послеоперационный период рекомендуется избегать серьезных физических нагрузок и резких движений. В течение одного месяца нельзя заниматься сексом и нужно защищать область разреза от трения. Нижнее белье должно быть натуральным и не обтягивающим.
Спустя три месяца следует сдать спермограмму, для того чтобы оценить способность сперматозоидов к оплодотворению. Через полгода после лечения можно возвращаться к привычному образу жизни.
Совет: решить, какие предпочесть виды хирургических вмешательств из всех имеющихся, должен врач с учетом возраста пациента и индивидуальной проблемы.
Ход операции Иваниссевича
Такой вид лечения варикоцеле яичка считается более дешевым. Суть метода заключается в том, чтобы перерезать и перевязать левую вену в яичке. Это способствует устранению главного негативного фактора, который вызывает обратный ток крови в сплетение семенников.
Во время операции Иваниссевича проводится полное закрытие просвета варикозно-расширенной вены под местным наркозом для взрослых. Детям операцию обычно делают под общим наркозом. По времени она занимает около 30 минут.
Послеоперационный период в этом случае более длительный, а риск развития осложнений достаточно высокий. Во время выполнения всех манипуляций может повредиться бедренная артерия и другие анатомические образования в паховом канале.
Кроме этого, к минусам можно отнести полное рассечение брюшной стенки и проникновение в полость живота. Пациент будет нетрудоспособным в течение нескольких месяцев. Остается вероятность рецидива, которая составляет около 40%.
К плюсам операции Иваниссевича можно отнести отсутствие в необходимости использовать специальную аппаратуру и возможность провести ее всем желающим.
Лапароскопическая операция
Самой неизвазивной операцией считается лапароскопическая, которая протекает с минимальной травмой для пациента.
В связи с этим она дает меньший риск осложнений, чем другие виды хирургических вмешательств, которые часто вызывают кровотечение или образование инфильтратов.
После применения лапароскопической методики больной не получает косметический дефект, так как шов остается практически незаметным.
Эндоскопическая варикоцелэктомия проводится в случаях, когда у пациента наблюдается двухстороннее расширение вен семенного канатика. Разрезы делаются в области пупка, левой и правой подвздошной области.
Их размер очень часто не превышает 1 см. Через них проходят эндоскопические приборы, инструменты и эндоскопическая телекамера.
Поэтому врач может следить за ходом операции и при необходимости корректировать свои действия.
К недостаткам можно отнести высокую стоимость операции и необходимость в общем наркозе. Послеоперационный период обычно занимает около 3 дней, после чего больного выписывают. Врач рассказывает ему, когда нужно придти на снятие швов, сколько дней понадобится на полное восстановление после операции варикоцеле и т.д.
Лазерная операция
Лазерное лечение варикоцеле относится к самым современным способам решения данной проблемы. Для этого нет необходимости делать разрез в паховой области, а все манипуляции проводятся с помощью внутрисосудистого эндоскопа. Волоконная оптика помогает найти точную область расширения сосуда и коагулировать ее под действием лазерного луча. После этого она выключается из общего кровотока.
К преимуществам такого типа вмешательства можно отнести отсутствие в необходимости наркоза и быстрый реабилитационный период. Также можно выделить минимальный риск осложнений или серьезных последствий.
Операции при варикоцеле имеют существенные отличия от обрезания крайней плоти, операции по удалению яичка у мужчин или ампутации полового члена.
Ответить на вопрос, сколько времени займет реабилитационный период, какова будет стоимость операции для восстановления яичка, может только врач.
Противопоказания
Проводить хирургическое лечение яичка можно не всем пациентам, так как имеются определенные противопоказания. Делать лапароскопическую операцию нельзя, если больной уже перенес такое вмешательство раннее или если у него имеется злокачественное образование. Микрохирургическую операцию запрещается выполнять, если у пациента есть сахарный диабет или тяжелые сердечно-сосудистые патологии.
Прежде чем делать операцию по удалению варикоцеле яичка, больной должен пройти тщательное обследование для того, чтобы врач выявил точную причину болезни. После этого можно будет подобрать оптимальный вид хирургического вмешательства с учетом индивидуальной патологии, возраста пациента и его финансовых возможностей.
Операции при варикоцеле: виды, реабилитация и возможные осложнения
Варикоцеле представляет собой венозное расширение гроздевидного сплетения семенного канатика, приводящее к нарушению кровообращения и питания тканей половых органов мужчины. Заболевание чревато развитием бесплодия, поэтому требует немедленного вмешательства медиков.
Показания и противопоказания к операциям
Хирургический метод терапии назначают чаще всего мужчинам, у которых обнаружены плохие результаты спермограммы. В этой ситуации операция необходима, варикоцеле само по себе не рассосется. Только благодаря терапии пациент сможет в дальнейшем зачать ребенка и избежать возникновения патологических процессов в яичках.
Кроме этого, имеются следующие показаниями к оперативному вмешательству:
- Увеличение размеров мошонки в два и более раза.
- Возникновение рецидива варикоцеле после операции.
- Увеличение размера яичка.
- Трудности с зачатием ребенка.
- Патологическое изменение внешнего вида мошонки.
- Регулярный болевой синдром.
- Появление водянки.
Кроме возраста противопоказаниями к выполнению открытых типов вмешательства являются такие патологии, как сахарный диабет, цирроз печени и другие болезни, ведущие к дисфункции важнейших для жизни внутренних органов. Также нельзя проводить данные операции при острой форме воспаления в организме.
Эндоскопический метод вмешательства запрещается осуществлять, если раньше пациент перенес другие операции в области брюшины. В этом случае увеличивается риск врачебной ошибки.
Склеротерапия противопоказана при наличии у пациента больших перемычек в пораженных сосудах. Из-за них склеивающее вещество может проникнуть в здоровые вены или артерии. Также не разрешается проводить этот тип вмешательства при высоком артериальном давлении, невозможности введения в сосуд зонда и близком нахождении надпочечных вен.
Чтобы выявить возможные противопоказания, врач назначает диагностику пациента, тщательно изучает его историю болезней.
Подготовка к операции
К проведению оперативного вмешательства при варикоцеле требуется определенная подготовка. Главная ее часть заключается в прохождении больным некоторых видов обследования. За 10 дней до даты операции пациент должен сдать кровь:
- на проведение общего анализа для обнаружения воспаления и оценки общего состояния человека;
- выявление группы крови и резус-фактора;
- степень свертываемости крови;
- уровень сахара;
- обнаружение ВИЧ-инфекции и гепатита.
Также больному понадобится сдать на лабораторное исследование мочу, пройти флюорографию и сделать электрокардиограмму. Часто врачи назначают ультразвуковую диагностику мошонки с применением контрастного вещества. Доктор может рекомендовать пройти дополнительные методы обследования, если в этом будет необходимость.
С утра перед хирургическим вмешательством требуется отказаться от приема пищи, не принимать алкоголь. Обязательно нужно помыться, произвести удаление волос с лобковой области и живота. Лучше всего не принимать никаких лекарственных средств или делать этого после согласования с доктором.
Виды операций
При развитии варикоцеле применяются разные типы оперативного вмешательства, каждый из которых обладает своими особенностями выполнения. Какой именно способ хирургического лечения выбирать, решает доктор.
Операция Мармара
Тактика выполнения данного субингвинального типа варикоцелэктомии характеризуется малоинвазивностью. Чтобы провести операцию, доктор применяет специальный микроскоп. Осуществляется операция Мармара под местным обезболиванием или общим наркозом в зависимости от ситуации. Если используется региональная анестезия, пациент может чувствовать неприятные ощущения, к примеру, покалывания.
Во время оперативного вмешательства врач производит маленький разрез в области подвздошной кости. Он настолько мал, что даже шов после операции не будет виден. Через разрезанную зону хирург осуществляет перевязку пораженной вены. Через 7 дней после лечения швы снимают.
Операция Мармара при варикоцеле считается самой точной методикой хирургической терапии. В процессе ее выполнения практически невозможно травмировать кровеносные сосуды.
Операции по Иваниссевичу и Паломо
По указанным методикам проводится открытый тип операции. Хирург делает разрез в области паха и ушивает вену. Проводится операция под общим наркозом. Иногда может применяться спинальная анестезия. После вмешательства накладывают швы.
Лечение по Иваниссевичу требует реабилитации сроком 2 недели. Операция на варикоцеле способна вызвать осложнения, к примеру, случайное повреждение артерии или ушив нервного волокна, что будет тревожить болью в послеоперационном периоде.
При вмешательстве Паломо делают все тоже самое, только разрез производится немного выше паховой складки. Риск развития неблагоприятных последствий после операции значительно ниже.
Операция по Яковенко
Данный тип оперативного лечения также предполагает перевязку вены. В этом случае разрез делают в области мошонки. Операция Яковенко несложная, проводится относительно недолго, но имеет высокую вероятность возникновения рецидива варикоцеле.
Лапароскопия
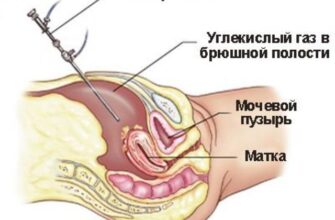
Лапароскопический метод терапии требует введения общего наркоза. В процессе проведения операции врач делает несколько проколов в области брюшины, через которые вставляет камеру и необходимые инструменты. При вмешательстве используется углекислый газ, благодаря которому легче вводить медицинские приспособления и визуально контролировать ход вмешательства.
Процесс лапароскопии при варикоцеле выглядит следующим образом:
- Введение иглы Вереша для наполнения брюшины углекислым газом.
- Обследование вены с применением камеры.
- Наложение скоб, изготовленных из титана, на пораженные места сосуда.
- Пересечение участка вены, который находится между установленными устройствами.
- Извлечение инструмента и наложение на проколы повязки, пропитанной антисептическим средством.
Через неделю проводится ультразвуковое исследование для проверки эффективности проведенной операции.
Эндоваскулярная окклюзия
Суть эндоскопической терапии заключается в эмболизации семенной вены слева. Для этого используют тонкий катетер, который вводят через бедренную вену. В сосуд впускают контрастное вещество для проведения его обследования. Если наличие варикоцеле подтвердилось, то через катетер в семенную вену вводят специальное вещество, способствующее закупориванию кровеносного сосуда тромбом.
Если вена сильно поражена и потерпела выраженные изменения, то устанавливают спираль из металла. Вместе с тромбом она позволяет заблокировать сосуд изнутри. После проведения эндоваскулярной окклюзии больному требуется полежать в течение 3 часов, после чего контроль доктора больше не требуется.
Склеротерапия
Такой тип операции схож с предыдущей методикой. Его суть также заключается в том, что в вену вводят вещество, которое вызывает заращение просвета кровеносного сосуда. Проводится вмешательство тоже с применением катетера, который вводится в вену в области паха.
Через него в сосуд вводят специальное вещество. Его цель заключается в том, чтобы сосудистые стенки разрушились и в дальнейшем заросли. Пациенту после операции не требуется находиться в стационаре под наблюдением врачей. Повторное развитие болезни после вмешательства возникает редко.
Лазерное воздействие
Это наиболее современный и безопасный метод лечения варикоцеле. Выполняется просто, не требует послеоперационного наблюдения медиков. Риск развития осложнения в процессе проведения лазерного вмешательства и после него минимальный, шрамы не остаются.
Чтобы осуществить операцию, доктор производит маленький разрез в паховой части. Через него визуализируется необходимая вена, на которую направляют лазер, способствующий перекрытию расширенного сосуда. Благодаря этому кровообращение нормализуется.
Стоимость операций
Важную роль в выборе того или иного типа оперативного вмешательства играет его стоимость. Диапазон расценок довольно широкий на любой вид операции. Окончательная цена зависит от того, в каком регионе находится клиника, и какой она имеет статус.
Наиболее дешевой методикой является операция по Иваниссевичу. Ее стоимость варьируется в пределах 5–15 тысяч рублей. Микрохирургические способы вмешательства будут стоить дороже. Их цена начинается с 10 тысяч и может достигать 50 тысяч. В Москве и Санкт-Петербурге самые высокие расценки, в регионах операции более бюджетные.
Возможные осложнения после операций
После проведения хирургического вмешательства при варикоцеле у пациента могут возникнуть болезненные ощущения. Это нормально, ведь дискомфорт указывает на то, что идет процесс заживления швов. Кроме боли возможно появление небольшой отечности. Выраженность этих проявлений зависит от того, как именно проводилось удаление варикоцеле.
После оперативного лечения могут возникать и патологические осложнения. К ним относятся:
- Проникновение инфекции в рану.
- Лимфостаз.
- Водянка.
- Болевой синдром в семенном канатике.
Осложнения могут проявиться как в первое время после терапии, так и в течение нескольких месяцев. Но благодаря современной медицине неблагоприятные последствия бывают редко.
Период реабилитации
Восстановление организма после операции при варикоцеле обычно не длится долго. Точный срок зависит от вида вмешательства. Открытая операция требует больше времени на реабилитацию, чем лапароскопия или микрохирургия. Также многое зависит от организма пациента.
Доктора дают следующие рекомендации после проведения операции при варикоцеле:
- Не нагружать организм физически на протяжении первых двух суток.
- Пользоваться антибактериальными гелями в течение 10 дней.
- Через месяц разрешается возвращаться в спорт или на работу, которая связана с тяжелыми нагрузками.
- На протяжении 7 дней нельзя поднимать тяжести, вес которых превышает 4 кг.
- Не заниматься сексом месяц, так как при половом акте будет ощущаться болезненность.
- В течение 5 дней не рекомендуется принимать горячую ванну.
Если после операции была наложена повязка, снимать ее и менять на новую самостоятельно ни в коем случае нельзя! Перевязку должен осуществлять только врач.
Планирование беременности
Варикоцеле, особенно билатеральное, негативно отражается на репродуктивной функции мужчины. Из-за этой болезни нарушается сперматогенез, поэтому наблюдается вялость, малоподвижность сперматозоидов. С прогрессированием заболевания их количество и вовсе уменьшается.
Но благодаря современным методам хирургии после операции есть высокий шанс зачать ребенка. Однако торопиться с эти не стоит. Организм мужчины должен полностью восстановиться после лечения. Планировать беременность лучше всего спустя полгода после вмешательства.
После варикоцеле к вопросу зачатия следует подходить особенно серьезно. В процессе планирования понадобится проходить обследование, как мужчине, так и самой женщине. Точно сказать, можно ли зачать ребенка после операции, невозможно. Все индивидуально, и у одних пар получается забеременеть, у других — нет.
Варикоцеле — серьезная патология, которая способна привести к бесплодию мужчины. Чем раньше ее выявить и сделать операцию, тем выше шансы на благополучный исход.
К счастью, современная медицина предлагает эффективные методы терапии, при своевременном применении которых можно предупредить репродуктивную дисфункцию.
Виды операций при варикоцеле: стадии заболевания, сравнение видов оперативного вмешательства, особенности подготовки, противопоказания
Варикоцеле представляет собой расширение вен в мошонке или семенном канальце у мужчин. Заболевание часто возникает у подростков и может никак себя не проявлять в течение всей жизни. В некоторых случаях у пациента обнаруживаются такие симптомы, как боль в яичке, бесплодие, появление бугров на мошонке.
Единственным способом лечения варикоцеле является операция. Вопрос о ее необходимости при отсутствии клинических проявлений является дискуссионным. Операция при варикоцеле, как правило, легко переносится и редко вызывает осложнения.
Стадии заболевания и показания к операции
Существует 4 степени развития варикоцеле:
- Варикозное расширение определяется только при помощи УЗИ.
- Вены лозовидного сплетения прощупываются в положении стоя.
- При пальпации в любом положении врач может диагностировать заболевание.
- Вены видны невооруженным глазом.
Снижение сперматогенной функции, которое может со временем привести к бесплодию, обычно начинается только на последних стадиях заболевания.
Операция может быть проведена в следующих случаях:
- Выявлены нарушения в спермообразовании. В процессе исследования установлено, что в семенной жидкости снижено количество сперматозоидов, уменьшена их подвижность, присутствует кровь или гной.
- Пациента беспокоят боли. Они начинают проявляться на 2-3 стадии заболевания, сначала незначительны. Неприятные ощущения усиливаются при ходьбе, после физических нагрузок. Примечание. В подавляющем большинстве случаев развивается варикоцеле левого яичка, поэтому боль чаще всего имеет такую же локализацию.
- Пациента не устраивает внешний вид мошонки.
- Яичко начинает уменьшаться в размерах.
При отсутствии симптомов операция также может быть рекомендована к проведению. Некоторые доктора полагают, что хирургическое вмешательство, осуществленное своевременно, позволяет избежать бесплодия. Другие считают, что это неоправданный риск, и советуют ограничиться наблюдением посредством периодических осмотров и УЗИ.
Сдавление вен может привести к развитию так называемого «вторичного варикоцеле». Оно возникает в результате опухоли, кисты или иного образования.
В этом случае пациента беспокоят лихорадка, кровь в моче, тупая или колющая боль в поясничном отделе.
При вторичном варикоцеле необходимо устранение причины заболевания, операция по усечению вен не требуется до проявления результатов терапии основной патологии.
Противопоказания
Различные методики проведения операции могут иметь разные противопоказания. Открытые хирургические вмешательства не проводятся при:
- Наличии заболеваний в стадии декомпенсации (нарушения функций органа, которые не могут быть восстановлены без лечения) – сахарного диабета, цирроза печени и пр.
- Воспалении в активной стадии.
Эндоскопические операции помимо описанных противопоказаний не проводятся при перенесенных в прошлом хирургически вмешательствах на брюшной полости. Это связано с нарушением клинической картины и повышенной вероятностью ошибок врача.
Склерозирование не осуществляется при следующих противопоказаниях:
- Крупные анастомозы (перемычки) между сосудами, что может привести к попаданию используемого для склеивания препарата в здоровые вены или артерии;
- Повышенное давление в расположенных поблизости венах (например, почечной);
- Структура сосудов не позволяет введение зонда (рассыпчатый характер вен).
Подготовка к операции
За 10 дней до предполагаемой процедуры пациентам необходимо пройти некоторые исследования:
- Анализ крови (общий, на группу и резус-фактор, на свертываемость, содержание сахара).
- Общий анализ мочи.
- Рентген легких.
- Электрокардиограмма (может назначаться всем пациентам или только мужчинам старше 30 лет).
- Анализ на вирусы гепатитов В и С, ВИЧ.
Кроме того, врач обычно назначает УЗИ мошонки или УЗИ с применением метода Допплера (использованием контрастного вещества) для получения более полной клинической картины. Возможны дополнительные исследования в зависимости от состояния пациента.
С утра перед операцией нужно отказаться от еды и воды, принять гигиенический душ. Лобок и живот необходимо чисто выбрить. Прием препаратов при хронических заболеваниях (диабет, гипертония, бронхит и пр.) нужно согласовать с врачом.
Способы проведения операции
Классификация методов хирургического лечения может быть основана на методе доступа и технологии проведения. Исходя из второго признака, выделяют две большие группы операций:
- С сохранением реко-кавального анастомоза;
- С его иссечением.
Примечание. Рено-кавальный шунт (анастамоз) представляет собой перемычку-сообщение между двумя венами яичка. Он возникает как патология вследствие варикоцеле и способствует застою крови.
Второй способ на данный момент признан наиболее эффективным и используется чаще всего.
По технологии принято выделять три основных типа операции:
- Лапароскопия (малоинвазивный метод);
- Эндоваскулярная склеротерапия;
- Открытая операция (может выполняться в различных модификациях – по Мармару, Иваниссевичу, Паломо).
Склеротерапия
Эта операция наименее инвазивна. Она сводится к склерозированию (склеиванию) варикозных сосудов. Большим плюсом склеротерапии является то, что для ее проведения не требуется госпитализация.
Она проходит в условиях ангиографического кабинета под местным наркозом. После начала действия анестезии хирург прокалывает чрезкожно стенку правой бедренной вены.
Туда вводится зонд, при помощи которого оценивается состояние проблемных сосудов и доставляется лечебное вещество.
В качестве склерозирующего соединения используют 3% раствор тромбовара. В сосуды вводится контрастное вещество и таким образом определяется успех операции.
Если варикозная вена не визуализируется, это означает, что окрашенное соединение в нее не поступает, и хирургическое вмешательство было эффективным.
В таком случае зонд извлекается, на место прокола накладывается повязка. В этот же день пациент может отправляться домой.
Принято считать, что при склеротерапии риск рецидивов выше, чем при классической операции, однако врачи говорят лишь о незначительно повышенной вероятности. Однако из-за сниженной эффективности проводят подобные хирургические вмешательства довольно редко. Их обычно рекомендуют на начальных стадиях заболевания, когда еще отсутствуют жалобы у пациента.
Лапароскопическая операция
Используется общая или местная (чаще) анестезия. Также иногда используется эпидуральный наркоз (обезболивающее вводится в позвоночник).
После начала действия анестезии хирург совершает прокол в области пупка диаметром около 5 мм. В него вводится троакар – трехгранная игла, соединенная с трубкой.
В брюшную полость нагнетается газ для освобождения пространства для хирургических манипуляций.
В отверстие вводится лапароскоп – трубка, соединенная с осветительным прибором и камерой. Он позволяет врачу следить за ходом операции.
Под контролем лапароскопа осуществляются еще два пятимиллиметровых прокола – в подвздошной области и над лоном, и введение в них троакаров. Пациента наклоняют направо на 15-20° для лучшей визуализации.
Врач при помощи введенных в прокол ножниц перерезает брюшину.
Далее происходит выделение артерий и лимфатических сосудов. Это необходимо для того, чтобы они не пострадали в ходе операции. Расширенные вены перевязываются. Брюшина зашивается. На проколы накладывается асептическая повязка.
Срок госпитализации зависит от выбранного наркоза. После местной анестезии отправиться домой можно уже в день операции или на следующий. После общего наркоза выписка наступает через 3-7 дней после вмешательства.
Эффективность операции оценивают при помощи УЗИ или допплерографии.
Операция Мармара
Этот вид вмешательства предполагает микродоступ и низкую степень инвазивности. Он проводится под контролем микроскопа. Выбор наркоза во многом зависит от желания пациента, в большинстве случаев достаточно местной анестезии, при которой возможны незначительные болезненные ощущения или чувство покалывания, теплоты.
Хирург совершает разрез в области лобка, максимально близко к подвздошной кости, что делает шов после операции незаметным (он будет располагаться ниже верхнего края белья).
Врач иссекает покровы и подкожную клетчатку, выделяет семенной канал и перевязывает вену. Ткани зашиваются. Швы снимают на 7 сутки.
Операция по Мармару отличается высокой точностью, благодаря чему снижен риск повреждения артерий или лимфатических сосудов.
Операция по Иваниссевичу
Операция по Иваниссевичу
Общий наркоз при этом виде вмешательства используется чаще, но также возможно применение местной или эпидуральной анестезии. Суть операции заключается в перевязке вен с варикозным расширением при сохранении лимфатических сосудов.
Хирург производит разрез в районе лобка длиной до 10 см. Обычно его размер меньше – 5-6 см. При помощи скальпеля и крючков он разрезает и раздвигает все подлежащие мышцы до непосредственно сосудистого сплетения яичка. Здесь необходимо отделить лимфатические сосуды. Потом при помощи диссектора (тупых изогнутых ножниц) захватываются вены и перевязываются. Мышцы и ткани зашиваются.
Операция по Паломо
Этот вид вмешательства напоминает предыдущий. Однако разрез совершается выше, что дает лучший обзор для хирурга. При таком подходе ниже риск рецидива, но выше вероятность перерезать артерию, снабжающую кровью семенной канал.
Это небольшой сосуд, который близко подходит к лозовидному сплетению, и поэтому часто повреждается в ходе операции. Также существует риск задевания лимфатических каналов, особенно в детском возрасте. Это может привести к серьезным осложнениям.
Прогноз операции
Прогноз, как правило, благоприятный. При использовании малоинвазивных методов вероятность рецидивов близка к 2%, при операции по Иваниссевичу – около 9%. В некоторых источниках указываются другие цифры, частные клиники приводят данные о повторном развитии варикоцеле при открытых вмешательствах в 30%.
В 45% случаев у пациента после операции определяется нормальная спермограмма, в 90% случаев наблюдается статистически значимое улучшение показателей. В старшей возрастной группе, при запущенном варикоцеле все значения оказываются хуже, чем у молодых пациентов.
Восстановительный период
Пациенту могут быть прописаны следующие препараты для восстановления сперматогенеза:
- Витаминные комплексы.
- Биологические активные добавки с селеном и цинком.
- Гормоны. Важно! Их прием осуществляется строго курсами под контролем врача и совместно с постоянными лабораторными исследованиями.
- Мазь, содержащая антибиотик. Она необходима для профилактики инфицирования раны.
- Обезболивающие средства. У некоторых пациентов неприятные ощущения в прооперированном яичке могут сохраняться довольно долго. Обычно врач прописывает кетонал или подобные лекарства.
В первые 1-2 суток после хирургического вмешательства необходимо:
- Держать рану сухой. Возможно приложение льда для снятия болевых ощущений. Подойдет пластиковая бутылка с замороженной водой, завернутая в полотенце.
- Минимизировать любую активность, стараться побольше отдыхать.
- Желательно носить бандаж, поддерживающий яички.
В течение 1-2 недель после операции не рекомендуется:
- Совершать физические упражнения, требующие повышенных усилий.
- Принимать ванну.
- Заниматься сексом.
После обозначенного периода половая жизнь возможна, если в процессе или после акта пациент не чувствует боли, дискомфорта, неприятных тянущих ощущений. Эректильная функция после операции не страдает. Срок реабилитации зависит от типа операции, наркоза, общего состояния пациента.
Многих пациентов пугает, что вена после операции осталась. Им кажется, что это признак неудачного хирургического вмешательства.
Осложнения после операции
После хирургического вмешательства возможно появление следующих синдромов и заболеваний:
- Воспаление. Оно определяется по соответствующим симптомам и результатам УЗИ, успешно купируется медикаментозно.
- Невралгическая боль.Она возникает в результате повреждения нервных окончаний и плохо поддается лечению (обычно показана игло- и физиотерапия).
- Лимфатический отек. Он развивается в результате повреждения лимфатических сосудов в ходе операции, может пройти самостоятельно или благодаря ношению бандажа, поддерживающего мошонку, специальных трусов.
- Водянка яичка (гидроцеле). Причина – задетые по неосторожности лимфатические сосуды, лечение – аналогичное.
- Снижения размера яичка – опасное осложнение, возникающее из-за повреждения семенной артерии. Это одно из самых неприятных последствий операции, поскольку его довольно сложно купировать.
- Рецидив – повторное развитие варикоцеле. Лечение только хирургическое.
- Повреждение кишечника или мочеточника. Эти осложнения после операции случаются при лапароскопии, чаще у неопытных молодых хирургов.
- Тромбоз (закупорка) глубоких вен. Он возникает как реакция на введение контрастного вещества в сосуды, в результате гематомы (внутреннего кровоизлияния) в месте прокола.
Можно ли есть гречку при панкреатите?
Цена на операцию
Операция при варикоцеле не входит в перечень услуг типа «высокотехнологическая помощь», на которые выделяются средства. На сайте некоторых клиник указывается, что они работают с ОМС и ДМС, однако в первом случае речь идет только о скидке, которую может получить обратившейся к ним клиент, или возврате части потраченных средств.
Стоимость операции зависит от выбранной методики и региона. В провинциальных городах центральной России цена за открытое хирургическое вмешательство начинается от 5 000 рублей, в Москве – от 8 000 – 10 000 рублей. Приблизительно столько же будет стоить склерозирование.
Микрохирургическое вмешательство (по Мармару) обойдется как минимум в 20 000 – 30 000 рублей. Несколько дешевле обойдется лапароскопическая операция — 15 000 – 25 000 рублей.
Цены указаны в расчете на местную анестезию, если пациент предпочитает общий наркоз, за него придется платить отдельно – 7 000 – 10 000 рублей.
Отзывы пациентов
Большинство больных довольно операцией, особенно если таким образом удается избавиться от бесплодия. Когда мужчина узнает, что теперь он может иметь детей, это существенно повышает его самооценку, даже если у него не было в ближайшей перспективе подобных планов.
Операция переносится хорошо. Многие предпочитают общий наркоз. Период восстановления у всех проходит по-разному. Кто-то сразу же возвращается к нормальной деятельности, другие – даже при малоинвазивных вмешательствах чувствуют сильную боль и в течение нескольких дней с трудом передвигаются по дому.
Как показывают отзывы, тяжелым ударом для семей оказываются плохие показатели спермограммы и сложности с зачатием ребенка даже после перенесенной операции и медикаментозной терапии.
Иногда сначала наблюдается резко положительная динамика, которая со временем ухудшается. Помочь в этом вопросе может только специалист высокого уровня. Некоторые больные меняют 5 и более урологов, прежде чем находят хорошего диагноста.
Сама техника операции, как показывает практика, имеет вторичное значение.
Хирургическое вмешательство при варикоцеле помогает избавиться от заболевания и от сопутствующих ему симптомов. Оно существенно повышает вероятность зачатия и улучшает качество жизни пациентов.
Операция при варикоцеле яичка: виды вмешательства, плюсы и минусы
Из этой статьи вы узнаете: почему при варикоцеле операция является единственным методом лечения, виды хирургических вмешательств при этой болезни. Показания и противопоказания к ним, их плюсы и минусы.