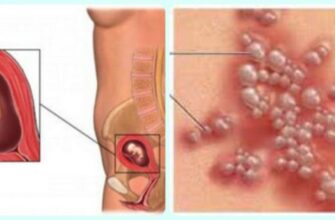
Чистка матки (выскабливание или кюретаж) является хоть очень распространенным оперативным вмешательством.
Информационная подготовка перед данной манипуляцией позволит пациентке успокоиться, увериться в ее необходимости и узнать обо всех нюансах проведения вмешательства.
Бояться выскабливания женщине не стоит, так как в современной гинекологии эта процедура безболезненна, а ее осложнения крайне редки.
Описание процедуры
Если пациентке назначили чистку, ничего удивительного в этом нет. При выскабливании можно определить различные заболевания матки, убрать патологический процесс или остановить изнуряющее женщину кровотечение. Выскабливания бывает двух видов:
- диагностическое;
- лечебное.
Основной функцией матки служит вынашивание плода. Внутренний маточный слой называется эндометрием и представляет собой защитную слизистую оболочку.
Ежемесячно в матке женщин репродуктивного возраста происходят циклические изменения. При этом эндометрий нарастает, готовясь к возможному оплодотворению яйцеклетки и ее закреплению.
Если беременность не наступает, то клетки эндометрия отторгаются, сопровождаясь менструацией.
Чистка матки для организма выглядит, как искусственно вызванная менструация. Для этого с помощью медицинского инструментария или вакуумной системы удаляется самый верхний маточный слой.
При правильно произведенном выскабливании удаляется лишь функциональный маточный слой, который быстро восстанавливается. Базальный маточный слой при этом не затрагивается.
После чистки в матке остается слой эндометрия (ростковый), который быстро разрастается и восстанавливается. Восстановление после чистки происходит в сроки, обычные для месячного цикла.
Полученные при выскабливании ткани отсылают на исследование.
Обычно маточное выскабливание производится по причинам:
- для гистологического исследования и уточнения предполагаемого диагноза;
- для удаления патологий в полости или шейке матки.
- В каких же случаях чистка бывает с диагностической целью, а в каких ее производят для лечения?
- Диагностическое выскабливание производят при:
- образованиях на шейке матки;
- длительных месячных со сгустками, или кровотечениях вне цикла;
- бесплодии неясной причины;
- перед операциями в маточной полости;
- подозрении на онкологические процессы;
- после изменений слизистой, подтвержденных на УЗИ и не исчезнувших после месячных.
Выскабливание с лечебной целью может производиться в ситуациях:
- полипов на слизистой матки, которые не исчезают после медикаментозного лечения;
- гиперплазии (чрезмерном разрастании эндометрия) эндометрия (единственный метод лечения);
- маточных кровотечений (при различных причинах, в т.ч. и при невыясненных);
- неполного прерывания беременности;
- воспалений после аборта или после самопроизвольных выкидышей;
- рассечениях при сращениях маточных стенок;
- лечении эндометрита.
Противопоказания
Для любого оперативного вмешательства существуют общие противопоказания в виде инфекционных недугов с высокой температурой, воспалений острого течения, тяжелых общих недугах.
Выскабливание также не производят при некоторых гинекологических заболеваниях или состояниях:
- нормальной беременности;
- внематочной беременности;
- пороках развития или инфекционных процессах матки;
- деформирующих опухолях;
- менее 6 месяцев после прерывания беременности.
О возможности проведения выскабливания женщине всегда решает врач.
Виды выскабливания
Обычно используются два основных вида выскабливания:
- Раздельное. При этом способе вначале выскабливается цервикальный канал, а затем уже и сама матка. Он позволяет легче провести правильную диагностику и часто сочетается с гистероскопией, когда в матку вводится оптический прибор. Этот метод делает процедуру безопасной и снижает риск осложнений
- Обычный способ выскабливания с помощью хирургических инструментов. Такая манипуляция производится вслепую и может способствовать повреждению матки.
- Вакуумная чистка. Это щадящий метод, сводящий до минимума травматизм при вмешательстве. Используется он как метод диагностики, лечения или при проведении аборта.
Когда проводят чистку
Нежелательно производить чистку параллельно с начавшимися месячными из-за малой информативности таких результатов исследования.
Выскабливание рекомендуется производить за несколько дней до менструации. Исключением является манипуляция с целью удаления полипа. В этом случае выскабливание проводят после месячных, когда эндометрий самый тонкий.
Также нежелательно производить чистку матки в начале или средине цикла из-за рыхлости ее слизистой и риска возникновения кровотечений.
При чистке в начале цикла или в его средине велика вероятность гормонального сбоя в организме женщины. Ведь рост слизистой матки происходит параллельно с ростом яичниковых фолликулов. Если в этот момент внезапно удалить слизистую матки, то работа яичников нарушается – наступает противоречие между маточным и яичниковым циклом.
Как подготовиться к выскабливанию
Чистка матки может производиться по экстренным показаниям (например, при маточных кровотечениях). В таком случае подготовиться к данному вмешательству просто нет времени.
Если выскабливание производиться по плану, то подготовка к нему обязательна.
Влияние седловидной матки на беременность и роды.
Перед выскабливанием женщине обычно назначаются анализы:
- общего анализа крови и мочи;
- ЭКГ;
- коагулограммы (оценке свертываемости крови);
- на гепатиты, ВИЧ и сифилис;
- мазка из влагалища.
Для выскабливания женщина приходит натощак, сбрив волосы в промежности. Пациентке рекомендуют ограничить количество жидкости и взять с собой прокладки, тапочки, одноразовую пеленку, чистые х/б вещи (футболку, носки, халат).
Что ждет женщину при выскабливании
Конечно же, женщине важно заранее знать, к чему ей готовиться и что ее ждет в процессе чистки матки. Рассмотрим в общем, как производится выскабливание.
- Женщина заходит в операционную и располагается на столе, похожим на гинекологическое кресло.
- Анестезиолог уточняет возможные аллергические реакции пациентки и перенесенные заболевания.
- Женщине внутривенно вводят препараты для наркоза с кратковременным действием. После этого она засыпает и просыпается уже в палате. Никакой боли терпеть пациентке не придется. Кроме того, современные препараты не сопровождаются галлюцинациями или тяжелым выходом из наркоза.
Каким же манипуляциям подвергается пациентка при чистке?
- Перед операцией женщине вводится гинекологическое зеркало для обнажения шейки матки.
- Специальными щипцами «пулевками» гинеколог фиксирует шейку матки для обеспечения ее неподвижность в момент вмешательства.
- С помощью зонда специалист проникает в матку. Затем используются расширители для шейки матки до тех пор, пока она не начнет пропускать кюретку (инструмент для выскабливания). При этом ткани после соскоба помещают в специальную емкость.
- При использовании гистероскопа (прибора с камерой на конце) осматриваются все маточные стенки. Затем производится выскабливание. После процедуры гистероскоп вводится повторно для проверки результата. Именно благодаря гистероскопу удаляют различные патологические включения в матке (миоматозные узлы, полипы и др.) Обычно выскабливание длится не более 15-20 минут.
- После операции влагалище и шейка матки обрабатывается антисептиками. На живот женщине кладут лед для предупреждения кровотечения.
Женщину переводят в палату, где она находится несколько часов. После этого (или на следующий день) женщину нередко отпускают домой.
Возможные осложнения
Осложнения после чистки являются редкость. Для этого выскабливание должно производиться в медицинском учреждении квалифицированным специалистом.
Однако чистка является операцией и может иметь осложнения. Редкими, но возможными осложнениями при выскабливании, могут быть случаи:
- обострений гинекологических воспалений;
- сращений в тканях матки;
- прокола матки хирургическими инструментами;
- надрыва шейки;
- повреждений слизистой;
- оставлений в полости полипов, сращений или узлов, которые планировалось удалить;
- гематометры (скопления крови в матке)
При аккуратном выполнении манипуляций осложнения почти всегда удается избежать. Незначительные повреждения тканей после чистки заживают сами. Лишь массивные повреждения шейки или матки требуют оперативного вмешательства. При появлении воспалений или гематометры используется медикаментозное лечение.
Серьезным осложнением чистки является слишком сильное снятие слизистой. Это состояние часто приводит к бесплодию из-за невозможности закрепления плодного яйца.
Вакуумная чистка матки
Использование вакуума сводит к минимуму осложнения при вмешательствах в полости матки.
Помимо диагностики и лечения гинекологических заболеваний (гематометра, кровотечения), вакуумное выскабливание очень часто производят при:
- прерывании беременности;
- неполном аборте;
- удалении частей плодного яйца или плаценты;
- замершей беременности.
Выскабливание при вакуумном методе производится специальными наконечниками и вакуумным насосом. При этом за счет отрицательного давления в матке патологические ткани из матки выводятся наружу.
Вакуумный способ является более безопасным и щадящим способом выскабливания. При этом минимален риск гормональных сбоев и повреждений матки или ее шейки.
Осложнения при вакууме крайне редки, однако случаются. Помимо обычных осложнений чистки, осложнением после вакуумного выскабливания является воздушная эмболия.
Поведение женщины после выскабливания
После выскабливания у женщины обычно наблюдаются мажущиеся выделения в течение нескольких дней, связанные с гормональной перестройкой в организме. Обычно менструация начинается через месяц и может немного отличаться от нормальной (быть короче, скуднее и др.)
Боли в животе естественны после чистки, и бояться этого не стоит. Обычно при боли внизу живота рекомендуют использовать обезболивающие препараты.
Женщине после чистки рекомендуется соблюдать ряд ограничений для профилактики осложнений:
- Беречься от переохлаждений и физических нагрузок.
- Избегать высоких температур (парилки, ванны, сауны).
- Соблюдать гигиену половых органов.
- Отказаться от секса на месяц.
Планировать беременность после чистки врачи советуют не ранее, чем через полгода, после осмотра у гинеколога.
Беременность сразу после выскабливания может закончиться невынашиванием плода или его внутриутробной гибелью.
В современных условиях больницы бояться чистки женщине абсолютно не стоит. Благодаря этому полезному методу можно определить и излечить многие гинекологические патологии. Осложнения при процедуре выскабливания крайне редки, а само вмешательство происходит безболезненно для пациентки.
Оперативное удаление лейкоплакии шейки матки
Женщины, которые сталкиваются с таким заболеванием как лейкоплакия шейки матки, наверняка, уже прочитали все имеющиеся советы в интернете по лечению.
Но, тут нужно быть предельно осторожными, так как то лечение, которое подошло одному человеку, может вам навредить. Поэтому, в этой статье мы хотим вам рассказать про все без исключения методы оперативного удаления.
Конечно, врачи не всегда прибегают к удалению лейкоплакии шейки матки, а только в том случае, если медикаментозная терапия не принесла положительного результата.
Методы оперативного удаления лейкоплакии
Итак, рассмотрим все минусы и плюсы оперативного удаления лейкоплакии шейки матки. Начнем на наш взгляд с самых неудачных методов удаления.
Электрокоагуляция
Сначала нам хочется отметить электрокоагуляцию. Почему? Дело в том, несмотря на всю сложную конструкцию аппарата, а также простоту процедуры, многие врачи выявили очень неприятный факт. В 50% всех случаях, у женщин возникали серьезные осложнения.
К осложнениям можно отнести:
- Мучительную боль после того, как удалят лейкоплакию.
- Во время удаления, могут повредиться и здоровые ткани.
- Долгий процесс заживления.
- Часто у женщин возникает после процедуры сильное кровотечение.
Помимо этих неприятных минусов также хочется отметить, если использовать электрокоагуляцию молодым девушкам, но уже рожавшим, то появляются неэластичные рубцы, а от них уже избавиться невозможно. Поэтому, по мнению многих специалистов, а также пациенток, можно сделать вывод, что электрокоагуляция не самый хороший вариант избавиться от имеющейся проблемы.
Криодеструкция
Еще один метод удаления лейкоплакии шейки матки. Процедура проводится при помощи жидкого азота. Когда на пораженную область воздействуют низкими температурами (жидким азотом), то происходит отторжение небольших участков слизистого слоя.
Тут необходимо обратить ваше внимание, что полное отторжение поврежденного участка, наступает только через несколько месяцев. Естественно не каждую женщину это порадует, так как все это время, ее будут мучать сильные выделения.
Многие женщины могут смериться с проблемой выделения, но если вы узнаете еще об одном минусе криодеструкции, то сразу же откажетесь от процедуры.
Основной минус криодеструкции заключается в том, что после длительного удаления лейкоплакии, шейка матки может укоротиться. Чем же это так страшно? А тем, что впоследствии это отрицательно скажется на способности забеременеть.
Лазерная коагуляция
Самый на наш взгляд хороший метод устранения лейкоплакии — лазерная коагуляция.
Суть процедуры: перед тем как воздействовать на пораженный участок, шейку матку обрабатывают раствором Люголя. Зачем? Таким образом, можно создать четкое очертание лейкоплакии, и во время иссечения не повредить здоровые ткани.
Процедура длиться недолго, убрать всю пораженную область можно за 20-30 минут. Отметим, что после удаления, образуется слабовыраженная пелёнка, которая через несколько недель отпадает.
Основные преимущества лазерной коагуляции:
- Безболезненный метод, который не приносит никаких дискомфортных ощущений.
- Рецидив лейкоплакии маловероятен.
Многие врачи придерживаются именно лазерной коагуляции, ведь это действительно самый надежный способ избавиться от проблемы.
Но как же быть с минусами, разве их нет? Конечно есть, чтобы провести лазерную коагуляцию, необходимо немало заплатить, но это того стоит, тем более, что после операции женщина в дальнейшем сможет самостоятельно выносить и родить ребенка.
Как еще можно избавиться от лейкоплакии?
- В настоящее время есть еще один новый способ – радиоволновая хирургия.
- Это совершенно новая бесконтактная методика, с использованием специального электрода.
- Достоинства этого метода: минимальное повреждение здоровых клеток, эффект щадящий, но как и лазерная коагуляция дорогостоящая.
- В завершении нужно отметить, если медикаментозная терапия и оперативные методы удаления не принесли нужного результата, то врачи приступают к трахелэктомии.
- Трахелэктомия – полное удаление шейки матки, метод малотравматичный, тем более он позволяет сохранить сам орган (матку).
- Основная суть операции подразумевает ампутацию верхней части влагалища, а также удаления тазовых лимфатических узлов.
Важно! Даже после полного удаления шейки матки – репродуктивные женские органы сохраняются.
Помните, что метод лечения лейкоплакии определяется только лечащим врачом, ведь все зависит от возраста пациентки, а также от степени тяжести, сопутствующих заболеваний и морфологических изменений.
Лейкоплакия шейки матки лечение
Содержание:
Лейкоплакия являет собой патологический процесс, при котором происходит ороговение поверхности плоского многослойного эпителия шейки матки. На сегодняшний день механизм и причины ее развития недостаточно изучены.
По мнению многих исследователей, лейкоплакия шейки матки возникает на фоне гормональных изменений и, в первую очередь, нехватки эстрогенов.
Но у значительной части пациентов было выявлено нарушение циклической и базальной секреции эстрогенов, при этом преобладала фракция эстрадиола.
Формы лейкоплакии шейки матки
Исходя из морфологических критериев, гинекологией выделяется простая и пролиферативная формы лейкоплакии шейки матки.
Простая лейкоплакия шейки матки относится к фоновым изменениям (гипер- или паракератозу). При ней характерно наличие утолщения и ороговения поверхностных слоев эпителия. При этом клетками базального и парабазального слоев не претерпевается каких-либо изменений.
В случае развития пролиферативной трансформации происходит нарушение дифференцировки, пролиферации клеток всех слоев, отмечается появление атипичных структурных элементов. Данную форму лейкоплакии шейки матки врачи расценивают как начало предракового процесса — цервикальную интраэпителиальную неоплазию (CIN, дисплазию шейки матки).
Лейкоплакия бывает двух видов – чешуйчатая и тонкая:
- чешуйчатая лейкоплакия представляет собой плотную бляшку, которая возвышается над поверхностью эпителия;
- простая – тонкую бляшку, не возвышающуюся над эпителием шейки матки.
Причины лейкоплакии шейки матки
- Гормональный гомеостаз может изменяться на фоне нарушения функциональной взаимосвязи в цепи гипоталамус – гипофиз – яичники – матка, вследствие чего возникает ановуляция, относительная или абсолютная гиперэстрогения, развивается дефицит прогестерона, следствием которого может быть протекание гиперпластических процессов в органах-мишенях.
- Нередко возникновению лейкоплакии шейки матки предшествует:
- К фоновым факторам развития лейкоплакии шейки матки относится:
- К причинам развития лейкоплакии относятся травматические и химические повреждения шейки матки во время проведения хирургического прерывания беременности, диагностических выскабливаний, медикаментозного прижигания или диатермокоагуляции эрозии шейки матки, а также иных агрессивных вмешательств.
На фоне этиологических факторов происходит запуск механизмов, вызывающих кератинизацию клеток многослойного эпителия экзоцервикса. В результате постепенной перестройки клеток эпителия формируются роговые чешуйки, в которых не содержится гликоген. Очаги лейкоплакии шейки матки бывают единичными или множественными.
Симптомы лейкоплакии шейки матки
У многих пациенток лейкоплакия протекает без клинических симптомов и выявляется при гинекологическом осмотре по поводу других болезней половой системы. Иными словами, пациентки жалуются на сопутствующие гинекологические заболевания.
Диагностика лейкоплакии шейки матки
При визуальном осмотре лейкоплакия обнаруживается в виде множественных или единичных белесых бляшек на неизмененной слизистой оболочке в зоне трансформации и не сильно проявившейся гипертрофии шейки матки. Лейкоплакию следует дифференцировать от плоскоклеточной метаплазии, молочницы, комочков слизи и проявлений кистозного расширения желез.
Для постановки точного диагноза необходимо проведение:
- гистологического,
- цитологического,
- кольпоскопического исследований.
Морфологическое исследование биоптированной ткани и колькоскопия являются наиболее информативными. Кроме того, если при кольпоскопии возникли подозрения на предраковые процессы в шейке матки, то постановка окончательного диагноза возможна только на основе результатов гистологического исследования биопсии ткани, взятой с пораженного участка.
Лечение лейкоплакии шейки матки
При лечении лейкоплакии применятся такие методики:
- лазерная хирургия,
- криохирургия,
- электрохирургия.
ЛАЗЕРНАЯ ХИРУРГИЯ. Метод с использованием лазера считается наиболее безопасным и простым. Лечение не сопровождается повреждением окружающих лейкоплаксию тканей, кровотечением и образованием струпов. Лазерокоагуляция проводится в женской консультации, без обезболивания, на четвертый-седьмой день менструального цикла. Длительность заживления зависит от распространения патологического процесса.
КРИОХИРУРГИЯ. Криохирургический метод с применением азота и закиси азота с использованием высокоинтенсивного лазера считается наиболее эффективным.
ЭЛЕТРОХИРУРГИЯ. Диатермохирургическая методика хоть и высокоэффективна, но при ее проведении отмечаются осложнения: повышенная кровоточивость в процессе операции и при отторжении струпа, развитие эндометриоза шейки матки, синдрома оагулированной шейки и нарушение репродуктивной функции в результате стеноза цервикального клапана.
Необходимо, чтобы лечение было комплексным:
- гормональное,
- иммуностимулирующее,
- антибактериальное (при инфекции нижнего отдела половых органов),
- лазеро- или криодеструкция,
- коррекция микробиоценоза.
Хирургические методы лечения (ампутация шейки матки, реконструктивно-пластические операции) целесообразно применять при выраженной гипертрофии и деформации. Следует помнить, что простая лейкоплакия (без наличия атипизма) – доброкачественное заболевание, а с атипизмом является предраковым состоянием. Исходя из этого, врач и выбирает метод лечения.
Осложнения и последствия
В случае несвоевременного и недостаточного лечения лейкоплакии шейки матки возможно возникновение такого осложнения, как ее перерождение в дисплазию, а затем есть вероятность, что в результате этого разовьется рак шейки матки.
К последствиям лейкоплакии можно отнести повторное ее образование.
Кроме этого, ей могут быть усугублены инфекционно-воспалительные процессы, протекающие во внутренних половых органах, и/или лейкоплакия шейки матки может способствовать развитию таких процессов.
Реабилитация после операции
Для скорейшего выздоровления и избегания возникновения последствий после проведения хирургического вмешательства при лейкоплакии шейки матки необходимо:
- воздержаться от половой жизни в течение 1-го-2-х месяцев;
- отказаться от применения влагалищных тампонов;
- воздержаться от посещения бани, сауны, купания в открытых водоемах в течение 1-го-2-х месяцев.
Кроме этого, для благоприятной реабилитации после осуществления операции противопоказано переохлаждение, перегревание, употребление алкогольных напитков, перенесение физических нагрузок.
Прогноз
После излечения лейкоплакии шейки матки прогноз в случае отсутствия атипии, папилломавирусной инфекции, устранения неблагоприятных фоновых факторов благоприятен. Если сохраняется первопричина заболевания, то есть вероятность манифестного течения и перехода лейкоплакии в цервикальный рак.
Чтобы избежать рубцовой деформации шейки матки при простой лейкоплакии у женщин, которые в будущем планируют деторождение, желательно применение щадящих методов деструкции — радиохирургического лечения, лазерной вапоризации, криодеструкции, химической коагуляции. При ведении беременности у данной группы пациенток необходим повышенный контроль над состоянием шейки матки.
Профилактика
Для профилактики развития лейкоплакии шейки матки необходимо:
- обеспечение своевременного лечения нарушений менструального цикла и сопутствующих инфекционно-воспалительных процессов внутренних половых органов;
- регулярное посещение гинеколога и проведение кольпоскопии.
Видео — Лейкоплакия шейки матки (программа «Жить здорово»)
Выскабливание матки
Направление на выскабливание полости матки получают многие женщины после планового гинекологического осмотра. Но мало кто из врачей объясняет, что это за процедура. Поэтому женщины начинают бояться даже самого названия этой манипуляции. Поспешим развеять необоснованные страхи и подробно разберемся, что же такое выскабливание, как и зачем оно проводится.
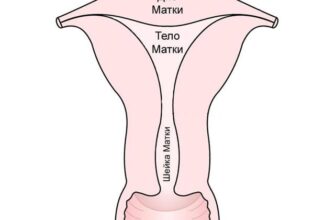
Полость матки выстлана эндометрием — это ее слизистая оболочка. В течение менструального цикла толщина эндометрия увеличивается, чтобы принять яйцеклетку. Когда беременность не наступает, невостребованные клетки покидают матку вместе с менструальными выделениями.
При чистке врач удаляет верхний слой эпителия матки и шейки. Ростковые клетки, из которых вырастает новая слизистая, остаются нетронутыми.
Выскабливание — это суть процедуры, сама же манипуляция называется иначе:
- Раздельное диагностическое выскабливание. Раздельное, потому что образцы тканей с шейки и матки собираются и исследуются отдельно.
- Диагностическое выскабливание под контролем гистероскопии. Это более точная процедура, во время которой врач может наблюдать за происходящим при помощи гистероскопа.
Выскабливание проводят с помощью кюретки или вакуумного отсоса. Инструмент выбирает врач в зависимости от показаний к процедуре.
Показания
Гинекологическая чистка может проводиться в диагностических целях, когда необходимо получить ткани для гистологического исследования, или же в лечебных, когда удаляется патологическое образование.
Выскабливание – это оперативные метод лечения массы патологий, в числе которых:
Подготовка
Чаще всего чистку проводят перед месячными — в это время шейка матки податлива к раскрытию.
- коагулограмму;
- общий анализ мочи и крови;
- ЭКГ;
- анализы на ВИЧ, гепатиты, сифилис;
- мазок из влагалища.
За несколько дней до чистки прекратите спринцевания, применение вагинальных препаратов, откажитесь от половых контактов.
Как делают
В назначенный день следует приходить в стационар натощак. Принесити с собой гигиенические прокладки, сменное белье, рубашку.
Процедура проводится в малой операционной на столе с ножками, как в гинекологическом кресле. Анестезиолог делает внутривенный укол, после которого наступает наркоз на 15-30 минут. Современный наркоз не вызывает галлюцинаций: наступает обычный сон без сновидений. Естественно, во время операции боль не почувствуется.
Операция выполняется следующим образом:
- во влагалище вводится зеркало;
- шейка фиксируется специальными щипцами;
- специальным жезлом измеряется внутренний размер полости матки;
- при помощи расширителей — набора металлических палочек разной толщины — расширяется канал шейки матки до размера маленькой кюретки (инструмент, похожий на заточенную ложечку);
- выскабливается слизистая шейки матки, материал для анализа собирается в отдельную емкость;
- если это необходимо, в матку вводится гистероскоп — тоненькая трубочка с камерой, проводится осмотр стенок;
- кюреткой удаляется верхний слой эндометрия, материал собирается для анализа;
- вводится гистероскоп для осмотра результата, если удалили не все, вновь используют кюретку;
- снимают щипцы с шейки, обрабатывают наружный зев и влагалище антисептиком, на живот кладут лед;
- переводят пациентку в палату, в которой необходимо пробыть несколько часов для полной уверенности в отсутствии развития острых осложнений.
- Видео: Проведение лечебного выскабливания полости матки (кюретажа)
- В отличие от кюретажа, при вакуумной аспирации существует возможность без травмирования окружающих тканей удалить:
- остатки плодного яйца или плаценты;
- замершую беременность;
- гематометру;
- остановить дисфункциональное маточное кровотечение.
Во время операции после расширения шейки в матку вводится наконечник шприца-аспиратора, который создает вакуум вокруг образования и втягивает его в себя, не повреждая слизистой. В этом и есть главное отличие вакуумной чистки от выскабливания кюреткой.
Обследование и лечение после выскабливания
Ткани, удаленные с поверхности матки и шейки, собираются в отдельные баночки и отправляются на гистологию. Там изучается строение клеток и определяется их природа для выявления онкологии. Результат анализа будет готов дней через 10-15.
Из медикаментов после процедуры назначают короткий курс антибиотиков для профилактики воспаления и болеутоляющее от болей в животе.
Восстановление
Первые часы после операции будет обильное выделение крови со сгустками. Спустя несколько часов выделения станут менее обильными, через сутки станут мажущими, а наблюдаться будут примерно до 7-10 дней.
Если они прекратятся раньше и одновременно появится сильная тянущая боль внизу живота, обязательно свяжитесь с гинекологом — это может оказаться признаком гематометры.
Легкая тянущая боль как при месячных на фоне остаточных выделений не является патологией.
Первые 10-15 дней после операции нужно воздержаться от:
- половых контактов;
- использования тампонов;
- спринцеваний;
- посещения сауны, купания в водоеме, бассейне, ванне;
- приема препаратов на основе ацетилсалициловой кислоты.
Дней через 10-14 не забудьте посетить врача: в это время будет готова гистология, по результатам которой может быть назначено дополнительное лечение.
Менструация после чистки обычно приходит с задержкой на несколько дней. Если спустя 2 месяца месячные не начались, обязательно обратитесь к врачу.
Планировать беременность после выскабливания можно уже спустя несколько недель, однако с зачатием лучше потерпеть пару месяцев: за это время вы успеете пролечиться, а матка и шейка полностью восстановятся.
Возможные осложнения после выскабливания
Переносится выскабливание достаточно легко, если попадаете к хорошему анестезиологу и аккуратному гинекологу. Лишь в единичных случаях возникают осложнения.
- Перфорация матки. Проткнуть матку могут любым расширителями или зондом из-за того, что не открывается шейка либо ткани матки рыхлые. Мелкие перфорации затягиваются сами, а крупные зашивают;
- Надрыв шейки матки. Шейка может быть дряблой, потому щипцы при натяжении иногда соскальзывают, травмируя ткани. Мелкие надрывы заживают самостоятельно, на крупные накладывают швы;
- Воспаление матки. Воспаление начинается, если операцию делают на фоне воспаления, нарушают требования антисептики, не прописывают антибиотики. Для лечения назначают курс антибиотиков.
- Гематометра. После выскабливания матка кровоточит. Если шейка внезапно закрывается (тугая шейка), кровь не может покинуть матку, образует сгустки — появляются воспаление и сильные боли.
- Избыточное выскабливание. Если врач выскабливает толстый слой ткани, могут повредиться ростковые клетки. В этом случае слизистая не вырастает. Состояние не корректируется и грозит бесплодием.
Если процедура проводится аккуратно и правильно, осложнения не возникают.
Сделать выскабливание в Москве
- Многопрофильный медицинский центр «СМ-Клиника»: метро Войковская, ул. Клары Цеткин 33/28. Стоимость — 15000 руб;
- Многопрофильный медицинский центр «Дельтаклиник»: станция метро Курская, пер. Наставнический 6 или 2-й Сыромятнический переулок 11. Цена — 10000 руб;
- Многопрофильный медицинский центр «Бест Клиник»: метро Красносельская, ул. Нижняя Красноселькая 15/17. Цена — 12100 руб;
- Многопрофильный медицинский центр НИАРМЕДИК: станция метро Полежаевская, пр. Маршала Жукова 38/1. Стоимость РДВ — 5900 руб.
Установлен диагноз «лейкоплакия шейки матки»: лечение и осложнения в случае его отсутствия 1
Лейкоплакия – патологическое состояние, при котором начинают неадекватно и не свойственно для эпителия в данном месте появляться зоны ороговения (утолщаться, затем слущиваться).
Подобное может развиваться на наружных половых органах, шейке матки и влагалище, в полости рта и других местах. Патология протекает малосимптомно, часто наблюдается ее злокачественное перерождение. В этом вся опасность заболевания.
Что способствует развитию лейкоплакии шейки матки, как выявить и вылечить недуг?
Причины появления лейкоплакия шейки матки
Синоним понятия «лейкоплакия» — гиперкератоз. Это абсолютно равнозначные понятия. Точных причин для развития заболевания не выявлено. Но под действием факторов многослойный плоский эпителий начинает ороговевать.
Можно выделить следующие основные провоцирующие моменты:
- Не тщательное соблюдение личной гигиены. Рекомендуются подмывания 1 — 2 раза в день. Спринцевания и другие подобные манипуляции следует проводить только по назначению врача.
- Беспорядочные половые контакты и, как следствие этого, различные инфекции (трихомонады, гонорея, вирусные поражения и т.д.). Часто они протекают длительно, либо не полностью излечиваются и провоцируют подобные изменения на шейке матки.
- Нарушение работы эндокринных органов, наибольшую роль играет щитовидная железа, репродуктивная система женщины.
- Иммунодефицитные состояния, на фоне которых многие процессы в организме женщины протекают патологические.
- Серьезные послеродовые травмы шейки матки, ее рубцовая деформация.
- Различные постоянные механические травмы шейки матки: бурные половые контакты, неправильно установленная внутриматочная спираль, многочисленные аборты, биопсии и т.п. Данные процедуры стимулируют усиленное деление клеток плоского эпителия шейки матки, в результате чего могут происходить сбои, мутации.
Рекомендуем прочитать статью о цервикальной эктопии шейки матки. Из нее вы узнаете о признаках цервицита и его влиянии на шейку матки, причинах развития эктопии и методах лечения.
А здесь подробнее о дисплазии шейки матки.
Симптомы лейкоплакии шейки матки
В большинстве случаев патология протекает незаметно для женщины. Нет болей, выделений и т.д. Иногда все-таки можно обратить внимание на следующие симптомы:
- Увеличение количества влагалищных белей, причем часто они могут иметь неприятный запах. Чем обширнее поражения, тем больше выделений.
- Если гиперкератоз затрагивает наружные половые органы, появляется зуд в этой области, сухость, расчесы. Иногда женщина отмечает белые пятна в местах лейкоплакии.
- Также при выраженном гиперкератозе шейки матки могут появляться кровянистые контактные выделения (после интимных отношений, особенно бурных).
Все остальные признаки, которые может отмечать женщина, не связаны непосредственно с лейкоплакией, чаще всего они просто отражают состояние здоровья женщины на данный момент.
Формы лейкоплакии шейки матки
Лейкоплакия может затрагивать часть шейки матки или почти всю ее поверхность. С точки зрения клинической картины можно выделить следующие формы:
- Плоска лейкоплакия, для которой характерно появление участков серо-белого цвета, при этом по плотности они практически не отличаются от остального эпителия. При дотрагивании пинцетом или другим предметом «налет» не снимается и не травмируется. При гистологическом исследовании (после биопсии) определяются акантоз и паракератоз.
- Веррукозная (бородавчатая) лейкоплакия характеризуется появлением «наростов», бугристостей. Образуются они вследствие того, что постоянно ороговевающие клетки эпителия не слущиваются, а остаются на месте. При осмотре сразу же видны подобные «бородавки».
- Язвенно-некротическая форма, при которой на месте гиперкератоза с течением времени появляются дефекты тканей. Внешне отличить от обычной эрозии сложно, уточнить диагноз помогает биопсия.
Смотрите на видео о лейкоплакии шейки матки:
Диагностика лейкоплакии шейки матки
Чаще всего обнаруживается лейкоплакия случайно при профилактических осмотрах или на фоне других заболеваний, чаще всего воспалительного характера. Диагностические мероприятия включают в себя следующее:
- Осмотр на гинекологическом кресле с помощью зеркал. Так можно предположить наличие очагов и составить план дальнейшего обследования.
- Мазок на флору из заднего свода влагалища. Помогает выявить инфекцию, а также отличить кандидозный налет от лейкоплакии.
- Бактериологический посев содержимого влагалища определяет преимущественных патогенов, их количество и чувствительность к препаратам. После курса правильно подобранного лечения лейкоплакия будет легче поддаваться лечению.
- Обязательно выполняется цитологическое исследование. Ведь лейкоплакия онкопредрасположена, а взятие такого мазка из цервикального канала поможет определить степень выраженности процесса.
- Но наиболее важным этапом в диагностике является биопсия – иссечение небольшого участка тканей шейки матки для последующего гистологического исследования. Только так можно со 100% достоверностью исключить/подтвердить рак. Также биопсия позволяет узнать степень распространенности процесса (на какую глубину тканей уходят изменения). Данная процедура может выполняться в амбулаторных условиях, для ее проведения не нужно дополнительное обезболивание.
- Кольпоскопия помогает выявить лейкоплакию, даже если визуально она еще не определяется. Возможно это благодаря тому, что эпителий «с новыми функциями» не так интенсивно накапливает крахмал или вообще теряет эту способность. И при дополнительном окрашивании эти участки хорошо заметны. Также оптимальным вариантом является выполнение прицельной биопсии – под контролем кольпоскопа.
- В некоторых ситуациях необходимо выполнение выскабливания полости матки и цервикального канала с гистологическим исследованием полученного материала. Вместо обычного РДВ может быть выполнена гистероскопия. Помимо основных манипуляций, она дает возможность визуально оценить состояние органа, а также провести дополнительные процедуры (прижигание, удаление полипов и т.п.).
Лечение лейкоплакии шейки матки
Подходы к лечению лейкоплакии зависят от многих составляющих. Из основных можно выделить следующие:
- планирует ли женщина в будущем беременность;
- возраст;
- насколько процесс распространенный;
- рецидив это или впервые выявленный случай и некоторые другие моменты.
При обнаружении фактора, провоцирующего формирование лейкоплакии, следует стремиться его удалить или снизить влияние на орган. Чаще всего используются следующее методы, препараты:
- Антибактериальная и противовоспалительная терапия. Оптимально, если препараты подбираются с учетом чувствительности флоры и после проведенного полного обследования на патогены.
- Противовирусные лекарства в случае, когда обнаруживаются ВПЧ, ВПГ и т.д.
- Иммуномодулирующие средства – интерфероны, витамины и т.п.
- Обработка шейки матки Солковагином применяется на фоне консервативного лечения, если участок гиперкератоза небольшой, глубокие ткани не вовлечены в процесс.
- Лазерное удаление может использоваться даже при обширных поражениях, рецидивах при исключении онкологического процесса. При этом удаляется участок шейки матки, происходит термический ожог тканей. После такого лечения необходим еще период заживления в 3 — 4 недели.
- Радиволновая конизация – иссечение тканей с помощью «радиоволнового ножа». Это один из популярных и относительно щадящих методов. Он может использоваться при сочетании с дисплазией даже выраженной степени.
- Криодеструкция – воздействие на пораженный участок жидким азотом, после чего формируется нежный рубец. Используется при небольшом и неглубоком поражении.
- Также может использоваться такой метод, как ДЭК (диатермокоагуляция). Он наиболее травматичный и требует длительного периода заживления.
- При сочетании дисплазии и лейкоплакии или предраковых состояний, при рецидиве гиперкератоза в индивидуальном порядке предпочтение может быть отдано более серьезным оперативным методикам. Это ампутация шейки, конусовидная резекция или даже удаление матки (например, если есть миоматозные узлы, не поддающаяся лечению гиперплазия эндометрия и т.п.).
Но необходимо понимать, что вряд ли такое лечение поможет избавиться от патологии. Это не более чем дополнение к основным схемам терапии.
Профилактика появления лейкоплакии шейки матки
Специфической профилактики для лейкоплакии нет. Основные рекомендации следующие:
- Следует отдавать предпочтение барьерным методам защиты при половых контактах (презервативам), особенно сексуально активным девушкам. Это профилактика ИППП.
- Следует регулярно обследоваться у гинеколога (даже при отсутствии жалоб), своевременно и в полном объеме проводить необходимо лечение.
- Желательно избегать выполнения абортов, многочисленных выскабливаний и других травмирующих шейку матки процедур.
- Также следует вести здоровый образ жизни. Избыточный вес, курение, нездоровая еда косвенно способствуют развитию лейкоплакии. Ведь нарушенный метаболизм, избыток токсинов в организме – все это приводит к мутациях и изменениям свойств клеток.
Важные вопросы пациенток
Встретившись с лейкоплакией, у женщин обычно возникает много вопросов, так как патология «не на слуху». Вот некоторые из них:
- Лейкоплакия шейки матки – это рак или нет? Гиперкератоз относится к факультативным предракам, т.е. патология часто приводит к злокачественному росту. У каждой третьей женщины с раком шейки матки гистологически подтверждается сопутствующая лейкоплакия. Вероятность такого перерождения индивидуальна, играют роль многие факторы. Но в любом случае тщательные и регулярные осмотры у врача помогут выявить недуг (даже если это рак шейки матки) на ранней стадии, когда вероятность радикального излечения близится к 100%.
- Насколько опасна патология при беременности? Нельзя привести какие-то конкретные цифры, все очень индивидуально у каждой женщины. Важно, как и когда выявлена лейкоплакия, есть ли сопутствующая патология шейки матки и т.д. Но если гиперкератоз обнаружен во время беременности, лечение проводится после родов. А в период вынашивания осуществляется тщательный контроль за процессом.
- Может ли лейкоплакия вернуться? Гиперкератоз – нарушение функционирования клеток шейки матки. Если патологический участок удален полностью, провоцирующие факторы минимизированы, то вероятность рецидива патологии минимальна, но все равно сохраняется. Если же выбрано не наиболее эффективное лечение, или женщина не следует рекомендациям, риск вновь заполучить лейкоплакию очень высок.
Прогноз после лечения
При своевременном обнаружении и грамотном лечении лейкоплакия не представляет особой угрозы. Но женщинам, у которых она выявлена, необходимо более тщательно следить за своим здоровьем, проходить регулярные осмотры и сдавать все рекомендуемые анализы. Следует помнить, что гиперкератоз – предраковое состояние, но не онкологическое.
Рекомендуем прочитать статью о месячных при и после эрозии шейки матки. Из нее вы узнаете о нарушении менструального цикла при эрозии шейки матки, лечении заболевания и восстановлении менструаций.
А здесь подробнее о последствиях прижигания эрозии шейки матки.
Лейкоплакия – заболевание, при котором клетки эпителия приобретают несвойственное им качество – ороговение. Такое аномальное функционирование повышает вероятность развития рака шейки матки.
Протекает лейкоплакия малосимптомно, поэтому выявляется чаще при профилактических осмотрах или случайно.
Своевременное лечение помогает выявить гиперкератоз в той стадии, когда не произошло озлокачествление тканей.
выскабливание цервикального канала при дисплазии
2016-04-14 20:24:07
Спрашивает Ольга:
Здравствуйте, мне 29 лет, беременностей не было. Полтора года назад при планировании беременности обнаружили дисплазию 1ст и ВПЧ 16 высокой нагрузки. Назначили мне тогда свечи генферон и еще что-то. Через полгода сдаю повторно анализы — снова дисплазия 1ст. и ВПЧ.
Сделали расширенную биопсию с выскабливанием цервикального канала под общей анастезией — гистология показала хронический цервитит и cin 1. Проколола курс Аллокин альфа, через неск-ко месяцев анализ показывает прежние результаты. Пропила курс гроприносина — через неск-ко месяцев сдаю цитологию — cin 1 и впч 16 высокой нагрузки на месте.
Очень хочется забеременнеть уже, но как быть с этими диагнозами, которые никак не поддаются лечению? Можно ли беременнеть с ними?
2014-03-03 16:07:13
Спрашивает Виктория:
Здравствуйте! Мне 37 лет, двое детей. Планирую третьего. При обследовании обнаружили дисплазию 1-2 ст. Заключение врача: аномальная колпоскопическая картина 2 степени. ЗТ 3 типа. Цитологическое исследование: экзоцервикс — дисплазия 1, эндоцервикс — дисплазия 1-2. Экзоцервицит. ВПЧ 58 типа обнаружен. Врач рекомендует эксцизионную биопсию ШМ и настаивает на выскабливании цервикального канала. Вопрос: подскажите, пожалуйста, обязательно ли это делать сейчас, или лучше сначала родить третьего, потом лечиться? Какие последствия у данной процедуры? имеется в виду для планирования беременности? Через какое время я смогу планировать Б? Каким способом лучше проводить выскабливание, если будет возможность выбирать?(читала про радиоволновое — мне подойдет?)
Спасибо!
04 марта 2014 года
Отвечает Корчинская Иванна Ивановна:
Вначале Вам необходимо решить вопрос с эрозией, а затем планировать беременность через 6 мес. после лечения. Вам правильно рекомендовали проведение биопсии, по ее результатам гинеколог спланирует дальнейшую стратегию.
2010-10-13 20:00:34
Спрашивает Ольга:
Здравствуйте!история моя такая:с 17 лет я начала половую жизнь сейчас мне 19 до сих пор один единственный половой партнер.в марте этого года я забеременнела, у меня недели 2 болел живот, но из — за экзаменов в колледже я не могла попасть к врачу.потом я пошла все — таки к гинекологу, у меня начались выделения коричневые.меня послали на узи, осмотр…после чего мне сделали выскабливание.диагноз поставили:замершая беременность на 7, 5 недель, и кондилома.после этого я обратилась в клинику платную и у меня обнаружили вирус папиломы и инфекции, эрозию и ту же кондилому.инфекции вылечили и отправили в онкологический диспансер срезать кондилому.вот выписной эпикриз:диагноз при поступлении:suspicio Злокачественное новообразование шейки матки, Дисплазия шейки матки 2 ст 1 б кл, гр. состояние после биопсии,la кл.гр.Хирургическое лечение:Название операции:Выскабливание цервикального канала и полости матки ДЭК шейки матки.Особенности послеоперационного периода:соскоб из ц/канала Ранняя фаза пролиферации Конизированная часть шейки матки — Лейкоплакия с дисплазией 1 — 2 ст. Морфологические признаки HPV инфекции. Клинический (заключительный) диагноз:дисплазия шейки матки, дисплазия шейки матки 2 ст 1 б кл,гр состояние после выскабливания цервикального канала и ДЭК шейки матки,lб кл.гр. После этого врач назначил мне свечи Депантол в течении месяца вставлять.У меня вопрос: 1)лейкоплакия с дисплазией 2 ст это плохо? 2)я могу иметь детей с таким диагнозом? и как скоро?в мае выскабливали, а операцию делали 30 сентября этого года? 3)вирус папиломы опасен и как от него избавиться? 4)что делать с эрозией, мне не хотят её прижигать?
что вы мне посоветуете в такой ситуации?
25 октября 2010 года
Отвечает Силина Наталья Константиновна:
Уважаемая, Ольга, когда врач проводил Вам конизацию, он убрал эрозию. Ваше лечение не заканчивается на этом. Необходимо принимать изопринозин в течение 28 дней. Затем провести кольпоскопию и провести вакцинацию Цервариксом.
2011-09-26 13:31:22
Спрашивает Вероника:
Добрый день! Мне 27 лет, беременностей не было. На приёме у гинеколога была обнаружена эрозия ш/м. Сдавала мазок на инфекции + ПЦР: бактериальный вагиноз, кандидоз. Остальное — отрицательно, в т.ч. ВПЧ. Пролечила свечами «Бетадин» и «Генферон». Было проведено цитологическое исследование, кольпоскопия, после чего из подозрительных участков взята конхотомная биопсия. По результатам которой было вынесено заключение: заживающий эндоцервикоз с очаговой тяжёлой дисплазией плоского эпителия. После этого мне порекомендовали лечь в стационар,что я и сделала, где мне была проведена гистероскопия, диагностическое выскабливание и взята ножевая биопсия. Гистероскопия: Длина полости матки 6,0 см. Полость матки не деформирована. Слизистая бледно-розовая, тонкая. Сосудистый рисунок не выражен. Устья маточных труб свободные. Диагностическое выскабливание стенок полости матки и цервикального канала.Ножевая биопсия шейки матки. Гистологический анализ: Эндоцервикоз с эпителизацией по 1 типу, очаговая слабая дисплазия. Железисто-фиброзный полип цервикального канала. Эндометрий фазы пролиферации. После этого всего рекомендована диатермоэлектроэксцизия шейки матки.
У меня такой вопрос: действительно ли в моём случае — это наиболее эффективный метод лечения? Как это отразится на будущей беременности, родах? Что делать с полипом? Будет ли он удалён при этой процедуре?
30 сентября 2011 года
Отвечает Товстолыткина Наталия Петровна:
Здравствуйте, Вероника. Начнем с приятного – железисто-фиброзный полип цервикального канала уже удален и исследован.
Относительно метода лечения дисплазии шейки матки, то легкую дисплазию шейки матки можно лечить щадящими методами – лазерной или крио- деструкцией, методом выбора лечения тяжелой дисплазии является диатермоконизация шейки матки. Т.е.
решить этот вопрос должен Ваш врач с учетом той кольпоскопической картины, которую он наблюдает в данном случае. Но беременеть Вы сможете независимо от метода лечения.