Паракетароз — нарушение структуры слизистой оболочки шейки матки. Это серьезная патология, которую не стоит оставлять без внимания. Отсутствие лечения может привести к серьезным осложнениям и даже к развитию онкологии. Подробно знать, что это такое — паракератоз плоского эпителия шейки матки, ипричины, по которым нельзя игнорировать заболевание должна каждая женщина.
Паракетароз шейки матки: определение заболевания и его основная характеристика
Паракетароз шейки матки — патологический процесс, который развивается при наличии воспалительных процессов. Слизистая оболочка шейки матки грубеет и становится сморщенной.
Вследствие этого ткани теряют свою эластичность и травмируются. Часто это происходит во время полового акта.
Патология влечет за собой изменение морфологических характеристик слизистой в виде:
- Утолщения рогового слоя.
- Устранения зернистости.
- Возникновения палочкообразных ядер.
Паракетороз разделяют на две формы проявления:
- Поверхностная — поражает небольшой участок и не представляет серьезной угрозы.
- Очаговый паракератоз шейки матки — значительно изменяет строение клеток и поражает обширные участки тканей.
Опасность появления паракетароза
Паракетароз является предраковым состоянием и серьезно угрожает жизни женщины. Поэтому, заболевание нельзя оставлять без внимания и при обнаружении первых симптомов срочно обратиться к гинекологу.
В чем заключаются причины возникновения болезни
Также возникновению паракетароза способствуют:
- Половые инфекции.
- Гормональный сбой.
- Дисфункция яичников.
- Эрозия шейки матки.
- Аборты.
- Травмы шейки матки.
- Ослабленный иммунитет.
- Истощение организма.
- Роды.
- Хирургическое вмешательство.
- Недостаток цинка.
- Химиотерапия.
- Несоблюдение интимной гигиены.
Симптоматика
Достаточно часто заболевание протекает бессимптомно. Из-за этого болезнь выявляется на поздних стадиях развития, что способствует развитию осложнений.
Поводом для беспокойства являются такие признаки паракератоза:
- Дискомфорт во время полового акта.
- Выделения с примесью крови.
- Неприятный запах из влагалища.
Важно знать! Встречаются случаи, когда паракетароз проявляется в виде симптомов болезни спровоцировавших его развитие.
Методы диагностики
Диагностика начинается с гинекологического осмотра и сбора анамнеза. Врачу нужно сообщить обо всех перенесенных ранее заболеваниях, операциях. А также о характере и частоте сексуальной жизни.
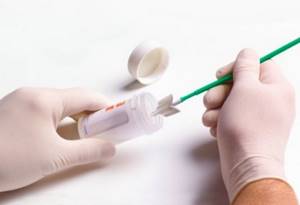
- Жидкостная цитология — со слизистой оболочки шейки матки берутся образцы для анализа. Это самый точный способ для выявления патологий в клетках.
- Онкоцитология — необходима для выявления раковых клеток и новообразований.
- Кольпоскопия — позволяет определить локализацию и размер пораженных тканей.
- Гистологический анализ — проводится для обнаружения перерожденных клеток.
Для выяснения причин развития болезни проводятся анализы на наличие бактериальных и вирусных инфекций. Для обнаружения воспалительных процессов и определения уровня гормонов делается забор крови.
Следует знать! В некоторых случаях может быть назначена консультация эндокринолога и онколога.
Лечение
После получения результатов исследований и подтверждения диагноза разрабатывается план лечения паракератоза шейки матки. Он подбирается индивидуально для каждого пациента с учётом всех особенностей. Берется во внимание:
- Возраст.
- Состояние репродуктивной системы.
- Степень развития.
- Физическое здоровье.
Прежде всего устраняется причина спровоцировавшая паракетароз. Устраняются инфекции и дисбактериоз влагалища. Назначаются:
- Противовирусные.
- Противовоспалительные.
- Антисептические препараты.
Важным этапом является укрепление иммунитета. Для этого следует принимать витаминные комплексы, а также придерживаться специальной диеты. Она подразумевает употребление свежих фруктов, ягод, овощей. Рекомендуется отказаться от слишком жирной, острой и солёной пищи. А также от алкоголя и табачных изделий.
Если консервативные методы не приносят положительных результатов, принимается решение о проведении операции. Для устранения пораженных участков может быть выбран один из методов:
- Лазерная вапоризация — пораженные участки испаряются под воздействием лазерного луча.
- Диатермокоагуляция — подразумевает прижигание ороговевшей слизистой при помощи переменного тока.
- Конизация — удаление ороговевших тканей хирургическим скальпелем.
Риски развития тяжёлых последствий
Отсутствие лечения может повлечь за собой серьезные осложнения. Самым опасным считается неоплазия, это предраковое состояние. Риск развития онкологии очень велик.
Паракетароз негативно влияет на репродуктивную функцию и может стать причиной бесплодия.
- Также стоит обратить внимание: что такое мастодиния молочных желез и насколько серьезной является патология.
- Может ли женщина с диагнозом моносомия родить ребенка, информация по ссылке.
Принимать ли ванну во время месячных: venerolog-ginekolog.ru/gynecology/menstruation/vanna-pri-mesyachnyih.html.
Паракетароз шейки матки и беременность
Прогрессирование заболевания препятствует зачатию. Но если женщина уже беременна, то роды могут привести к разрывам тканей, так как они теряют свою эластичность.
Если причиной паракетароза является гормональный дисбаланс, то вероятнее всего произойдет выкидыш.
Чтобы не допустить такого развития событий, нужно ответственно подходить к вопросу планирования беременности. Предварительно нужно сдать необходимые анализы и вылечить все имеющиеся заболевания.
Профилактические меры
Для того, чтобы избежать развития заболевания, следует придерживаться некоторых рекомендаций:
- Заниматься только защищённым сексом.
- Соблюдать интимную гигиену.
- Не принимать ванну с горячей водой.
- Не злоупотреблять спиртными напитками и табачными изделиями.
- Регулярно посещать гинеколога.
- Употреблять продукты содержащие цинк.
Важно! Необходимо обязательно сделать прививку от вируса папилломы человека.
Своевременное выявление патологии позволяет подобрать необходимый метод лечения и избежать серьезных осложнений. Поэтому, необходимо регулярно осуществлять профилактический гинекологический осмотр.
Почему важно проходить диагностику и своевременное лечение заболеваний шейки матки, подробно на видео:
Паракератоз шейки матки
Прием (осмотр, консультация) врача-акушера-гинеколога первичный Прием (осмотр, консультация) врача-акушера-гинеколога повторный Интравагинальное введение лекарственных препаратов (без стоимости лекарственных препаратов) Гистероскопия (диагностическая)
* Стоимость услуг может отличаться в зависимости от филиала и необходимости приобретать дополнительные расходные материалы. Информацию уточняйте в контакт-центре
м. Проспект Вернадского ул. Лобачевского, д. 42, стр. 4
- Поликлиника
- Стационар
- Стоматология
- Пластическая хирургия
- ЭКО
м. Трубная, м. Цветной бульвар, м. Тверская 1-й Колобовский переулок, д. 4
- Поликлиника
- Ведение беременности
- Стоматология
м. Международная БЦ «Северная Башня»,
ул. Тестовская, д.10, 1-й подъезд.
Патогенез
Паракератозом называется нарушение процессов ороговения эпителиального или слизистого слоя в нижнем сегменте матки. Это фоновое заболевание, которое провоцируется более серьезными патологическими изменениями в функционировании репродуктивных органов. Запоздалое лечение влечет за собой развитие гиперкератоза, для которого характерно недостаточное отшелушивание ороговевших клеток.
Паракератоз подразделяется на две группы:
- Поверхностный – неинвазивное ороговение небольших участков мягких тканей;
- Очаговый – инвазивное поражение обширных участков шейки матки с последующим изменением строения клеток.
Очаговый гиперкератоз в 70% случаев свидетельствует о развитии лейкоплакии. При прогрессировании патологии наблюдается поражение многослойного эпителия, сопровождающееся инфильтрационными образованиями в области кровеносных сосудов. Патологические процессы в нижнем отделе матки могут повлечь за собой развитие недоброкачественных опухолей.
Этиология
Ключевой причиной паракератоза является развитие в организме вируса папилломы человека (ВПЧ). При активном прогрессировании папилломавирусной инфекции происходят патологические изменения в структуре клеток:
- множественные ядра;
- гиперкератоз;
- дискератоз;
- койлоцитоз.
Клеточные и тканевые изменения в слизистом и эпителиальном слое цервикального канала могут провоцироваться следующими факторами:
- частые аборты;
- дефицит прогестерона;
- эрозии шейки матки;
- дисфункция половых желез;
- псевдоэрозия шейки матки;
- вагиниты;
- выскабливание матки;
- врастание внутриматочной спирали.
Также к числу провокаторов ороговения тканей матки можно отнести вторичные иммунодефициты и нервное истощение. Установить истинную причину развития паракератоза можно только в ходе лабораторного и аппаратного обследования.
Клиническая картина
- резкий запах выделений;
- гиперсекрецию вагинальной слизи;
- дискомфорт во время полового акта;
- ноющие боли в области матки;
- выделения с кровью после сексуального контакта.
При появлении упомянутых симптомов нужно пройти гинекологическое обследование. В случае обнаружения патологии специалист назначит сдачу дополнительных анализов и составит подходящую схему лечения.
Диагностика
- тест на содержание прогестерона;
- анализ крови и мазка на ВПЧ;
- проба Шиллера;
- биопсия патологических тканей;
- расширенная кольпоскопия;
- иммунологическое исследование;
- гистологический анализ.
В процессе гинекологического смотра специалист может обнаружить участки ороговения, но для выявления типа патологии потребуется мазок и соскоб тканей для дальнейшего проведения цитологического и гистологического анализа. В случае подтверждения диагноза врач подберет оптимальный метод лечения.
Методы терапии
Способы лечения определяются причиной ороговения тканей матки, глубиной очагов поражения и скоростью распространения патологического процесса. Основными задачами терапии являются:
- ликвидация основной патологии;
- удаление участков ороговения.
- лазерная вапоризация – процесс «выпаривания» патологических участков тканей лазерным лучом;
- диатермокоагуляция – прижигание ороговевших участков слизистой высокочастотным переменным током;
- криодеструкция – замораживание ороговевших тканей жидким азотом, приводящее к некротизации измененных участков слизистой;
- аргоноплазменная коагуляция – воздействие на ороговевшие участки эпителия высокочастотным током посредством ионизированного аргона;
- конизация – оперативное удаление очагов поражения в матке с помощью скальпеля.
При отсутствии неоплазии и обширных очагов паракератоза предполагается лечение только основной болезни. В случае инвазивного поражения тканей показано хирургическое лечение.
Профилактические мероприятия
Профилактика паракератоза нижнего сегмента матки заключается в регулярном прохождении гинекологического осмотра, своевременном лечении воспалительных заболеваний матки и отказе от травматичных методов контрацепции (внутриматочная спираль, спермициды). В случае возникновения даже несущественных болей в области матки, которые не проходят в течение 3 и более суток, нужно обращаться за помощью к гинекологу.
Заключение
Паракератоз шейки матки – это только симптом, который может указывать на развитие более серьезных патологий (койлоцитоз, ВПЧ, лейкоплакия).
Признаками ороговения слизистой в цервикальном канале являются обильные вагинальные выделения, болезненность во время сексуального контакта, боли в области матки и т.д.
Лечение заключается в ликвидации основной патологии и удалении очагов ороговения с помощью аргоноплазменной коагуляции, конизации, лазерной вапоризации и т.д.
* — Травмпункт работает в круглосуточном режиме только для взрослых.
Для детей ведется прием детского травматолога в соответствие с расписанием.
Расписание уточняйте у операторов в кол-центре
Обращаем ваше внимание, что вся информация, включая цены, предоставлена для ознакомления и не является публичной офертой (ст.435 ГК РФ, cт. 437 ГК РФ)
Для получения более детальных консультаций по услугам и их стоимости обращайтесь в колл-центр по телефонам, указанным выше.
Цены действительны для потребителей — физических лиц.
sdf
Лечение и диагностика паракератоза
Паракератоз шейки матки — состояние, которое проявляется патологическим ороговением покровного эпителия цервикса.
Для здорового органа такое явление не характерно, относительным исключением можно считать псевдопаракератоз, при котором ороговевшие клетки могут появляться как результат дегенеративных процессов в эндоцервикальных мазках во второй половине цикла, а также в постменопаузальный период.

А что такое паракератоз с точки зрения этиологии? Эта патология рассматривается как следствие активных воспалительных процессов, а также травмирования цервикального канала во время родов, абортов, оперативных вмешательств.
Нужно обратить внимание, что это состояние является фоновым, то есть при некоторых обстоятельствах может спровоцировать диспластические изменения в тканях, что грозит онкопатологиями.
Поэтому при выявлении паракератоза должны быть немедленно предприняты терапевтические меры.
Как проявляется паракератоз
По сути паракератоз является сбоем в процессе ороговения слизистой оболочки цервикального канала. Состояние не представляет собой самостоятельную болезнь, оно является симптомом какой-либо патологии цервикса.
Паракератоз проявляется неполным ороговением, но при отсутствии адекватной терапии может трансформироваться в гиперкератоз, то есть усиленное ороговение. В этом случае верхний слой слизистой выстилки шейки ороговевает, а очаги патологического процесса по структуре представляют собой несколько эпителиальных слоев, не подвергшихся слущиванию.
Как паракератоз, так и гиперкератоз характеризуются такими признаками:
- зернистый слой отсутствует;
- роговой слой утолщен;
- в клетках выявляются палочковидные ядра.
Прогрессирование патологического процесса провоцирует снижение эластичности тканей, при этом очаги поражения имеют огрубевший, сморщенный вид.
Паракератоз является характерным признаком такого заболевания, как лейкоплакия шейки матки. Его определяют как предрак, поэтому выявление этой болезни требует незамедлительного начала лечения.
Различают два типа паракератоза: очаговый и поверхностный. Поверхностный вариант предполагает вовлечение небольшого участка эпителия в процесс, при этом отсутствует инвазивный характер. Эта разновидность патологического состояния нуждается в наблюдении, но редко представляет опасность.
Эрозия: чем она опасна и причины возникновения
Очаговый паракератоз является опасным явлением. При этом очаги поражение обладают четкими границами, изменение структуры клеток ярко выражено. Состояние требует лечения. Именно очаговый паракератоз и является симптомом лейкоплакии.
Кроме того, очаговый вариант состояния характерен и для диспластических повреждений. При цервикальной интраэпителиальной неоплазии (CIN) в начальной и поздней стадии определяются участки с паракератозом.
Визуально патологические очаги определяются как плоские пятна белого цвета, имеющие матовый отлив. Частое место локализации — слизистая влагалищной порции цервикса, редкое — глубина шеечного канала. Наиболее подвержены прогрессированию состояния женщины в детородном возрасте.
Причины развития кератоза
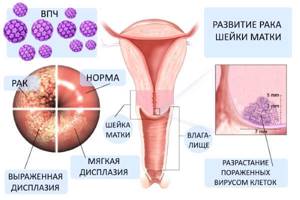
Основной этиологический фактор паракератоза — присутствие в организме вируса папилломы человека, относящегося к высокоонкогенному типу. Активация инфицирования этим вирусов провоцирует клеточные изменения в форме патологического и избыточного ороговения, нарушенной структуры ядерного аппарата клеток (множественные ядра, койлоцитоз).
Способствуют прогрессированию состояния также и некоторые другие факторы, а именно:
- травматизация цервикса в ходе родов, абортов, выскабливания, установки внутриматочной спирали, других манипуляций;
- терапия эрозии шейки матки;
- воспалительные заболевания, в том числе и спровоцированные инфекциями, передающимися половым путем;
- гормональный дисбаланс (недостаточная выработка прогестерона);
- дисфункции яичников;
- наличие очагов эктопии.
Конкретная причина определяется в ходе полного обследования пациентки.
В качестве дополнительных провокаторов патологии рассматриваются:
- ослабленная иммунная система;
- истощение нервной системы;
- переутомление организма;
- сниженная сопротивляемость.
Симптомы кератоза
Паракератоз и гиперкератоз зачастую протекают бессимптомно, в результате женщина может и не знать о существовании проблемы. Поэтому так важны регулярные профилактические осмотры, которые помогают выявлять патологии, протекающие без симптомов или с малым их количеством.
В ряде ситуаций симптоматика может быть стерта из-за наличия активных симптомов провоцирующей патологии, чаще всего — инфекционно-воспалительного характера.
Заподозрить проблему позволяют такие проявления:
- дискомфортные ощущения во время полового контакта;
- кровянистые выделения в небольшом объеме после секса;
- избыточное образование вагинального секрета, который может иметь неприятный запах.
Почему образуется киста на шейке матки, чем она опасна?
Наличие таких симптомов должно стать поводом для обязательного обращения к гинекологу. Врач проведет осмотр, назначит дополнительные диагностические меры, поставит диагноз и определит направление курса терапевтической коррекции.
Методы диагностики гиперкератоза

Помимо гинекологического осмотра могут понадобиться такие меры диагностики:
- Проба Шиллера.
- Кольпоскопия в расширенном формате.
- Биопсия с последующим гистологическим изучением биоматериала.
- Исследование мазков на флору.
- Исследование крови и выделений на инфекции, которые передаются половым путем, в том числе и на вирус папилломы человека.
- Анализ гормонального фона.
- Анализ иммунного статуса.
Результаты перечисленных диагностических методик позволят врачу поставить диагноз и определить тактику лечения.
Как лечить паракератоз
Если выявлен паракератоз шейки матки, лечение должно подбираться в индивидуальном порядке, исходя из особенностей конкретного клинического случая. Берется во внимание степень патологического процесса, возраст пациентки и общее состояние ее здоровья. Самолечение недопустимо и невозможно, состояние должно подвергаться коррекции по назначениям и под наблюдением врача.
Консервативная терапия предполагает устранение провоцирующего проблему фактора. Назначается лечение бактериальных, вирусных инфекционных заболеваний, дисбактериоза влагалища. Предпринимаются меры для улучшения функционирования иммунной системы.
Хирургическая коррекция предполагает удаление очагов патологии. Конкретная методика определяется согласно размерам и локализации участков паракератоза. В спектр возможных методов включены такие:
Инвазивные методики целесообразны в случае большой распространенности процесса и наличия неопластических изменений.
Для предупреждения паракератоза рекомендуется регулярно посещать врача с профилактическими целями. Также рекомендована вакцинация против папилломавирусной инфекции.
Подробнее о патологии на видео:
Паракератоз шейки матки: признаки, симптомы, диагностика и лечение
Паракератоз – это фоновое заболевание, которое наблюдается после травмирования шейки матки во время родов, прерывания беременности, установки ВМС, инфекционных процессов, эктопии. Различают несколько видов кератоза, некоторые из них не являются опасными, другие представляют серьезную угрозу здоровью женщины.
Нарушение процесса ороговения эпителиального слоя цервикального канала считается предраковым состоянием, поэтому женщину обследуют и ставят на учет к онкологу.
Что такое паракератоз? Симптомы заболевания
Паракератоз шейки матки различают по форме проявления и по причине возникновения. Существует мнение, что при недостатке микроэлемента цинка риск возникновения данной патологии увеличивается. При различных кожных заболеваниях возможно развитие кератоза в цервикальном канале, как сопутствующего процесса.
Наиболее часто паракератоз эпителия шейки матки начинается при наличии вирусного инфицирования. Это может быть вирус папилломы человека (ВПЧ) онкогенного типа.
В результате воздействия токсических веществ, вырабатываемых вирусом, защитные силы организма снижаются, и он не способен выполнять работу по отшелушиванию верхнего слоя плоского эпителия в цервикальном канале.
Поэтому слои накапливаются один над другим, образуя участки плотного ороговения, такие области имеют минимальную способность к растяжению, что приводит к повреждению и кровоточивости. Особенно заметно появление крови после полового акта.
Другие инфекции, способные вызвать ороговение плоского эпителия:
- хламидии;
- уреаплазмы;
- генитальный герпес;
- микоплазмы;
- цитомегаловирусная инфекция.
В результате ороговения появляются чешуйки, не содержащие гликоген, что характерно для женщин в период менопаузы, когда в эпителиальных клетках снижается количество крахмала.
Неспецифические вагиниты, цервициты также могут способствовать развитию паракератоза. Эктопия, когда происходит сдвиг тканей и внутренняя часть цервикального канала видна в центре шейки матки, также может стать причиной появления болезни. На стыке тканей происходит около 80 % злокачественных перерождений клеток.
Особый вид кератоза – атопический. При наличии аллергии нарушения могут возникать в необычных местах, плоский эпителий шейки матки не исключение, данная ситуация встречается редко, но такую возможность не стоит исключать.
Лечение эрозии старым способом, с помощью диатермокоагуляции или прижигания – это разрушающие эпителиальный слой процедуры. После их проведения через некоторое время могут появиться симптомы гиперкератоза.
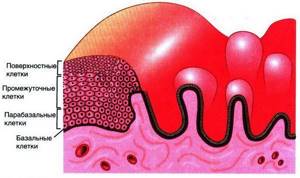
Строение плоского эпителия в норме
В норме слизистая имеет розовый цвет и однородна по своей окраске и структуре. Гиперкератотические изменения выглядят как плотные белые структуры различной формы на шейке матки и на слизистой, выстилающей цервикальный канал. Это начальная стадия лейкоплакии, которая представляет опасность для здоровья женщин репродуктивного возраста.
При лейкоплакии и паракератозе есть опасность перерождения в плоскоклеточный рак. Особенность данного патологического процесса в бессимптомном протекании.
На незначительные выделения женщины редко обращают внимание, а при осмотре у гинеколога обнаруживаются поражения многослойного плоского эпителия, который может распространяться на область цервикса.
Плоский эпителий состоит из 4 слоев:
- поверхностный;
- промежуточный;
- парабазальный;
- базальный.
В результате изменения морфологии эпителия – отсутствие зернистого слоя, утолщение рогового слоя – снижается выработка кератогиалина (белка-предшественника кератина), что отражается на работе всего эпителия.
Очаговый и поверхностный кератозы
При отсутствии инвазивного процесса кератоз называют поверхностным, это наименее опасное состояние, однако, оно подлежит тщательному наблюдению. Обычно в процесс вовлечен небольшой участок эпителия.
Очаговый паракератоз плоского эпителия шейки матки – опасное явление. При очаговом процессе структура клеток изменена, это уже полноценный симптом лейкоплакии (предракового состояния). Заболевание требует срочного лечения и устранения причин, приведших к образованию белых бляшек на поверхности шейки матки.
Дисплазии шейки матки также характеризуются наличием измененного эпителия. На ранних стадиях рака диагностируются участки с нарушением процесса ороговения – дискератозом.
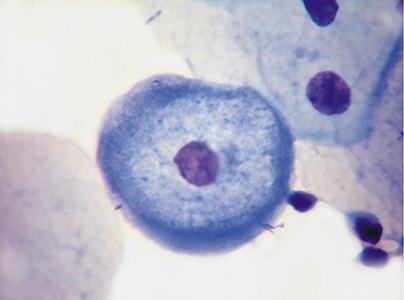
Исследование паракератоза с помощью микроскопа
Диагностика дискератоза начинается с исследования при помощи кольпоскопа и взятия фрагмента ткани на анализ (биопсии).
Кольпоскопия – простой метод исследования влагалищных стенок и шейки матки под микроскопом, введенным во влагалище. Невидимые невооруженным глазом пораженные участки хорошо просматриваются и определяются на ранних стадиях.
Признаки нарушения ороговения эпителиального слоя можно диагностировать и пролечить, но для этого нужно проходить обследование не реже одного раза в год.
При подозрении на предраковое состояние – наблюдаться у гинеколога каждые полгода.
Показаниями к кольпоскопии являются:
- неприятные ощущения или боли после интимной близости;
- подозрительные кровянистые выделения, не связанные с менструальным циклом;
- кондиломы на наружных половых органах;
- боли внизу живота.
Время проведения процедуры назначается с 8 по 19 день после окончания менструации.
Койлоцитоз – признаки предракового состояния
Клетки, которые поражены ВПЧ, называются койлоцитами. Их наличие в материале для биопсии говорит о том, что иммунная система ослаблена, а вирус размножается и нарушает геном клеток, в результате этого они трансформируются в раковые. За данное открытие в 2008 году была присуждена нобелевская премия немецкому ученому.
Когда вирус папилломы обнаружен, а клетки не поражены, означает латентную стадию развития папилломавирусной инфекции.
Это означает, что организм функционирует нормально и иммунная система справляется с вирусом, держит его под контролем.
Причины для беспокойства нет, если в биоптическом материале обнаружены несколько клеток с измененными ядрами. Такая картина характерна для многих процессов, протекающих в эпителии.
Койлоциты могут иметь два ядра, неправильной или увеличенной формы. Если рассматривать под микроскопом, то бросаются в глаза темные точки, которые представляют собой крупные ядра клетки.
Важно! Лечение необходимо при дисплазии 2 и 3 степени. На первой стадии возможно самостоятельное излечение. При этом женщина должна находиться под наблюдением врача.
Точный диагноз ставится после заключения гистологов, когда названо точное число измененных клеток по отношению к здоровым.
Акантоз ШМ как лечится
Акантоз шейки матки – это утолщение слизистой оболочки цервикального канала, заболевание относится к предраковым и требует незамедлительного лечения. Болезнь развивается под действием как внешних, так и внутренних факторов – гормональные нарушения, физическая усталость, нарушение деятельности иммунитета, инфекционные заболевания половых путей.
В некоторых случаях пораженные участки покрывают значительную часть эпителия, но в начальной стадии нарушения имеют точечный характер. Их легко заметить с помощью кольпоскопа, при окрашивании подозрительного участка йодом, он не реагирует на вещество и остается неокрашенным, в то время как соседние ткани меняют цвет.
Признаками акантоза являются неприятный запах, кровянистые выделения после полового акта.
Шейка матки с паракератозом, который вызван неспецифическими причинами, лечится приемом лекарств и местными процедурами – мазями, свечами. Специфическая бактериальная инфекция лечится антибиотиками. Вирус папилломы не лечится, но контролируется приемом витаминов, чтобы усилить иммунную систему.
При акантозе показано хирургическое лечение, при высоком риске злокачественного перерождения.
Выводы
Регулярные профилактические осмотры помогают вовремя распознать проблему и начать лечение. На начальных стадиях дискератозов можно обойтись местными средствами, но запущенные процессы потребуют более серьезного лечения и денежных затрат.
Видео: Что такое лейкоплакия шейки матки?
Может ли представлять опасность псевдоэрозия шейки матки
Авторы | Последнее обновление: 2019
Заболевания гинекологического профиля занимают у женщин лидирующие позиции среди всех обращений к врачам. До 15% представительниц прекрасного пола имеют эрозию шейки матки, которая может быть истинной, врожденной или псевдоэрозией.
Псевдоэрозия шейки матки (другие ее названия – эктопия, эндоцервикоз) чаще встречается у женщин в возрасте 20–40 лет. До наступления периода половой зрелости данный процесс считается физиологическим и требует только наблюдения врача. Лечение назначается при прогрессирующей форме патологии или в случае развития осложнений.
Код по МКБ-10 для эктопии шейки матки отсутствует. По заключению VII Международного конгресса, который проходил в Риме в 1990 году, данное состояние было отнесено к группе нормальных данных кольпоскопического исследования. Однако это касается лишь неосложненных форм псевдоэрозий.
К сведению
После 40 лет эктопия шейки матки не встречается. Патология поражает женщин в репродуктивном периоде, из них 50% случаев приходится на возраст до 25 лет.
Немного анатомии
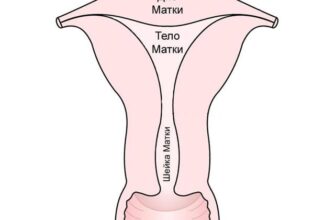
Цервикс (шейка) представляет собой нижний сегмент матки. Условно его можно разделить на несколько частей:
- Влагалищная, которая визуализируется при осмотре в зеркалах;
- Надвлагалищная, которая не визуализируется;
- Перешеек, или место перехода цервикса в матку.
В шейке матки выделяют 2 зева:
- Наружный, видимый на влагалищной части органа;
- Внутренний, который переходит в полость матки.
Через зевы проходит цервикальный канал, с одной стороны открывающийся во влагалище, а с другой – в полость матки.
В норме влагалищная часть шейки матки покрыта плоским эпителием, а цервикальный канал выстлан эпителием цилиндрической формы.
Шейка матки находится между влагалищем и маткой, длиной она 2-3 см. При осмотре видна лишь часть шейки, она выстлана многослойным плоским эпителием, а цервикальный канал (скрытая часть шейки) — однослойным цилиндрическим.
При смещении цилиндрического эпителия наружу и замещении им плоского развивается патология шейки матки. В зависимости от возраста женщины и причин, вызвавших развитие патологического процесса, ставится диагноз врожденной эрозии или псевдоэрозии шейки матки.
Что такое псевдоэрозия?
Псевдоэрозия шейки матки представляет собой смещение цилиндрического эпителия на влагалищную часть цервикса. Причиной эктопии могут быть самые различные состояния, в том числе инфекции, травмы, изменения в иммунной системе. Патология может возникнуть и на фоне истинной эрозии при отсутствии своевременной терапии.
Истинная эрозия характеризуется истончением плоского эпителия на влагалищной части шейки, что приводит к образованию трещин и язв на ней. Если терапия не начата своевременно, на поврежденную слизистую оболочку начинает наползать эпителий из цервикального канала.
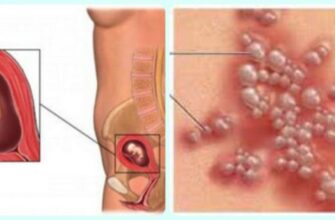
В случае псевдоэрозии при гинекологическом осмотре визуально выявляется зона гиперемии, расположенная около цервикального канала. Она не имеет четких границ и может занимать площадь от 1 мм до 2 см.
Эктопия шейки матки считается доброкачественной формой патологии. Женщины с наличием псевдоэрозии относятся к группе диспансерного наблюдения и должны посещать гинеколога не реже 1 раза в полгода, а при наличии жалоб – при их появлении.
Эктопия – это смещение цилиндрического эпителия на влагалищную поверхность шейки матки.
Метаплазия и псевдоэрозия: что их связывает?
При эктопии шейки матки с течением времени происходит трансформация – переход цилиндрического эпителия в плоский. Это явление носит название плоскоклеточной метаплазии. Процесс перехода идет в зоне трансформации, что требует к себе повышенного внимания со стороны специалиста.
На заметку
До 90% всех случаев рака шейки матки происходит в зоне трансформации. Малигнизация (озлокачествление) эктопии возникает очень редко, но полностью исключить ее нельзя. Требуется наблюдение гинеколога.
Виды эктопии шейки матки
Виды псевдоэрозии шейки матки классифицируются по:
- Происхождению;
- Изменению структуры тканей;
- Характеру развития.
Классификация по происхождению
По происхождению выделяют псевдоэрозии:
- Врожденные, что связано с анатомической особенностью строения половых органов женщины;
- Дисгормональные, возникающие при изменении гормонального статуса женского организма;
- Посттравматические, которые появляются при получении травмы шейки матки в результате медицинских манипуляций, неправильного спринцевания или при активных половых актах.
Классификация по характеру изменения структуры тканей
По структуре изменений выделяют такие виды эктопии:
- Железистая. При этом на фоне разрастания эпителиальных клеток цилиндрического типа образуются железы, вырабатывающие слизь;
- Папиллярная. Сопровождается образованием на месте патологического процесса разрастаний соединительной ткани. По внешнему виду напоминает бородавки;
- Метапластическая, или железисто-кистозная. На месте эрозии разрастаются клетки плоского эпителия в несколько слоев. В результате наслоения происходит закупорка желез с невозможностью оттока слизи из них. С течением времени железы раздуваются и могут воспаляться. Таким образом формируются наботовы кисты;
- Железисто-сосочковая. Является смешанной, с сочетанием признаков папиллярной и железистой эрозий;
- Кистозная. Сопровождается образованием кист со слизью. Зачастую сопровождается эпидермизацией.
Наботова киста развивается при закупорке протоков желёз шейки матки.
Эпидермизирующаяся псевдоэрозия становится причиной развития воспалительных реакций. Эктопия в сочетании с хроническим цервицитом – фактор развития осложненной формы патологического процесса.
Классификация по характеру развития
По характеру развития эндоцервикоз бывает:
- Прогрессирующим. Патологический процесс проходит все стадии изменения структуры тканей шейки матки. Зачастую сопровождается развитием воспалительных процессов;
- Стационарным. После образования наботовых кист наблюдается регресс патологического процесса с полным восстановлением плоского эпителия на месте поражения. В шейке матки сохраняются кисты диаметром до 3 мм. Цервикс при этом деформирован и гипертрофирован;
- Заживающим. Происходит полное восстановление структуры тканей шейки матки без ее деформации.
Формы эктопии
По времени развития:
- Врожденная – определяется при первом посещении гинеколога;
- Приобретенная – появляется с течением времени.
По характеру течения:
- Неосложненная – не сопровождается жалобами и прогрессированием;
- Осложненная – сопровождается развитием воспалительных реакций в шейке матки;
- Рецидивирующая – возникает после проведенной терапии повторно.
Важно
Осложненная псевдоэрозия шейки матки может малигнизироваться, что требует незамедлительной терапии.
Почему может появляться эктопия?
Этиология возникновения псевдоэрозии шейки матки зависит от того, врожденный или приобретенный характер имеет это изменение.
Врожденный эндоцервикоз чаще всего связан с неправильной закладкой половых органов внутриутробно или при их дальнейшем развитии. Во время полового созревания и при беременности состояние относится к физиологическим на фоне относительной гиперэстрогении.
Приобретенная форма возникает в результате тесного взаимодействия внешних и внутренних факторов и составляет до 80% всех случаев псевдоэрозий.
Внешние факторы
Среди внешних факторов наибольшее значение имеют:
- Поражение слизистой оболочки шейки матки бактериальной или вирусной этиологии;
- Травматизация цервикса во время полового акта, в том числе барьерными методами контрацепции (презервативами, вагинальными колпачками и т.п.);
- Травма шейки во время родового процесса или аборта.
Из-за поражения слизистой шейки матки различными патогенными микроорганизмами может развиться цервицит, который в свою очередь может стать причиной формирования эрозии.
Внутренние факторы
Среди внутренних факторов, провоцирующих появление псевдоэрозии, выделяют:
- Гормональный сбой, который может быть как проявлением самостоятельного заболевания, так и сопутствующей патологией;
- Хронические заболевания мочеполовых органов с частыми обострениями и сопровождающими их нарушениями иммунной системы.
На какие симптомы необходимо обратить внимание?
Неосложненные формы эктопии шейки матки протекают бессимптомно. Чаще всего эндоцервикоз является находкой при гинекологическом осмотре. Однако до 80% случаев – это осложненная псевдоэрозия. Для нее характерно:
- Появление желтоватых выделений из половых путей;
- Изменение менструального цикла (удлинение или укорочение, нерегулярность) при сопутствующих гормональных нарушениях;
- Болезненность менструаций;
- Кровянистые выделения из половых путей между менструациями;
- Кровянистые выделения и болезненность во время полового акта.
Выделения при эктопии шейки матки говорят о начале воспалительного процесса.
Часто осложненная эктопия может выявляться в комплексе с другими гинекологическими патологиями:
- Бесплодием;
- Полипами;
- Кистами;
- Опухолями.
Как можно диагностировать псевдоэрозию?
Диагностика эктопии шейки матки начинается во время осмотра на гинекологическом кресле. Визуально определяется участок гиперемии вокруг цервикального канала, имеющий размытую границу. Для определения состояния шейки матки берутся мазки на:
- Флору половых путей;
- Онкоцитологию.
На основе анализа цитограммы при неосложненной эктопии может быть дано такое заключение:
- Без особенностей. Определяются клетки плоского эпителия;
- Пролиферация (размножение клеток) цилиндрического эпителия;
- Эндоцервикоз.
При осложненном течении возможна следующая картина цитограммы:
- Воспаление;
- Лейкоплакия, или дискератоз;
- Дисплазия I, II или III степени.
При выявлении патологии гинекологом назначается ряд обследований:
- Бактериоскопия;
- Бактериологический посев;
- ПЦР-анализ на ИППП (инфекции, передающиеся половым путем);
- Анализ на гормоны;
- Иммунограмма (по показаниям);
- Инструментальное обследование.
Инструментальные методы обследования
Среди инструментальных методов обследования при псевдоэрозии выделяют:
- Кольпоскопию простую и расширенную;
- Прицельную биопсию шейки матки с выскабливанием цервикального канала и последующим гистологическим анализом микропрепарата.
Кольпоскопия
При кольпоскопии проводится исследование шейки матки под микроскопом. При этом выявляется наличие клеток определённого типа в цервиксе. Для эктопии характерна следующая картина:
- При физиологическом состоянии имеется четкая граница между плоским и цилиндрическим типом эпителия;
- При врожденной эктопии имеется участок эпителия цилиндрического типа с неровным контуром;
- При приобретенной патологии цилиндрический эпителий имеет разную конфигурацию в зоне трансформации. Дополнительно возможно определение аномальных зон в виде лейкоплакии, пунктуации, мозаики, йоднегативных зон в 40% случаев.
Фото псевдоэрозии при кольпоскопии можно увидеть ниже.
При расширенной кольпоскопии слизистые оболочки эпителия влагалища и маточных структур обрабатываются 3-процентным раствором уксусной кислоты и раствором Люголя (проба Шиллера).
Биопсия шейки матки
Биопсию шейки матки проводят по показаниям при подозрении на осложненное течение патологии или малигнизацию. Дополнительным основанием для ее проведения является наличие клеток с атипизацией в цитограмме.
После забора материал отправляется на гистологическое исследование, цель которого – выявить в микропрепарате характерные для данного типа заболевания клетки и ткани. Осложненная форма заболевания может сопровождаться обнаружением диспластических или раковых клеток.
Как можно лечить псевдоэрозию?
Терапия псевдоэрозии зависит от ее формы, характера поражения и течения процесса.
При неосложненном эндоцервикозе проводят диспансерное наблюдение за женщиной 1 раз в 6 месяцев. Лечение не проводится.
Терапия при осложненной эктопии шейки матки зависит от характера ее течения. Для лечения применяют консервативные и хирургические методы.
Консервативная терапия
Консервативные методы лечения отличаются в зависимости от показателей:
- При выявлении дисплазии или раковых клеток требуется консультация онкогинеколога с определением дальнейшей тактики ведения;
- При наличии воспалительной реакции показана противовоспалительная терапия;
- Проводится корректировка гормонального и иммунного статусов по показаниям;
- После курса терапии, направленного на устранение причины заболевания, назначаются препараты для восстановления микрофлоры влагалища.
Кроме медикаментозных методов, применяются и деструктивные способы воздействия. Цель лечения – удалить патологический очаг на шейке матки.
Варианты деструктивной терапии:
- Криодеструкция, или прижигание азотом;
- Прижигание химическими препаратами;
- Диатермоэлектрокоагуляция, или прижигание электрическим током;
- Радиоволновое прижигание;
- Лазерная вапоризация.
Для нерожавших женщин предпочтительно применение радиоволновой или лазерной коагуляции, что позволяет избежать образования рубцовой ткани на месте вмешательства. Окончательный выбор терапии будет зависеть от формы патологии, размера очага и наличия сопутствующих заболеваний шейки матки.
Хирургическое лечение
Применение оперативных методов лечения псевдоэрозии оправданно при осложненном течении патологического процесса и отсутствии эффекта от консервативной терапии. Используются следующие методы:
- Эксцизия – иссечение небольшого участка шейки матки (с помощью специальной петли);
- Конизация – конусовидная резекция шейки матки.
При развитии злокачественного новообразования возможно удаление всего органа – матки и ее шейки, а также придатков и пораженных лимфатических узлов.
Паракератоз шейки матки, лечение в клинике в Москве
Паракератоз шейки матки не является отдельной нозологией, врач никогда не поставить такой диагноз. Собственно, под таким термином, как паракератоз, понимают усиленное деление клеток эпителия с задержкой ядер в роговом слое. При патологии изменяется эластичность тканей шейки матки, участки слизистой выглядят огрубевшими и сморщенными. В норме влагалищная часть шейки состоит из коллагеновой ткани с небольшим количеством мышечных волокон, покрыта плоским неороговевающим многослойным эпителием (прилагательное плоский указывает на то, что клетки формируют ткань, выстилающую слизистые оболочки внутренних органов).
Паракератоз характеризуется присутствием в поверхностном слое множественных слоев мелких компактных клеток типа миниатюрных поверхностных с пикнотичными ядрами. Сам по себе паракератоз не имеет клинического значения, но беспокойство вызывает тот факт, что паракератоз шейки матки может быть косвенным признаком некоторых опасных заболеваний.
Среди них:
- вирусное поражение тканей;
- лейкоплакия – процесс образования белых бляшек на слизистой оболочке шейки матки, которые зачастую ассоциируются с наличием атипичных клеток, предвестников онкологического заболевания;
- собственно, дисплазия и рак, которые часто скрываются за паракератозом, впоследствии распространяются на тело матки.
Часто паракератоз проявляется очаговыми поражениями слизистой оболочки шейки, которые врач впервые выявляет в ходе гинекологического осмотра и может принять за эрозию шейки матки.
Специфических симптомов, которые бы однозначно указывали на наличие очага патологии, нет, но могут появиться следующие жалобы, сопутствующие паракератозу:
- увеличение количества выделений из половых органов;
- неприятный запах секрета;
- появление зуда и жжения в области гениталий;
- подозрения на обострение хронических заболеваний матки!;
- возникновение чувства дискомфорта во время полового акта;
- кровянистые выделения после сексуального контакта.
Возможные причины появления патологии паракератоз шейки матки
Одной из ведущих причин клеточных изменений становятся воспалительные заболевания половых органов. Они диагностируются почти у 70% женщин, пришедших на прием к специалисту в нашу гинекологическую клинику на Цветном бульваре. Что опасно, клинические проявления воспалительных процессов влагалища и шейки матки часто имеют скрытое, длительное бессимптомное течение, что в свою очередь создает трудности в лечении, предпосылки для развития рецидивов. В течение всего времени, пока женщина не обращается к врачу, патогенные микроорганизмы негативно воздействуют на прилегающие ткани матки!
Часто риск воспаления с повышенной вероятностью повреждения слизистой оболочки шейки, а также канцерогенеза, в том числе матки, сопряжен с инфекционными заболеваниями, что доказано учеными в ходе многочисленных исследований.
Среди возможных инфекционных агентов, часто ассоциированных с клеточными перерождениями, и в том числе с онкологией, выделяют возбудителей инфекций, которые передаются половым путем (ИППП), в их числе трихомонады, хламидии, вирус простого герпеса второго типа (ВПГ-2), вирус папилломы человека (ВПЧ, наиболее опасными признаны ВПЧ 16, ВПЧ -18, ВПЧ-31). Кстати, именно вирусы в настоящее время выступают основными инфекциями, выявляемые у женщин и ведущие к проблемам с репродуктивным здоровьем. Им по частоте обнаружения уступают сифилис, гонорея. Особо настораживает и тот факт, что ежегодно в мире регистрируется до 600 тысяч случаев онкологической патологии, связанной с ВПЧ. При заражении данным вирусом у женщин может возникать папилломатоз, затрагивающий околоматочную область. Часто кондиломы располагаются в толще ткани, выстилающей шейку, и обнаруживаются при развитии выраженных очагов ороговения, что требует дифференциальной диагностики непосредственно с паракератозом. Важно заметить, что указанные проявления могут быть и сочетанными.
Еще одним триггером развития паракератоза можно считать лечебные мероприятия с шейкой матки, которые также влияют на структуру тканей.
Дополнительными провокаторами ухудшения репродуктивного здоровья и сопутствующими предпосылками для негативных трансформаций на клеточном уровне могут выступать:
- гормональные нарушения и сбои менструального цикла;
- рецидивирующие эрозии и псевдоэрозии на слизистой оболочке, наличие очагов эктопии;
- проблемы в работе иммунной и нервной системы, стрессы.
Для уточнения характера патологических изменений слизистой оболочки шейки матки врач в обязательном порядке должен провести кольпоскопию и взять мазок.
Также показана биопсия, для исключения атипии – предвестника рака.
После получения результатов анализов, специалист может составить оптимальную схему излечения паракератоза и восстановления поврежденной ткани шейки матки вследствие заболевания.
Методы лечения
В начале определяется тактика терапии основного заболевания, повреждения, на фоне которого развился паракератоз.
- при наличии инфекционных агентов, воспалений проводится лечение антибиотиками, назначаются средства для укрепления иммунитета.
- при ВПЧ показано также удаление кандилом.
Если говорить о непосредственной работе врача с пораженными участками слизистой оболочки шейки, то здесь задействуют малоинвазивные методы для удаления очагов ороговения.
Врач может порекомендовать следующие варианты:
- Диатермоэлектрокоагуляция – способ, при котором лечение осуществляется с помощью попадания высокочастотного тока на клетки эпителия, что приводит к расплавлению тканей. Метод не самый популярный среди врачей из-за высокого риска развития кровотечения во время манипуляции и в восстановительном периоде.
- Лазерная вапоризация основана на использовании инфракрасного света, сконцентрированного в луч, который ведет к выпариванию тканей. Мини-операция также проводится амбулаторно, не требует длительной подготовки. Характеризуется низким риском развития кровотечений, дает возможность точечного действия на паракератоз, даже на небольшие участки ороговения эпителиального слоя. Что важно, после проведения вмешательства женщины достаточно быстро могут вернуться к привычному ритму жизни. Излечения удается добиться более чем у 97% пациенток. Одни из наиболее инновационных и современных приборов для проведения манипуляции, которым могут быть оснащены российские клиники — СО2 лазер.
- Радиоволновая хирургия – вид лечения, который представляет собой технику разреза и коагуляции мягких тканей без их разрушения. Удаление патологии происходит благодаря энергии высокочастотных радиоволн, которая усиливает образование молекулярной энергии внутри каждой клетки и провоцирует ее саморазрушение. Методика признана малотравматичной, редко вызывает кровотечения. Процедура не выполняется на фоне воспалительных заболеваний. Один из наиболее часто применяемых аппаратов для радиоволновой хирургии «Сургитрон». При помощи прибора осуществляется не только лечение, но и взятие биопсии для исключения онкологической патологии. Аппарат также широко используют для прижигания эрозии, удаления полипов цервикального канала, рассечения кист влагалища.
Еще одним аспектом терапии паракератоза может стать хорошее настроение. Иногда женщины испытывают страх перед даже небольшими хирургическими вмешательствами, справиться с ним помогут доверительные отношения с врачом. Специалист не только должен пройти подготовку для выполнения малоинвазивных манипуляций, но быть хорошим психологом.